31. I “semafori” dell’osservatorio
a cura di F. De Lorenzo, E. Iannelli, L. Del Campo – F.A.V.O.
Si ricorda che l’Osservatorio sulla condizione assistenziale del malato oncologico è nato dalla proposta, avanzata all’Assemblea di Taranto del 2009, di istituire uno strumento per riferire ai malati e alle Associazioni di volontariato sull’esito delle iniziative scaturite dai dibattiti nel corso delle Giornate Nazionali del Malato Oncologico.
Sono nati così i “semafori” delle Giornate attraverso i quali si dà conto dello stato di avanzamento e della conclusione delle proposte emerse dalla prima Giornata in poi.
La situazione dei nuovi impegni realizzati, o in corso di realizzazione, è la seguente:
Stato di realizzazione delle “reti oncologiche regionali”
Il 30 marzo l’Agenzia Nazionale per i Servizi Sanitari Regionali ha presentato il “Rapporto sintetico di monitoraggio delle reti oncologiche regionali 2020”, che descrive sinteticamente i risultati della Quarta Indagine nazionale sullo stato di attuazione delle Reti Oncologiche Regionali (R.O.R.), condotta utilizzando una Griglia di rilevazione e valutazione della funzionalità quali-quantitativa e dello stato di implementazione della rete oncologica, compilata dalle singole Regioni e Province Autonome nel secondo semestre 2020. Dall’indagine è emerso che: 17 Regioni/Province autonome hanno formalizzato l’esistenza di un organismo di governo della rete; 15 hanno individuato il Coordinatore; 12 hanno definito i punti di accesso dei pazienti alle reti; 8 prevedono il diritto del paziente a una seconda opinione come prestazione gratuita all’interno della rete stessa; 11 hanno un sito web dedicato, 5 redigono un rapporto annuale sui risultati del monitoraggio dei PDTA sviluppati dalla rete e degli audit effettuati, e prevedono una valutazione formalizzata e periodica della continuità di cura; 4 monitorano l’integrazione dei servizi e delle cure dal punto di vista dei professionisti; 9 realizzano una valutazione formalizzata e periodica a livello di rete del grado di umanizzazione delle cure e 8 dell’esperienza del paziente.
Oltre a quanto sopra, occorre monitorare anche l’attuazione dell’Accordo tra il Governo, le Regioni e le Province autonome di Trento e di Bolzano sul documento recante “Revisione delle Linee Guida organizzative e delle raccomandazioni per la Rete Oncologica che integra l’attività ospedaliera per acuti e post acuti con l’attività territoriale” del 17 aprile 2019, che delinea con chiarezza gli specifici ambiti operativi in cui le associazioni di volontariato e di malati devono essere formalmente coinvolte nel contesto della governance e delle attività della Rete Oncologica.
L’Osservatorio continuerà a monitorare la situazione, dando conto nel prossimo Rapporto di eventuali passi avanti.

Piano Oncologico nazionale
A seguito del Documento congiunto sull’emergenza oncologica in epoca Covid-19, promosso da FAVO e realizzato con AIOM, SICO, AIRO, FNOPI, presentato il 17 maggio 2020 in occasione della XV Giornata nazionale del malato oncologico, il 28 luglio 2020 FAVO è stata audita dalla XII Commissione Affari Sociali della Camera dei Deputati, in merito alla situazione dei pazienti affetti da patologie oncologiche. L’audizione ha rappresentato la spinta propulsiva che ha portato all’approvazione in Parlamento delle istanze FAVO mediante:
- la Risoluzione presentata presso la XII Commissione affari sociali della Camera dei Deputati n. 7-00562 del 15 ottobre 2020, su iniziativa dell’On. Elena Carnevali
- la Mozioni approvate dal Senato il 27 ottobre 2020 e presentate dalla Sen. Boldrini (288) e Sen. Paola Binetti (289)
Il Senato nella seduta n. 314 del 13/04/2021 ha discusso le mozioni nn. 289 e 288 sull’adozione di un nuovo Piano oncologico nazionale ed approvato l’ordine del giorno G1con conseguente ritiro delle mozioni nn. 289 e 288.
Il punto 1 di entrambe le Risoluzioni parlamentari impegnano il Governo ad adottare iniziative per provvedere con urgenza all’approvazione di un nuovo Piano Oncologico nazionale, seguendo l’impostazione del Piano europeo di lotta contro il cancro, approvato lo scorso febbraio, che insieme alla Mission on Cancer, segna una nuova era oncologica in Europa, delineando con chiarezza obiettivi strategici, iniziative faro e azioni di sostegno. L’esigenza di un nuovo Piano oncologico nazionale, fermo al 2016, è ora ancor più necessaria ed attuale, in quanto strumento per disegnare le linee guida nazionali dallo screening fino alle cure palliative. Quando si parla di oncologia, non si possono trascurare tutti i setting assistenziali correlati; non possiamo parlare solo di quello ospedaliero o di quello domiciliare, soprattutto se vogliamo traguardare il tutto attraverso il concetto di rete. Il nuovo Piano nazionale dovrà incidere sui temi della genomica, delle mutazioni spontanee e sull’anticipazione degli screening per familiarità, garantendo quel tanto auspicato salto di qualità dell’oncologia nazionale.

Rete Nazionale Tumori Rari
Nel settembre 2017, a seguito delle cinque mozioni sollecitate da FAVO (la prima presentata dalla Sen. Binetti et al), approvate dalla Camera dei Deputati nella seduta del 3 dicembre 2015 e di quanto predisposto da un gruppo di lavoro presso il Ministero della Salute, si è giunti ad un’Intesa Stato-Regioni per la creazione di una nuova Rete Nazionale dei Tumori Rari (RNTR), una rete clinica collaborativa “istituzionale”, coordinata da AGENAS, con Regioni e Ministero della Salute, comprendente, in tutto il territorio nazionale, i centri di riferimento sui tumori rari che partecipano alle Reti di Riferimento Europee (European Reference Networks [ERNs]) e nuovi centri che devono essere designati dalle singole Regioni. Nel febbraio 2018 è stata istituito presso AGENAS il Coordinamento funzionale della Rete Nazionale dei Tumori Rari, di cui FAVO è componente, con il compito di: garantire il funzionamento della RNTR, favorire l’ottimizzazione dell’uso delle risorse per la ricerca, favorire la partecipazione delle associazioni dei pazienti e delle società scientifiche, assicurare il monitoraggio e la valutazione, provvedere alla definizione di una proposta per la gestione operativa della piattaforma web, redigere il rapporto finale identificando criticità della RNTR e proponendo interventi correttivi. Purtroppo il Coordinamento A 4 anni di distanza dall’Istituzione della Rete Nazionale Tumori Rari, ben oltre il termine dei tre anni programmati per la sua fase sperimentale, è urgente superare le criticità ancora esistenti, con particolare riferimento: 1) al processo di designazione dei centri della nuova Rete; 2) alla realizzazione del sistema informativo della Rete; 3) all’avvio dell’operatività almeno sperimentale delle tre reti professionali; 4) ai meccanismi di sostenibilità della Rete e di supporto dei centri di teleconsultazione da parte delle Regioni; 5) alle modalità di accesso dei pazienti alla Rete; 6) al recepimento delle raccomandazioni della Joint Action della UE. Nelle recenti risoluzioni della Camera (prima firmataria On Carnevali) e del Senato (prima firmataria Sen Binetti) si impegna il Governo ad adottare iniziative per dare un nuovo impulso all’iter per l’istituzione della rete nazionale dei tumori rari e a garantire il pieno funzionamento degli European referecence networks, reti di riferimento per le malattie e i tumori rari a livello dell’Unione europea, anche attraverso specifici finanziamenti.

Emanare indirizzi alle Regioni sulla riabilitazione oncologica
Il tema della riabilitazione oncologica è stato fortemente dibattuto durante l’iter di approvazione dei nuovi Livelli Essenziali di Assistenza (LEA), ormai in vigore. FAVO è stata convocata dalla Commissione Igiene e Sanità del Senato per l’audizione sui LEA il 6 dicembre 2016 e in quell’occasione ha ricordato che la riabilitazione in ambito oncologico rappresenta un elemento nodale del percorso di cura che va integrato con i trattamenti specificamente antineoplastici, sin dall’inizio della storia clinica della persona malata di tumore. Alla necessaria e sempre più precisa personalizzazione dei trattamenti antineoplastici, va fatta corrispondere una presa in carico riabilitativa precoce, globale e personalizzata, orientata a favorire l’autonomia e la partecipazione sociale, e non solo al recupero di una singola funzione lesa. Insieme a FAVO, all’Audizione sono stati invitati anche Paolo Boldrini e Monica Pinto della SIMFER, i quali hanno illustrato nel dettaglio il documento congiunto FAVO – SIMFER. In precedenza, l’on. Pierpaolo Vargiu aveva presentato al Ministro Lorenzin un’interpellanza firmata da 38 deputati di diversi gruppi di parlamentari per denunciare l’assenza della riabilitazione oncologica nei LEA e per chiedere provvedimenti conseguenti per riparare a tale mancanza. Successivamente l’On. Paola Binetti ha presentato alla Camera dei Deputati una Mozione sulle criticità dell’inclusione lavorativa dei pazienti oncologici, impegnando il Governo ad istituire un Tavolo tecnico presso il Ministero della Salute, al fine di individuare le necessarie prestazioni riabilitative del malato di cancro e di investire sulla ricerca clinica sui tumori e sul monitoraggio del reinserimento del paziente. In particolare, la Mozione ha impegnato il Governo ad:
– assumere iniziative per istituire un Tavolo tecnico presso la direzione competente del Ministero della Salute con la partecipazione delle associazioni dei malati (FAVO) e delle società scientifiche (AIOM, SIMFER, SIPO, FIASO, SICO, SINPE), al fine di individuare le prestazioni riabilitative e facendo sì che il Tavolo identifichi le necessità riabilitative dei pazienti oncologici; i setting differenziati per garantire appropriatezza dell’intervento riabilitativo; la trasferibilità sul territorio nazionale dei modelli regionali già sperimentati sia sul profilo organizzativo che economico; ogni altra azione che garantisca il diritto di accesso alla riabilitazione oncologica;
– assumere iniziative per investire sulla ricerca clinica per quanto riguarda i tumori, prevedendo una regolare sorveglianza del reinserimento dei pazienti, in collaborazione con l’AIRTUM.
Nello schema di decreto dei nuovi LEA (DPCM del 12 gennaio 2017), la riabilitazione per i malati di cancro è prevista soltanto in modo frammentato e all’interno di diverse patologie, con la conseguenza che il paziente è costretto a seguire un percorso riabilitativo discontinuo, focalizzato esclusivamente sul recupero della funzione fisica lesa della malattia, e non coerentemente indirizzato al completo recupero bio-psico-sociale in base ad un Progetto Riabilitativo Individuale, secondo le indicazioni delle Linee Guida Ministeriali sulla Riabilitazione del 1998 ed il Piano di Indirizzo per la riabilitazione del 2011.
FAVO continuerà la sua attività di sensibilizzazione, di ricerca e di approfondimento per ottenere il pieno riconoscimento per tutti i malati oncologici del loro diritto alla riabilitazione.

Prevenire la sterilità e conservare la fertilità nelle donne malate di cancro
Sono anni ormai che F.A.V.O. si fa portavoce di questo fondamentale bisogno delle giovani donne colpite da tumore.
Il Quinto e Sesto Rapporto sulla condizione assistenziale dei malati oncologici hanno approfondito questo problema e, nel maggio 2013, in occasione dell’VIII Giornata Nazionale del Malato Oncologico, il volontariato ha avviato un processo di sensibilizzazione dell’opinione pubblica e delle istituzioni. Tale processo è sfociato, alla vigilia della IX Giornata nell’invio di una dettagliata lettera al Ministro Lorenzin al fine di ottenere risposte operative e concrete per il soddisfacimento di questo bisogno essenziale. L’appello è stato accolto dal Ministro, che ha risposto positivamente alle nostre segnalazioni, ma le sue indicazioni, purtroppo, non hanno ancora dato tutti i risultati concreti auspicati. Per sbloccare la situazione, le associazioni federate a F.A.V.O. che assistono pazienti colpite da tumori femminili, hanno presentato un appello al Ministero della Salute e alla Conferenza Stato-Regioni in cui veniva richiesta la modifica delle note AIFA 74 e 51 attraverso gli strumenti consentiti dalla legge 648/96, riconoscendo l’indicazione “prevenzione dell’infertilità nelle pazienti oncologiche” alle gonadotropine necessarie alla stimolazione e raccolta ovocitaria e agli analoghi LHRH che proteggono la funzione ovarica durante chemioterapia. In merito a questo la situazione risulta invariata rispetto allo scorso Rapporto: la nota 74 è stata modificata e prevede ora l’indicazione della rimborsabilità delle gonadotropine per la preservazione della fertilità femminile in donne di età non superiore ai 45 anni affette da patologie neoplastiche che debbano sottoporsi a terapie oncologiche in grado di causare sterilità transitoria o permanente, mentre non sono ancora state apportate modifiche alla nota AIFA 51.
Lo scorso anno reso contavamo anche un importante passo avanti: il 21 febbraio 2019, infatti, l’Accordo sulla “Tutela della fertilità nei pazienti oncologici” proposto dal Ministero della Salute è stato approvato dalla Conferenza Stato Regioni per offrire nuove opportunità di avere figli a chi ha avuto un cancro. Il documento indica le metodiche di tutela della fertilità femminile e maschile, i requisiti dei centri autorizzati alla conservazione dei gameti e dei tessuti ovarico o testicolare e il PDTA per le persone sottoposte a trattamenti oncologici che desiderino preservare la fertilità. Segnaliamo in proposito che ad oggi solo poche Regioni hanno recepito l’Accordo (Veneto, Liguria, Emilia Romagna, Toscana, Lazio, Campania).

Interventi pubblici per l’acquisto delle parrucche
Gli interventi pubblici per l’acquisto della parrucca in caso di alopecia da trattamenti antitumorali non sono disciplinati in modo uniforme da una normativa nazionale e le disposizioni regionali sono quanto mai diversificate e coprono il bisogno a macchia di leopardo. Anche quest’anno sono solo quattordici le regioni che stanziano fondi a parziale o totale contributo per l’acquisto della parrucca: Basilicata, Emilia Romagna, Lazio, Liguria, Lombardia, Marche, Molise, Piemonte, Puglia, Sardegna, Toscana, Umbria, Trentino Alto-Adige, Veneto, con un’evidente disparità tra Nord e Sud del paese aggravata dalla eterogeneità dei criteri applicati per il rimborso che varia da regione a regione. Sempre più associazioni di volontariato operanti sul territorio mettono a disposizione delle parrucche per pazienti oncologici, tuttavia molte associazioni non hanno ancora potuto riprendere l’attività a causa dell’emergenza sanitaria dovuta all’epidemia di COVID-19 ed è difficile prevedere quando torneranno ad essere pienamente operative. L’Osservatorio non mancherà di tenere sotto osservazione questa situazione.

Stato di attuazione in Italia dei PDTA Alto Rischio Eredo-Familiare (PDTA AREF) ed esenzione dal ticket per i soggetti sani con mutazione BRCA (Aggiornamento aprile 2021)1
I Protocolli di Diagnosi, Trattamento e Assistenza per Persone ad Alto Rischio Eredo-Familiare (PDTA AREF), a seguito di una prima esperienza pionieristica nella Regione Emilia Romagna (2012), sono stati inseriti ufficialmente per la prima volta nella legislazione nazionale all’interno del Piano Nazionale Prevenzione PNP 2014-2018 (prorogato al 2019), che ha definito specifici obiettivi e tempistiche di attuazione dei PDTA AREF in tutte le Regioni Italiane e nelle due Province Autonome (Trento e Bolzano).
I PDTA Alto Rischio, dal punto di vista gestionale e organizzativo, si configurano come uno dei protocolli clinici delle Reti Oncologiche Regionali e delle Reti Regionali di Senologia. A livello di singole strutture ospedaliere sono attuati all’interno delle Breast Unit e dei GOM (Gruppi Oncologici Multidisciplinari), per loro caratteristiche “centri/team interdisciplinari di presa in carico” di soggetti sani e malati.
Proprio per una più efficace ed efficiente “presa in carico” dei soggetti sani – data l’elevata incidenza della compartecipazione ai costi dei programmi di sorveglianza intensificata – i PDTA AREF regionali dovrebbero essere integrati e completati dalla esenzione dal ticket anche per tutti i soggetti sani con varianti patogenetiche nei geni BRCA1-BRCA2 (mutazioni germinali BRCA), relativamente agli esami e alle visite periodiche previste dagli stessi protocolli.
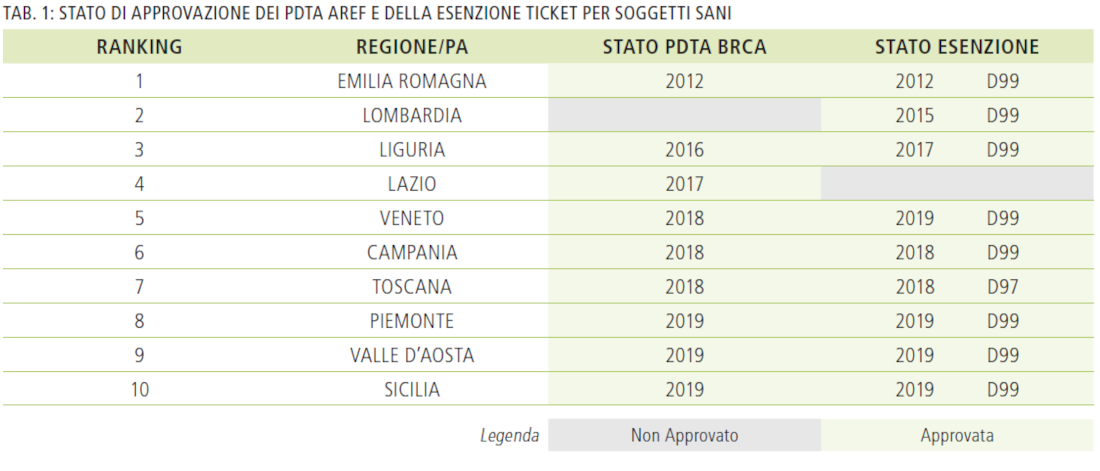
Nel corso del 2020, anche a causa della crisi pandemica da Covid-19, non si è prodotta alcuna novità nello stato di approvazione dei PDTA Alto Rischio, rispetto agli anni precedenti. Quindi al momento la situazione, in sintesi, è la seguente (Tab. 1):
- Il PDTA AREF è stato approvato in 9 Regioni/Province Autonome su 21: Emilia-Romagna, Liguria, Lazio, Veneto, Campania, Toscana, Sicilia, Piemonte, Valle d’Aosta;
- L’Esenzione dal Ticket per i soggetti sani in sorveglianza è stata approvata in 9 Regioni/Province Autonome su 21: Emilia-Romagna, Lombardia, Liguria, Veneto, Campania, Toscana, Sicilia, Piemonte, Valle d’Aosta;
- Le due anomalie sono la Lombardia, che ha approvato da tempo l’Esenzione dal Ticket e non il PDTA AREF e il Lazio che ha approvato da tempo il PDTA AREF ma non l’Esenzione dal Ticket.
Data la scadenza già avvenuta dei termini previsti nel PNP 2014-2018 (prorogato al 2019) si può ipotizzare che difficilmente le Regioni inadempienti possano a breve dare seguito alla approvazione dei PDTA AREF. Peraltro è ipotizzabile che i PDTA AREF (che in massima parte sono riferibili alla sola Sindrome del Cancro alla Mammella e all’Ovaio (HBOC-BRCA) diventeranno in futuro parte integrante del Piano Nazionale delle Scienze Omiche2, che si propone di definire Linee Guida Nazionali, di indirizzo per tutte le Regioni, per tutte le principali Sindromi Ereditarie: Sindrome del Cancro della Mammella e dell’Ovaio, Sindrome di Lynch, Sindrome di Cowden, Sindrome Li Fraumeni, Sindrome Poliposi Adenomatosa Familiare (FAP), Sindrome del Cancro Gastrico (CHD1), Sindrome Poliposi MUTYH Associata (MAP), Sindrome di Peutz-Jeghers, ecc.

1 Associazione Mutagens, Osservatorio permanente PDTA Alto rischio Eredo-Familiare, Aprile 2021.
2 Ministero della Salute, Piano per l’innovazione del sistema sanitario basata sulle scienze omiche, Intesa Stato Regioni, 26 ottobre 2017.