9. La misurazione della performance dell’offerta dei servizi sanitari alla luce dell’emergenza da Covid-19
a cura di D. Gallegati, N. Gentili, W. Balzi, I. Massa – IRCCS Istituto Scientifico Romagnolo per lo Studio e la cura dei Tumori, Meldola; M. Altini – AUSL della Romagna, Ravenna; F. S. Mennini – EEHTA, CEIS, Università degli Studi di Roma “Tor Vergata”; e Kingston University,
London,UK; C. Nardone – EEHTA, CEIS, Università degli Studi di Roma “Tor Vergata”
1. Il modello di misurazione del “valore oncologico” e i sistemi di misurazione della performance
Lo scenario della lotta contro i tumori si sta modificando sempre più rapidamente: se da un lato ogni anno aumenta il numero delle nuove diagnosi di cancro, dall’altro i dati mostrano come la sopravvivenza è in costante crescita, e dunque aumenta anche il numero di persone che vivono dopo la diagnosi di cancro (AIOM, 2020). Tale evoluzione però pone un problema in termini di sostenibilità: le risorse assorbite dall’oncologia sono anch’esse in continua crescita, come dimostrato in un precedente contributo nel XI Rapporto sulla condizione assistenziale dei malati oncologici (2019). Tuttavia, ciò che spesso manca è la consapevolezza del valore del servizio offerto, in relazione alla spesa sostenuta. Per un miglior governo della spesa sanitaria, appare necessario superare la logica del mero contenimento della spesa sanitaria (basata molto spesso sulla logica del prezzo), in favore di una visione più ampia che tenga in considerazione il valore di ciò che viene offerto ai pazienti, oltre alle risorse consumate. La conoscenza dei risultati ottenuti in rapporto ai costi sostenuti obbliga i decision makers innanzitutto ad ampliare l’orizzonte temporale delle decisioni e dei loro effetti, ma anche a valutare la strategicità e l’efficacia di ciascun intervento con una logica del tutto nuova, focalizzata sul valore. Inoltre il fattore tempo, spesso trascurato, deve essere considerato un aspetto centrale.
Nel presente contributo, il gruppo di lavoro formato dai ricercatori dell’IRST (Istituto Romagnolo per lo Studio dei Tumori “Dino Amadori”) e dal gruppo Economic Evaluation and HTA del CEIS, dell’Università di Tor Vergata di Roma, porta avanti lo sviluppo del modello di misurazione del c.d. “valore oncologico di popolazione”. L’obiettivo è quello di misurare da un lato i bisogni della popolazione (attraverso l’analisi dei dati epidemiologici) e i costi sostenuti dall’intera società (sia i costi sanitari diretti e indiretti, sia quelli sociali) e, dall’altro, il livello del servizio offerto.
Nel contributo presentato lo scorso anno (Rapporto 2020) sono stati analizzati i diversi sistemi di valutazione della performance attualmente in uso, con particolare riguardo all’oncologia. I sistemi presi in esame sono quelli attualmente in uso a livello nazionale (Griglia LEA, Nuovo sistema di garanzia – NSG – in vigore dal 01/01/2021, e il sottoinsieme di indicatori CORE), i quali sono stati confrontati con altre esperienze e modelli quali il Piano Nazionale Esiti (PNE), il sistema di AIRTUM/RT, i sistemi utilizzati in alcune Regioni (il sistema Bersaglio della Toscana, Pre.Va.Le. nel Lazio, e quello dell’Emilia-Romagna), ed infine quelli proposti da alcune Reti oncologiche (Progetto Epica, Periplo).
Una prima analisi ha evidenziato il numero di indicatori relativi all’Oncologia rispetto al totale degli indicatori, il quale è emerso essere troppo basso. È stata poi condotta un’analisi critica di tali sistemi, attraverso una sistematizzazione degli indicatori in un quadro sinottico, in grado di far emergere vantaggi e svantaggi di ciascun sistema con riferimento a 5 dimensioni: i) coerenza con le finalità universalistiche del Sistema Sanitario Nazionale; ii) macro livelli assistenziali Distretto-Prevenzione e Ospedale considerati; iii) fasi della “filiera” oncologica analizzate; iv) principali percorsi oncologici per macro Gruppi di Patologia; v) aspetti più propriamente “popolazionali”.
In particolare, l’analisi delle fasi del percorso oncologico ha fatto emergere come la maggior parte degli indicatori sia focalizzata sulle strutture e i servizi, più che sui percorsi e le patologie, trascurando aspetti fondamentali dell’offerta sanitaria.
2. L’impatto della pandemia Covid-19 sull’assistenza ai malati oncologici
Quanto alle ricadute della pandemia sull’assistenza oncologica in senso lato, è stato possibile evidenziare la riduzione delle attività di prevenzione e screening, delle diagnosi precoci, delle terapie e degli interventi chirurgici, il cui impatto in termini di outcome clinico – e di maggiore spesa a causa dei minori “costi evitati” – si esplicherà purtroppo nei prossimi anni. A tale proposito presentiamo qui alcuni dati significativi tratti dall’Osservatorio Nazionale Screening e dai flussi informativi su ricoveri e prestazioni specialistiche dell’Emilia-Romagna.
Screening
Le attività legate alla prevenzione secondaria hanno subito un’importante battuta di arresto nella fase più intensa di lockdown dei mesi di marzo e aprile 2020, durante la quale, in sostanza, le attività non urgenti sono state bloccate, generando il rischio concreto di un maggior numero di diagnosi in fase avanzata, con un conseguente peggioramento della prognosi ed un aumento delle spese future per le cure.
L’ultima analisi disponibile, resa pubblica da parte dell’Osservatorio Nazionale Screening risale al 30 settembre 2020 ed evidenzia una situazione molto eterogenea sia per regione che per tipologia di screening, legata alle decisioni prese da ogni Regione in termini di ripartenza. A fronte della fortissima riduzione di attività nella prima ondata (marzo-maggio 2020), alcune regioni nei mesi successivi (giugno-settembre) hanno recuperato parte del ritardo accumulato, incrementando i volumi rispetto allo stesso periodo 2019, mentre altre hanno continuato a far registrare riduzioni di attività rispetto agli stessi mesi dell’anno precedente. In altri termini alcuni sistemi sanitari regionali hanno mostrato una maggiore reattività o resilienza, mentre altri stanno faticando maggiormente nel contrastare gli effetti collaterali della pandemia.
Ad esempio, a livello nazionale nel periodo gennaio-settembre 2020 le donne esaminate con screening mammografico sono state 610.803 in meno rispetto allo stesso periodo 2019 (-43,5%), di cui 454.625 durante la prima ondata (-53,6%) e 156.158 nel periodo giugno-settembre (-28,1%). Alcune regioni tuttavia in quest’ultimo periodo di “tregua” hanno recuperato parte del ritardo, incrementando le prestazioni rispetto allo stesso periodo 2019: Friuli-Venezia Giulia (+51%); Campania (+21%); Umbria (+18%); Emilia-Romagna (+12%).
Quanto allo screening colon-rettale, a livello nazionale nel periodo gennaio-settembre 2020 le persone esaminate sono state 967.465 in meno rispetto allo stesso periodo 2019 (-52,7%), di cui 601.862 durante la prima ondata (-57,8%) e 365.603 nel periodo giugno-settembre (-46,1%). In questo caso la recessione di attività è proseguita quasi con lo stesso ritmo anche nel periodo di “tregua” giugno-settembre, nonostante anche qui alcune regioni siano riuscite a recuperare parzialmente: Trentino (+25%); Marche (+23%); Emilia-Romagna (+17%).
Ricoveri medici e chirurgici
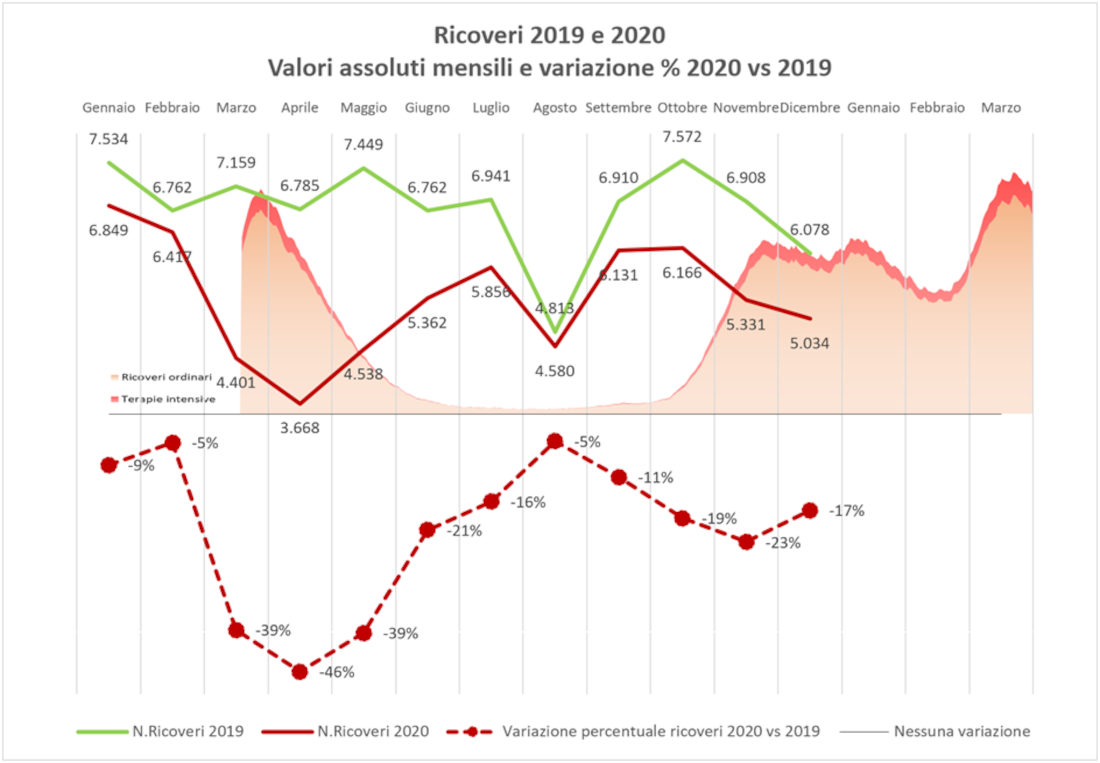
Con riferimento all’attività oncologica dell’Emilia-Romagna nel 2020, verranno in seguito presentati i risultati dell’analisi dei volumi relativi a ricoveri, interventi, visite ambulatoriali e terapie oncologiche in regime ambulatoriale Day Service, confrontando il 2020 con il 2019. In ciascun grafico è riportato anche l’andamento delle “ondate” della pandemia, espresso come numero di ricoverati con sintomi, comprese terapie intensive (in rosso)[1].
In termini di volume complessivo dei ricoveri oncologici (dimissioni ospedaliere con diagnosi principale tumore), la riduzione durante la prima ondata è molto forte e si concentra nei mesi di marzo, aprile e maggio (intorno a -40%), mentre nella seconda ondata, limitatamente al periodo ottobre-dicembre per il quale sono disponibili i dati, la riduzione è inferiore (intorno a -20%), anche se l’andamento dei ricoveri Covid nei primi mesi dell’anno probabilmente ne determinerà un prolungamento, e un aggravamento nel picco della terza ondata.
Tutto lascia pensare che se non interverrà un forte recupero, la riduzione dei ricoveri oncologici nel 2021, sarà di dimensioni paragonabili a quella registrata nel 2020.
Anche nei mesi di “tregua” del 2020 si registrano riduzioni significative (nell’ordine del -10%), superiori a quelle fisiologiche già rilevabili a gennaio e febbraio 2020, imputabili alla tendenza a trattare le patologie oncologiche sempre più ricorrendo a regimi ambulatoriali e di day hospital – day service.
Figura 1 – Volumi dei ricoveri oncologici, valori assoluti e variazione percentuale, Emilia-Romagna, 2019 e 2020.
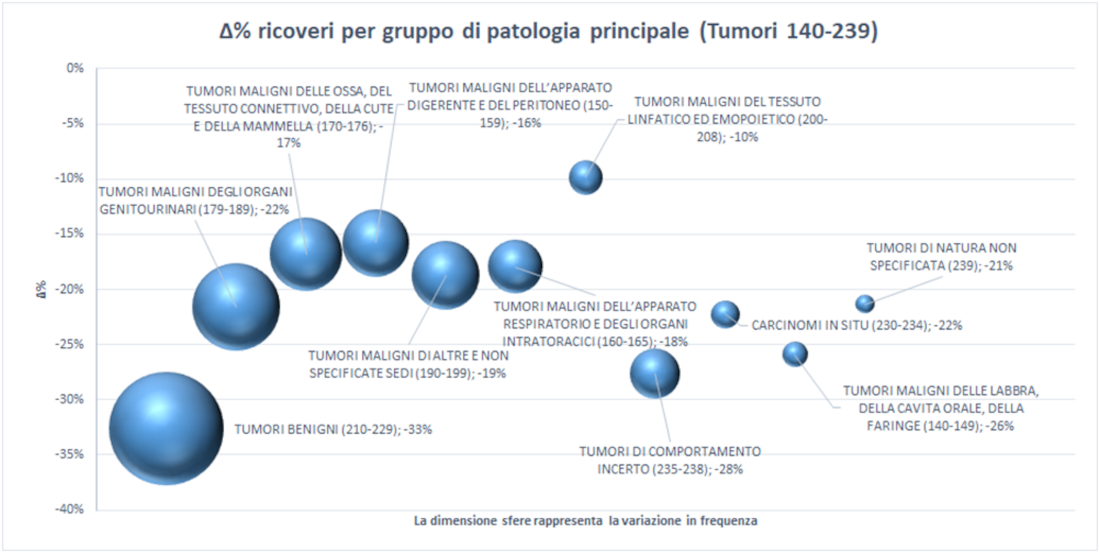
Scomponendo i dati per gruppo di patologia principale (Figura 2), la riduzione maggiore di ricoveri nel 2020 è, coerentemente con la salvaguardia delle prestazioni urgenti ed essenziali, quella relativa a pazienti con tumori benigni (-33%), seguita da quelli con tumori dal comportamento incerto (-28%). All’estremo opposto la riduzione inferiore è quella dei tumori oncoematologici (-10%), tipologia tra quelle dove le terapie ottengono i risultati migliori. Per gli altri tumori la riduzione è intorno al -20%.
Figura 2 – Variazione assoluta e percentuale dei ricoveri oncologici distinti per gruppo di patologia principale, Emilia-Romagna, 2019 e 2020.
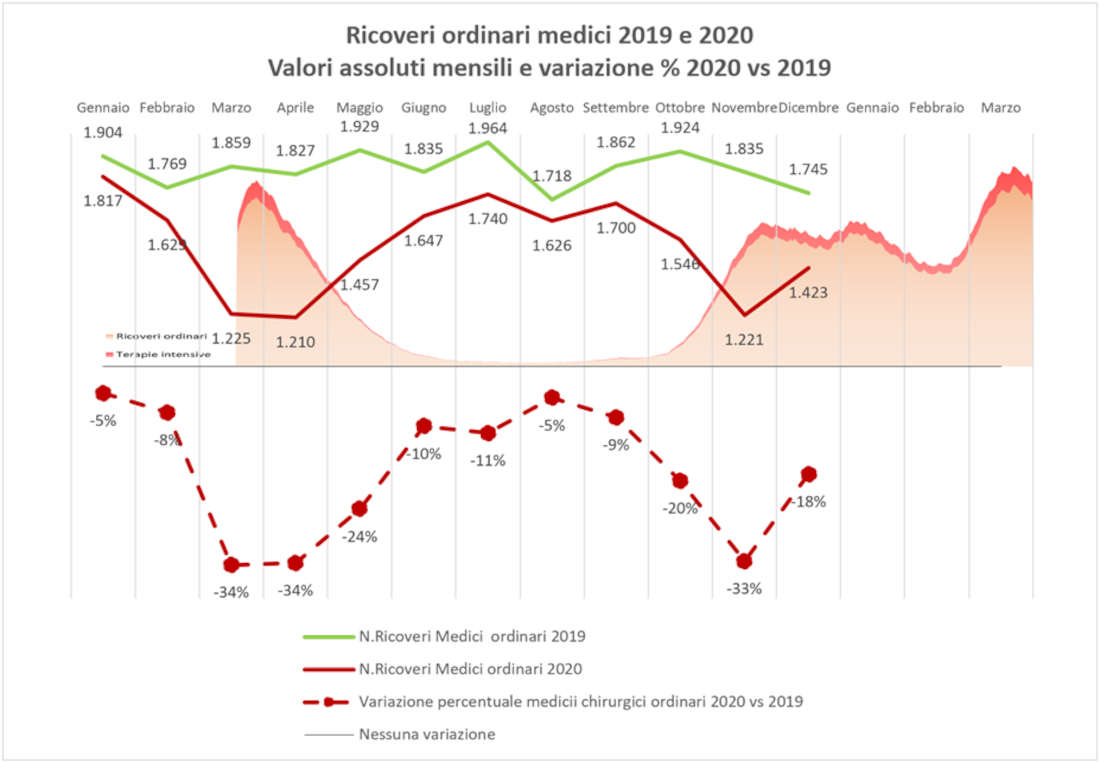
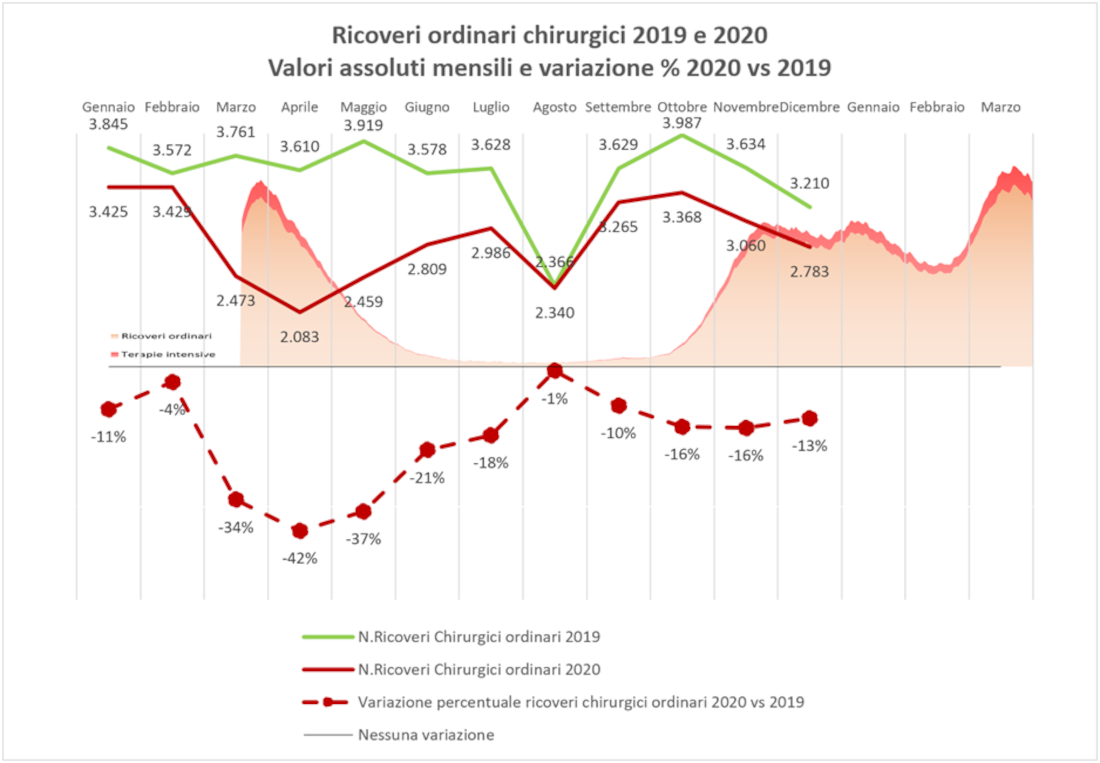
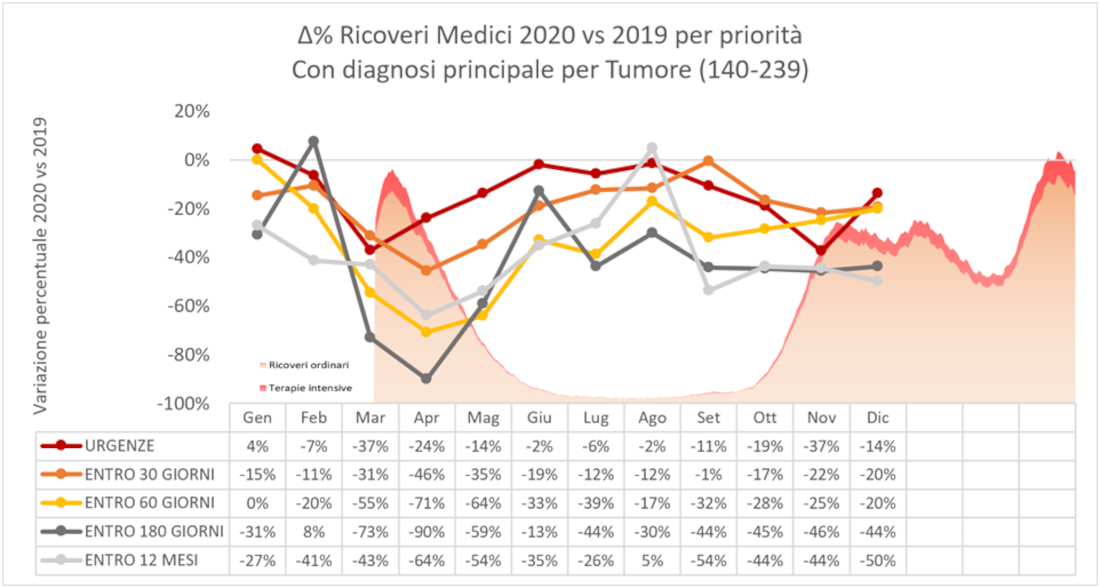
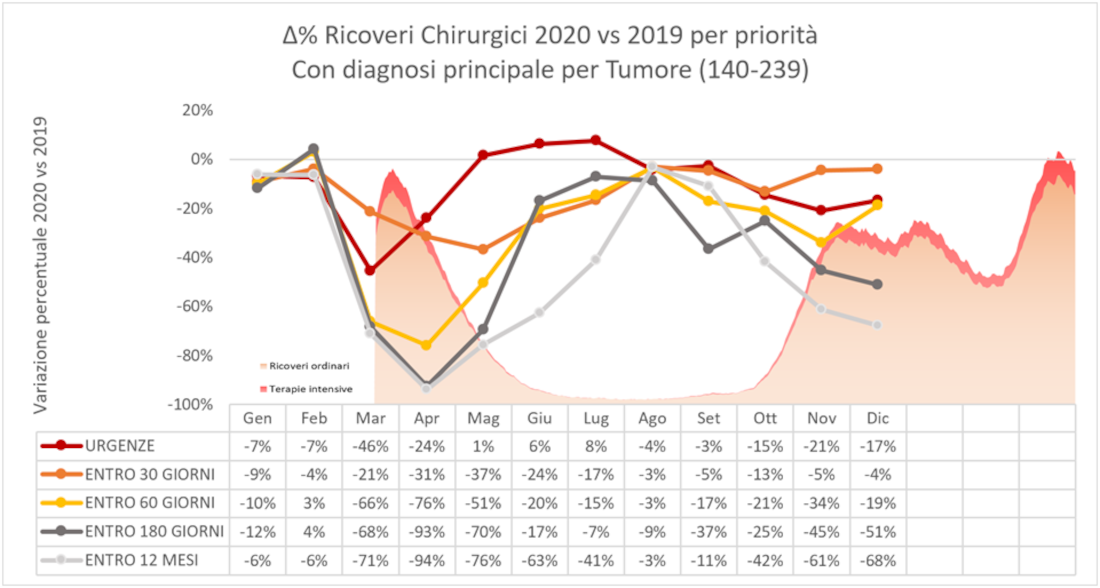
Figura 3 – Volumi dei ricoveri oncologici medici e chirurgici, valori assoluti e variazione percentuale, Emilia-Romagna, 2019 e 2020.
Ancora, confrontando le variazioni mensili dei volumi del 2020 rispetto a quelli del 2019 per classe di priorità del ricovero, rispettivamente di tipo medico e chirurgico (Figura 4), risulta una riduzione di attività comprensibilmente maggiore per le classi di priorità inferiori e viceversa, anche se nessuna classe è risultata purtroppo immune dalla contrazione di attività nei momenti peggiori, in particolare della prima ondata. Anche i ricoveri chirurgici classificati come urgenti hanno subito riduzioni in quasi tutto il periodo pandemico, salvo un parziale recupero nei mesi di maggio, giugno e luglio 2020 dove si registrano gli unici incrementi percentuali rispetto agli stessi periodi 2019. Durante la seconda ondata, i volumi di attività mostrano riduzioni più contenute sebbene significative anche per i ricoveri con maggiore priorità.
Figura 4 – Variazione percentuale dal 2019 al 2020 dei volumi dei ricoveri medici e chirurgici per priorità
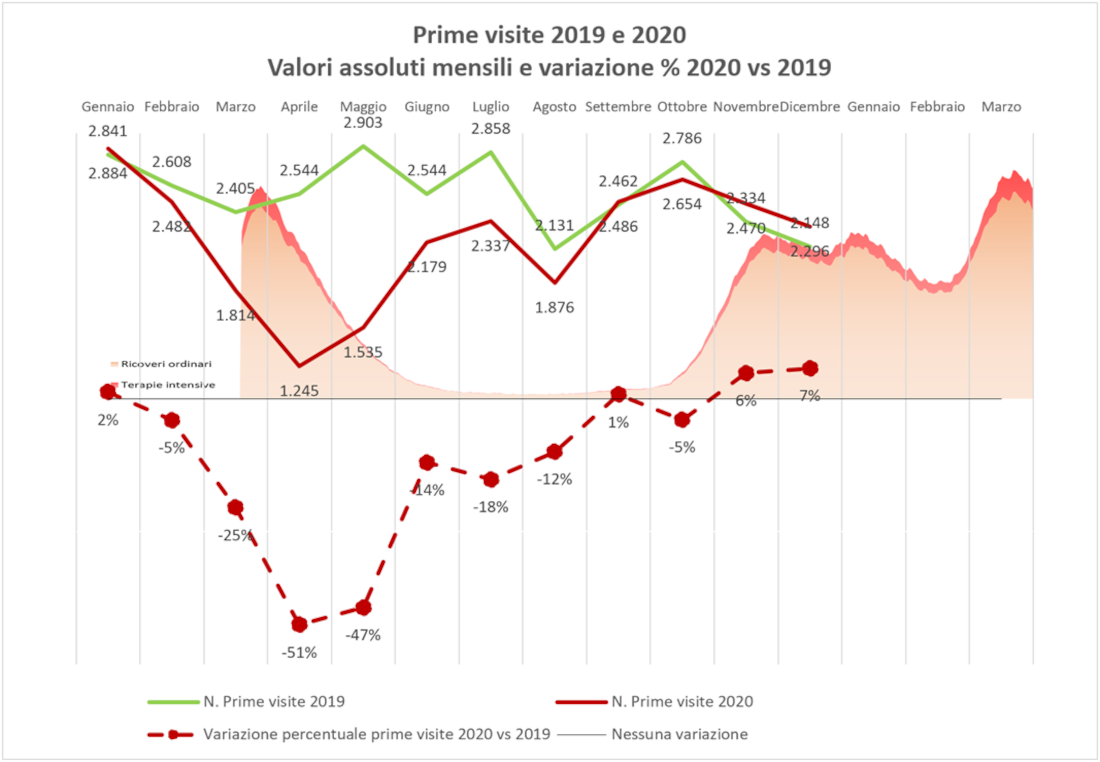
Prime visite e controlli
L’analisi dei volumi relativi alle prime visite mostra una reazione, per certi versi attesa, molto diversa tra prima e seconda ondata: in quest’ultima si registrano incrementi positivi rispetto al precedente anno, e dunque si recupera anche di più rispetto al periodo estivo. Tutto ciò sembra dimostrare che, imparata la lezione, il sistema sia stato in grado di riorganizzare e rafforzare l’offerta in tempi relativamente brevi, probabilmente attraverso una migliore gestione della separazione delle aree e strutture Covid, l’assunzione di personale aggiuntivo, o un maggiore coinvolgimento di strutture private.
Figura 5 – Volumi delle prime visite oncologiche, valori assoluti e variazione percentuale, Emilia-Romagna, 2019 e 2020.
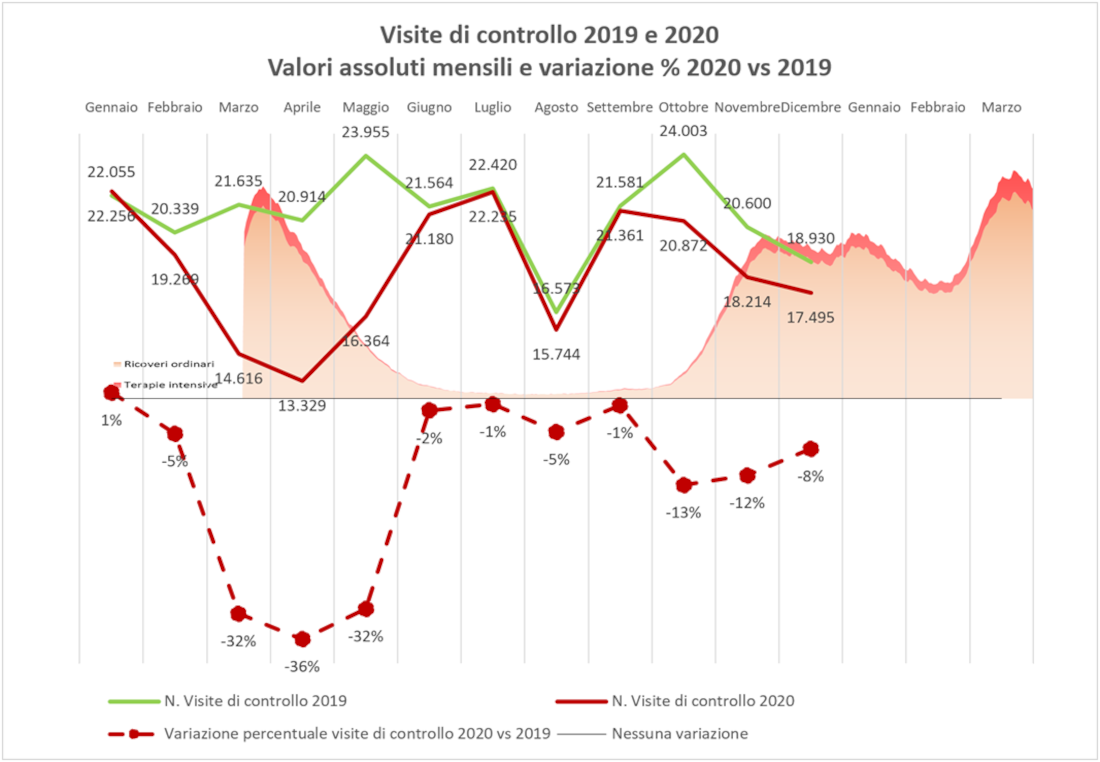
Per le visite di controllo, invece, l’andamento è più simile a quello registrato per i ricoveri. Si noti che parte dell’attività di visite e controlli è continuata attraverso televisite, dunque da remoto, rinviando o annullando di fatto l’accesso del paziente in struttura. In ogni caso, tutta l’attività svolta in telemedicina non è rendicontata nei flussi oggetto della nostra analisi.
Figura 6 – Volumi delle visite di controllo oncologiche, valori assoluti e variazione percentuale, Emilia-Romagna, 2019 e 2020.
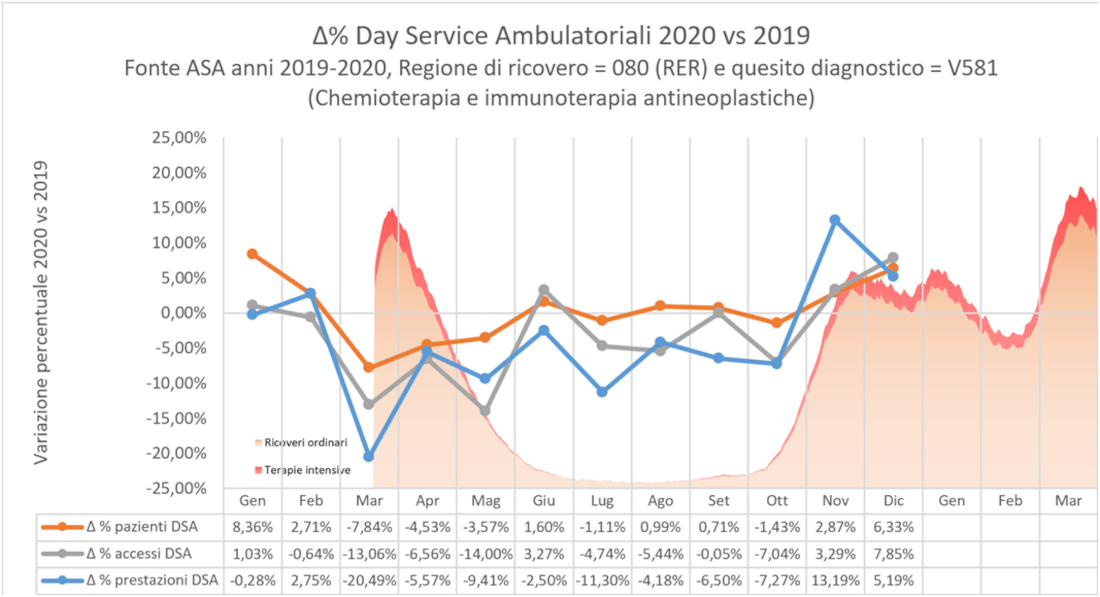
Chemioterapie e immunoterapia
L’analisi dei volumi relativi all’attività di Day Service Ambulatoriale, in cui vengono attualmente erogate in Regione la quasi totalità delle Chemioterapie e immunoterapie antineoplastiche, vede un sostanziale equilibrio dei saldi finali dei pazienti trattati con un incremento annuale dello 0,34%. Viceversa accessi e prestazioni erogate, registrano rispettivamente un lieve calo pari a -3,27% e -4,49%. Analizzando le curve notiamo come le attività presentino nei mesi di marzo, aprile e maggio 2020 le riduzioni maggiori, tuttavia il sistema ha saputo riorganizzare le attività e regolare gli accessi in modo molto veloce, attivando percorsi protetti per l’accesso alle terapie: a puro titolo esemplificativo, presso l’Istituto Romagnolo per lo Studio dei Tumori, grazie ad un’intensa azione di triage telefonico, controlli all’accesso e all’applicazione rigorosa di protocolli per la riduzione del rischio applicati ai lavoratori, agli utenti, ai visitatori, è stato possibile continuare l’erogazione delle terapie a pieno regime, gestendo rinvii, interruzioni e revisioni dei programmi terapeutici, garantendo nei casi più critici anche la somministrazione delle terapie a pazienti positivi all’infezione da SARS-CoV-2. Si noti come all’inizio della seconda ondata tutti gli indici siano in rialzo per almeno un bimestre, segno che il sistema potrebbe aver sviluppato gli anticorpi necessari a garantire l’accesso al percorso delle terapie per i mesi a venire.
Figura 7 – Variazioni percentuali dei volumi relativi ai Day Service Ambulatoriali, Emilia-Romagna, 2019 e 2020.
3. Conclusioni
La pandemia da Covid-19, oltre alle drammatiche conseguenze dirette, ha compresso gravemente l’offerta di servizi di prevenzione, diagnosi e cura in ambito oncologico, con pesanti ricadute negative (attuali e prospettiche) anche sui malati di tumore. I dati più preoccupanti emergenti dall’analisi dei dati relativi all’Emilia-Romagna concernono la riduzione degli screening e quella dei ricoveri, anche chirurgici, mentre in positivo va segnalato l’impatto molto minore nella seconda ondata, con recuperi anche significativi in particolare su visite e terapie.
Più in generale, il Covid ha messo duramente alla prova i sistemi sanitari, evidenziando lacune e punti di forza che prima della pandemia spesso non apparivano tali. Si pensi al caso Lombardia e alle debolezze emerse nella medicina territoriale e nella prevenzione, evidentemente non ben rilevate dai sistemi di valutazione nazionali che la posizionavano nel 2019 (su dati 2016) al primo posto assoluto per il livello assistenziale Prevenzione, e nella parte alta della classifica per quello Distrettuale (vedi articolo del rapporto Favo 2020). Si pensi d’altro canto alla capacità dimostrata da alcune nazioni (e in Italia da alcune regioni, in particolare nella prima ondata) di contenere la pandemia grazie a strategie efficaci di tracciamento, testing e isolamento mirato, o alle diverse performance sulla vaccinazione in relazione a capacità di approvvigionamento, tempestività di somministrazione e gestione delle liste di attesa in base alle priorità.
Occorre perciò rivalutare la capacità dei sistemi di valutazione della qualità dei sistemi sanitari di cogliere questi aspetti e incentivare il loro miglioramento. Si confermano e rafforzano pertanto gli spunti emersi dal lavoro pubblicato nel Rapporto FAVO 2020, in piena prima ondata pandemica:- l’importanza di servizi quali la medicina di base, i servizi di prevenzione e sanità pubblica, la diagnostica, le strutture territoriali e residenziali – spesso “sottopesati” nella valutazione di efficienza ed efficacia dei sistemi sanitari, anche per una maggiore difficoltà di misurazione quantitativa. Anche in ambito oncologico la prevenzione primaria (stili di vita, alimentazione, ambiente) è sistematicamente esclusa dai modelli di valutazione, mentre sappiamo quale impatto potrebbe avere sulla salute e sui costi sociali e sanitari evitabili[3];
- la necessità di ri-bilanciare i modelli di valutazione attuali, fortemente incentrati su appropriatezza ed economicità, con indicatori relativi alle dimensioni di:
- sicurezza e gestione del rischio in senso lato. A titolo meramente esemplificativo non vengono considerati i tassi di infezioni ospedaliere e di antibiotico-resistenza, in Italia elevatissimi rispetto agli altri Paesi UE (10mila morti/anno, un terzo del totale europeo) accompagnate da circa 50 casi ogni 1.000 ricoveri acuti in regime ordinario[4], e secondo molti una delle emergenze sanitarie prossime venture;
- adeguatezza strutturale dei servizi e dei sistemi sanitari, che devono essere tali da reggere l’urto di eventi estremi sempre più frequenti, e per questo potenziati, adeguatamente finanziati e dotati di un certo grado di ridondanza. In questo senso l’adeguatezza del livello di finanziamento del sistema sanitario (in Italia ben al di sotto della media dei Paesi di riferimento, e in costante erosione da molti anni) deve essere rivalutata, da indice (negativo) di spesa pubblica a indicatore (positivo) di investimento sul futuro e “polizza assicurativa” per tutti noi, soprattutto sulla base del reale fabbisogno espresso;
- outcome clinici e assistenziali, tali ad esempio da misurare l’effetto di breve, medio e lungo periodo della recessione di attività descritta in questo articolo. Si può prendere spunto dalle numerose esperienze emergenti dalle Reti Oncologiche, oltre che dal prezioso lavoro svolto dai Registri Tumori, i cui dati vanno valorizzati e resi sempre più tempestivi (attualmente gli ultimi dati pubblici sono relativi al 2017).
Il Nuovo Sistema di Garanzia, a patto che venga utilizzato nella sua versione completa (88 indicatori), cosa per nulla scontata, costituisce una buona piattaforma, che però necessita di un “tagliando” che tenga conto delle dure lezioni impartite dalla pandemia di Covid 19.
Ancora, in casi di emergenza come quello che stiamo vivendo, appare imprescindibile la necessità di monitorare e misurare costantemente le attività caratterizzanti l’assistenza sociale. Se da un lato infatti, i sistemi di valutazione della performance necessitano di tempo per la raccolta e la validazione dei dati su cui si basano, d’altro canto non è possibile pensare di garantire un’offerta di servizi efficiente ed efficace se non si hanno a disposizione dati tempestivi e multidimensionali.
Sembra emergere purtroppo la scarsa propensione a imparare dalle esperienze altrui: ogni Paese tendenzialmente ha sempre sperato fino all’ultimo che “da noi non può succedere” (l’esperienza dell’Italia, purtroppo pioniera della prima ondata dopo l’uscita del virus dalla Cina, non è servita molto alle altre nazioni occidentali). Anche per questo motivo la cultura della valutazione e del benchmarking deve essere promossa e perseguita, così come la cultura scientifica, nonostante le resistenze quasi congenite delle società umane nei confronti di un approccio razionale basato sui dati e su una corretta percezione del rischio.
Oggi più che mai la politica è chiamata a prendere decisioni che determineranno la vita del nostro Paese e la struttura organizzativa, gestionale ed economica del nostro Sistema di welfare nel suo complesso negli anni che verranno. È nella stagnazione dell’emergenza che si cela il rischio di non prevedere cosa succederà domani. L’intervento dello Stato deve essere perentorio non solo per rispondere alla crisi del momento ma anche per scongiurare crisi future ancora più drammatiche.
Note
1. ^ Quale misura “indicativa” del carico sugli ospedali e sugli operatori sanitari in ospedale, si noti che la prima ondata, dal 20/03/2020 al 18/05/2020, ha costituito un totale di 152.195 giornate di ricovero, ovvero 2.537 persone assistite al giorno per 60 giorni. La seconda (e la terza) ondata, dal 1/11/2020 al 31/03/2021, conta complessivamente 420.607 giornate di ricovero per 151 giorni consecutivi (2.785 persone in carico ogni giorno). In media la seconda e la terza ondata hanno determinato un carico aggiuntivo del 10%. Fonte dati Regione Emilia Romagna. 2. ^ “Per reggere all’urto della pandemia, la Regione ha realizzato un robusto piano di rafforzamento della rete ospedaliera, a partire dai posti letto di terapia intensiva, passati dai 449 di fine 2019 ai 760 di oggi, di cui 605 permanenti e 155 temporanei. Aumentati quindi, in soli 14 mesi, del 70%.”https://www.regione.emilia-romagna.it/notizie/attualita/coronavirus-in-assemblea-la-relazione-dellassessore-donini-sullandamento-dellepidemia-in-emilia-romagna 3. ^ In un recente lavoro di ricerca del gruppo EEHTA del CEIS (Mennini FS, Gitto L, Nardone C, Gazzillo S, 2019), supportato dal Ministero della Salute, è stato infatti mostrato l’impatto dei programmi di screening sui costi sociali, in termini di riduzione del numero di pensioni previdenziali erogate in caso di patologie per le quali si effettuano regolarmente e in misura ampia programmi di screening. 4. ^ Mennini FS e Sciattella P, Stime di costo delle infezioni correlate all’assistenza. Una analisi su dati clinico amministrativi per misurare il Burden delle infezioni ospedaliere in Italia. Progetto EEHTA del CEIS supportato dal Ministero della Salute. 2018.
Scarica questo capitolo in PDF:
13° Rapporto - Capitolo 9
La misurazione della performance dell’offerta dei servizi sanitari alla luce dell’emergenza da Covid-19