1. Il nuovo Piano Europeo di Lotta contro il Cancro: un piano d’azione che pone il Paziente al centro e che deve essere attuato anche in Italia
a cura di L. Pinto e M. Assanti – IQVIA, con il coordinamento di F. De Lorenzo – F.A.V.O., per All.Can Italia
Il Piano Europeo di Lotta contro il Cancro è per All.Can un’opportunità per l’Italia per mettere sempre più il Paziente al centro dell’ecosistema salute in oncologia
L’Europa ha urgente bisogno di un rinnovato impegno a favore della prevenzione, del trattamento e dell’assistenza oncologici, occorre un approccio esteso a tutta l’amministrazione, che si concentri sul paziente e massimizzi le potenzialità delle nuove tecnologie e informazioni; rafforzi la cooperazione e le opportunità indispensabili alla creazione del valore aggiunto dell’UE; elimini le disparità di accesso alla conoscenza, alla prevenzione, alla diagnosi e alla cura del cancro; e offra ai pazienti risultati di salute migliori. Il Piano Europeo di Lotta Contro il Cancro è la risposta dell’UE a queste esigenze. L’obiettivo del Piano è quello di far fronte all’intero decorso della malattia ed è strutturato intorno a quattro ambiti di intervento fondamentali, nei quali l’UE può apportare il massimo valore aggiunto: 1) prevenzione; 2) individuazione precoce; 3) diagnosi e trattamento; 4) qualità della vita dei pazienti oncologici e dei sopravvissuti alla malattia. Nei prossimi anni il piano si concentrerà sulla ricerca e sull’innovazione, sfrutterà le potenzialità offerte dalla digitalizzazione e dalle nuove tecnologie e mobiliterà strumenti finanziari per sostenere gli Stati membri, come il nuovo e ambizioso programma EU4Health e altri strumenti dell’UE che forniranno agli Stati membri un significativo sostegno finanziario di 4 miliardi di EUR per coadiuvare i loro sforzi nel rendere i propri sistemi sanitari più solidi e maggiormente in grado di affrontare il cancro.
A partire dal 2019 è stato avviato anche in Italia il progetto All.Can. All.Can è una piattaforma internazionale di policy making che coinvolge nell’ambito dell’oncologia e dell’oncoematologia Associazioni Pazienti, Società Scientifiche, Università e rappresentanti dell’Industria. Partendo dal motto “From Cure to Care”, All.Can aspira ad impattare sul futuro del paziente oncologico, mantenendo sempre un approccio paziente-centrico rigorosamente guidato da evidenze scientifiche e sanitarie.
Questa aspirazione porta All.Can a focalizzarsi sul miglioramento dell’intero percorso oncologico, dalla diagnosi alle cure di fine vita. Gli obiettivi sono perseguiti investendo nella generazione di dati Real Life, nella misurazione dell’innovazione e del miglioramento degli esiti per i Pazienti, nel creare buone pratiche organizzative e accountability per assicurare allocazione appropriata delle risorse per reinvestire le economie in accesso all’innovazione.
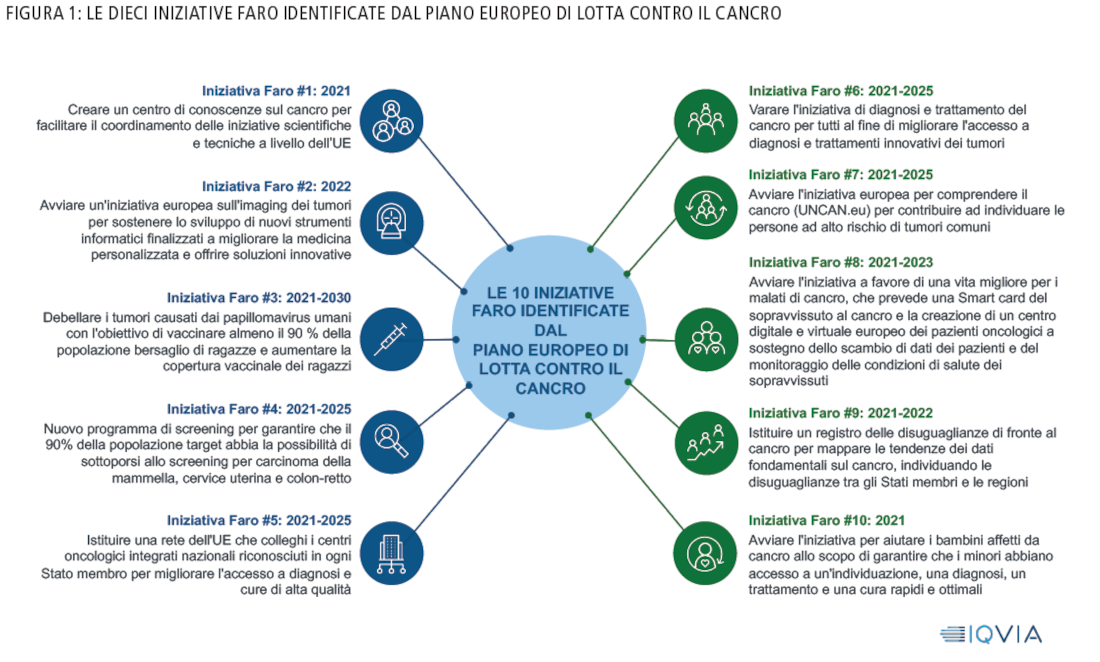
Il Piano Europeo di Lotta contro il Cancro o Piano Europeo, elaborato dalla Commissione Europea e pubblicato a Febbraio 2021, con le sue iniziative faro (Figura 1) presenta un approccio particolarmente affine al metodo di lavoro di All.Can. Infatti il Piano Europeo di Lotta contro il Cancro ha un approccio profondamente paziente-centrico che ritiene prioritaria l’innovazione tecnologica, la ricerca ed elevati standard di cura e mira ad abbattere le disuguaglianze favorendo programmi di collaborazione. All.Can Italia ha deciso quindi di promuovere un’analisi del Piano Europeo di Lotta contro il Cancro per confrontarlo col quadro attuale delle cure oncologiche in Italia e identificare le opportunità che l’ecosistema salute in Italia può cogliere allineandosi al documento europeo anche comprendendo come fare leva sui finanziamenti che verranno prossimamente messi a disposizione.
Il Piano Europeo di Lotta contro il Cancro mette al centro innovazione e elevati standard di cura
Nel 2020 sono state 2,7 milioni le persone nell’Unione Europea cui è stato diagnosticato un cancro e 1,3 milioni di persone hanno perso la vita a causa di questa malattia. Una diagnosi di cancro ha pesanti conseguenze per i singoli pazienti, ma incide gravemente anche sulla vita delle famiglie. D’altra parte se l’Europa rappresenta un decimo della popolazione mondiale, conta un quarto dei casi di cancro nel mondo e il numero di vite perse a causa delle malattie oncologiche è destinato ad aumentare di oltre il 24 % entro il 2035, rendendo il cancro la prima causa di morte nell’Unione Europea.
L’Europa ha quindi bisogno di riforme urgenti per disporre di un nuovo sistema integrato di lotta al cancro, che usi meglio una maggiore quantità di risorse a favore della prevenzione e cura di questa malattia. Il Piano Europeo per la Lotta contro il Cancro parte dagli obiettivi strategici dell’Unione Europea e identifica dieci Iniziative Faro (Figura 1) sostenute da molte azioni concrete e con un orizzonte pluriennale. All.Can ha analizzato il Piano Europeo per approfondire l’importanza e la completezza del documento; per farlo All.Can ha utilizzato la metodologia della Care Delivery Value Chain, un modello che ha permesso di verificare la coerenza nella Patient-Centricity. L’analisi ha evidenziato come tutto il percorso assistenziale del malato oncologico viene toccato. All.Can ha identificato tre azioni trasversali che impattano il percorso paziente nel suo complesso e quattro azioni focalizzate, una per ogni fase del Percorso Paziente, che si concentrano nelle aree più critiche o dove maggiore è l’urgenza di riforma.
Il Piano Europeo per la Lotta contro il Cancro identifica tre azioni trasversali in un’Europa sempre più digitale per assicurare standard elevati di cura e accesso all’innovazione
Un’Europa più digitale dove l’innovazione e la ricerca mettono al centro il Paziente
Il Piano Europeo per la Lotta contro il Cancro evidenzia come il programma Horizon Europe sarà una componente fondamentale degli investimenti dell’UE nel campo della ricerca e dell’innovazione nella lotta contro il cancro finanziando infrastrutture di ricerca e cloud computing e promuovendo azioni del Consiglio d’Europa per l’innovazione. In particolare, la Strategia Digitale Europea può supportare la cura del cancro, e dovrà farlo garantendo un migliore utilizzo di dati Real-World e tramite strumenti come l’Intelligenza Artificiale. Il Piano Europeo per la Lotta contro il Cancro (Tabella 1) indica di creare un centro europeo per coordinare le iniziative scientifiche e identifica azioni quali il progetto di genomica per la salute pubblica per sfruttare al meglio l’evoluzione della disciplina (2021-2025).
La metodologia della Care Delivery Value Chain
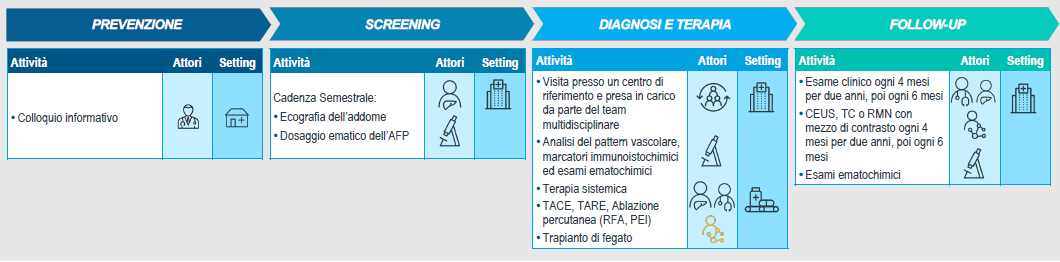
La metodologia della Care Delivery Value Chain nasce dall’approccio di Value Based Healthcare, definito a partire dagli inizi degli anni 2000 negli USA, in particolare a cura di M. E. Porter. Questa metodologia permette di analizzare e migliorare il processo di assistenza socio-sanitaria e terapeutica per una condizione medica definita. La metodologia analizza una condizione patologica e non una singola procedura (es. terapia farmacologica) o un singolo setting assistenziale (es. Day Hospital, Pronto Soccorso), ma analizza in un unico flusso tutto il percorso, dallo screening al follow-up del paziente. (Figura 2) Questa metodologia è quindi solida e rigorosa, ma allo stesso tempo realmente paziente-centrica, dato che permette di cogliere tutte le criticità che il malato oncologico attraversa, senza tralasciare nulla.
Figura 2: Esempio non esaustivo di Care Delivery Value Chain dell ’epatocarcinoma
Strumenti concreti per offrire standard di cura elevati ai pazienti oncologici
Un personale altamente qualificato, delle equipe multidisciplinari, una terapia personalizzata e un accesso tempestivo ai servizi oncologici specializzati, nonché l’accesso all’innovazione e disponibilità di farmaci essenziali sono fattori fondamentali per il conseguimento di livelli qualitativi alti nella cura. Sulla base di questo presupposto, il Piano Europeo di Lotta contro il Cancro individua fondi finalizzati a mettere a disposizione del personale continui corsi di aggiornamento e formazione, anche in materia di competenze digitali, Intelligenza Artificiale, genomica e medicina personalizzata. Inoltre, la recente strategia farmaceutica per l’Europa e l’annunciata riforma della legislazione farmaceutica di base proporranno soluzioni per migliorare l’accesso ai medicinali, compresi i farmaci generici e biosimilari (2021-2022). Tra le azioni identificate dal Piano Europeo finalizzate a garantire uniformemente standard elevati di cura si riscontrano la creazione di un gruppo di nuove reti di riferimento su specifici tipi di cancro (2022-2025) e l’istituzione entro il 2025 di una rete dell’UE che collegherà i centri oncologici integrati nazionali riconosciuti in ogni Stato membro che faciliterà la diffusione di diagnosi e trattamenti di qualità garantita che prevedono formazione, ricerca e studi clinici in tutta l’UE. Ulteriori azioni vedono l’adozione della proposta di regolamento relativo alla valutazione delle tecnologie sanitarie o HTA (2021), unitamente all’elaborazione di nuovi programmi di garanzia della qualità per il carcinoma del colon-retto e della cervice uterina, compresi programmi di accreditamento e certificazione (2021-2025).
Telemedicina e monitoraggio a distanza per lottare contro le disuguaglianze
Nei piani di lotta alle disuguaglianze nell’accesso ai servizi sanitari, riferiti soprattutto a quelle fasce di popolazione più indigenti o isolate con accesso limitato ai grandi centri urbani, gli Stati membri possono affidarsi al sostegno dei fondi della politica di coesione dell’Unione Europea, ricorrendo, a titolo esemplificativo, all’uso di unità sanitarie mobili per lo screening dei tumori oppure per le diagnosi di laboratorio. Si segnala che i piani di intervento riferiti a questo settore includono il rafforzamento e l’integrazione della telemedicina e del monitoraggio a distanza nei sistemi sanitari e assistenziali (2021-2023), e il miglioramento di accessibilità e efficacia dei sistemi sanitari per garantire un accesso equo e continuativo alle cure oncologiche e salvaguardarne l’erogazione in caso di future crisi sanitarie (2021-2025).
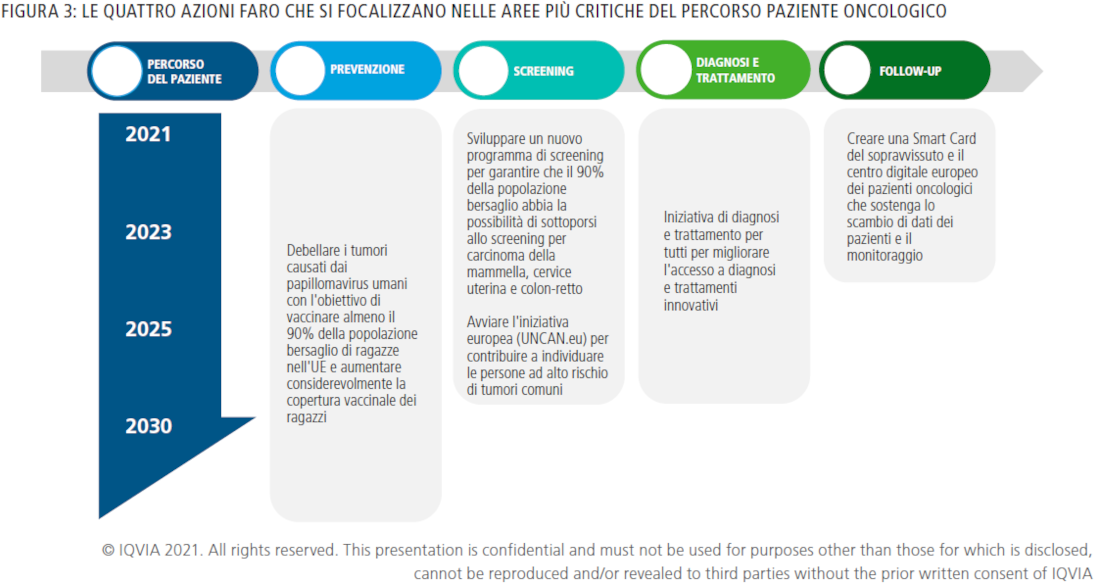
Il Piano Europeo per la Lotta contro il Cancro identifica quattro azioni che si focalizzano nelle aree più critiche del Percorso Paziente
Prevenzione come migliore strategia di controllo assistenziale e di sostenibilità a lungo termine
Tra le azioni indicate dal Piano Europeo integrative alle azioni faro (Figura 3) si trova la riduzione dell’incidenza del carcinoma epatico provocato dal virus dell’epatite B e C e del carcinoma gastrico provocato dell’Helicobacter pylori (2021-2030), unitamente ad una serie di iniziative volte a limitare e circoscrivere l’esposizione a sostanze nocive e comportamenti non salutari: dalla creazione di una “generazione libera dal tabacco” alla riduzione del consumo nocivo di alcol (2021-2025), passando per il contrasto alle cattive abitudini alimentari, obesità adulta e infantile e inattività fisica con l’impegno di carattere socio-politico del programma “HealthyLifestyle4All” (2021-2024).
Screening mirato ed ampliato per abbattere le disuguaglianze e favorire l’individuazione precoce del cancro
L’individuazione precoce mediante screening offre le migliori possibilità di sconfiggere il cancro, e non casualmente si rileva che, ad oggi, molti stati europei hanno introdotto piani di screening della popolazione per il carcinoma della mammella, della cervice uterina e del colon-retto; sebbene permangano sostanziali disuguaglianze tra gli stati membri circa la capacità di offrire ed effettuare gli screening a fasce di popolazione quanto più ampie. Il Piano Europeo, a sostegno dello screening, intende aggiornare la raccomandazione del Consiglio d’Europa sullo screening dei tumori e promuoverne l’ampliamento (2022), per cui valuterà la possibilità di applicare lo screening mirato non soltanto al carcinoma della mammella, della cervice uterina e del colon-retto, ma anche ad altri tumori quali il carcinoma prostatico, polmonare e gastrico, aggiornando altresì il sistema d’informazione sul cancro per monitorare e valutare i programmi di screening (2021-2022).
Diagnosi e Trattamenti tempestivi e con alti standard di qualità uniformi sul territorio europeo
L’accesso ad una assistenza oncologica di alta qualità, in particolare a diagnosi e trattamenti tempestivi, è ad oggi un elemento chiave ed ancora fonte di disuguaglianze in tutto il territorio europeo. Pertanto, il Piano Europeo individua, in aggiunta alle azioni faro (Figura 3), altre azioni volte a sostenere l’innovazione delle prestazioni. Tra queste vi si trovano il sostegno a progetti di collaborazione sulla diagnostica e sul trattamento del cancro con ricorso all’Intelligenza Artificiale (2021-2027) e l’istituzione di una piattaforma europea per migliorare l’accesso ai farmaci antitumorali al fine di sostenere il riposizionamento delle molecole esistenti in una dimensione armonizzata e sostenibile (2021-2025). Un altro punto chiave del Piano Europeo consiste nel nuovo partenariato, che sarà istituito nel 2023, sulla medicina personalizzata che individuerà le priorità per la ricerca e la formazione sulla medicina personalizzata, sosterrà progetti di ricerca sulla prevenzione, la diagnosi e il trattamento oncologici e formulerà raccomandazioni per l’adozione di approcci di medicina personalizzata nella pratica medica quotidiana.
Un supporto concreto nel Follow-up ai sopravvissuti e attenzione alla popolazione pediatrica e giovanile
Se da una parte i progressi della medicina e delle tecnologie hanno certamente favorito l’aumento del tasso di sopravvivenza dal cancro, d’altra parte si distinguono situazioni di complessità legate a discriminazioni, oppure ostacoli ad una vita dignitosa per pazienti e caregiver. Le azioni integrative a quelle faro (Figura 3) identificate dal Piano Europeo per il follow-up si concentrano anzitutto sui pazienti pediatrici e i giovani adulti con l’istituzione di una rete UE dei sopravvissuti al cancro giovanile (2021-2023) e prevedono l’attuazione della direttiva sull’equilibrio tra lavoro e vita familiare per genitori e caregiver (2021-2022) oltre che l’affrontare il tema dell’equità dell’accesso ai servizi finanziari (comprese le assicurazioni) attraverso un codice di condotta e una riflessione sulle soluzioni a lungo termine (2021-2023). Inoltre, nel 2021 la Commissione avvierà l’iniziativa per aiutare i bambini affetti da cancro allo scopo di garantire che i minori abbiano accesso a un’individuazione, una diagnosi, un trattamento e una cura rapidi e ottimali. L’iniziativa sarà finanziata nell’ambito del futuro programma EU4Health per facilitare l’accesso all’individuazione precoce e al trattamento di qualità attraverso la nuova rete di centri oncologici integrati. Fornirà sostegno alla formazione e consentirà la condivisione delle migliori pratiche e dei più elevati standard di cura per i bambini affetti da cancro, integrando le azioni attuate dalle nuove reti di riferimento europee.
Le opportunità per l’oncologia in Italia
All.Can si focalizza in Italia sull’adeguatezza dell’offerta oncologica in Italia
Una delle prime missioni operative di All.Can Italia è stata quella di avviare una mappatura delle disparità tra le varie Regioni italiane per quanto concerne l’offerta oncologica ed oncoematologica, integrando di fatto un processo di confronto tra tutti gli attori delle Reti Oncologiche, Oncoematologiche ed Ematologiche e le Regioni, e andando a verificare le rispondenze su dati e indicatori pubblici. Ne è derivato un report – le cui informazioni sono state raccolte da fonti quali, Ministero della Salute, Piano Nazionale Esiti, Schede Dimissione Ospedaliera, Associazioni Pazienti – che ha messo in evidenza le disparità regionali e che, tramite le interviste alle reti e alle associazioni pazienti, ha permesso di definire possibili soluzioni ed azioni da implementare al fine di adeguare l’offerta oncologica delle varie regioni italiane.
Lo scenario italiano risulta frammentato ma con importanti segni di miglioramento. Dal punto di vista del Paziente, le Regioni con una Rete Oncologica strutturata ed efficiente garantiscono un’unica interfaccia con l’Ecosistema Salute, aumentando la percezione della qualità delle cure e riducendo di conseguenza la mobilità. Inoltre, l’integrazione tra gli ospedali e la presenza di un Percorso Paziente strutturato, il cosiddetto PDTA, possono portare efficienze che possono essere riorientate all’accesso all’innovazione tecnologica.
Attualmente l’Italia non dispone di un Piano Oncologico: l’ultimo elaborato risale infatti al 2013 ed è scaduto nel 2016, All.Can ritiene necessario formulare un nuovo Piano Oncologico Italiano, in linea con quanto definito anche dalle risoluzioni promosse dall’onorevole Carnevali e Bonetti ed approvate dalla Camera dei deputati e dal Senato della Repubblica in data 26/11/2020. Il nuovo Piano Oncologico Italiano deve prevedere una cabina di regia che coinvolga anche le associazioni pazienti, un monitoraggio orchestrato dagli enti preposti e un cronoprogramma definito in modo da essere armonizzato al Piano Europeo di Lotta Contro il Cancro e avvalersi anche di investimenti e finanziamenti europei già pianificati a supporto con eventuali iniziative di modifiche in senso regolatorio e legislativo.
Stato dell’arte italiano e obiettivi del Piano Europeo per la Lotta contro il Cancro a confronto
Al fine di elaborare una panoramica esaustiva delle opportunità per l’Italia di accedere ai fondi stanziati dal Piano Europeo per la Lotta contro il Cancro, All.Can ha applicato anche al contesto italiano l’approccio della Care Delivery Value Chain, per mettere a confronto i principali indicatori del percorso di cura del Paziente oncologico ed oncoematologico in Italia messi sotto la lente di ingrandimento dal Piano Europeo di Lotta contro il Cancro.
La prevenzione contro l’HPV non è ancora adeguata agli obiettivi del Piano Europeo
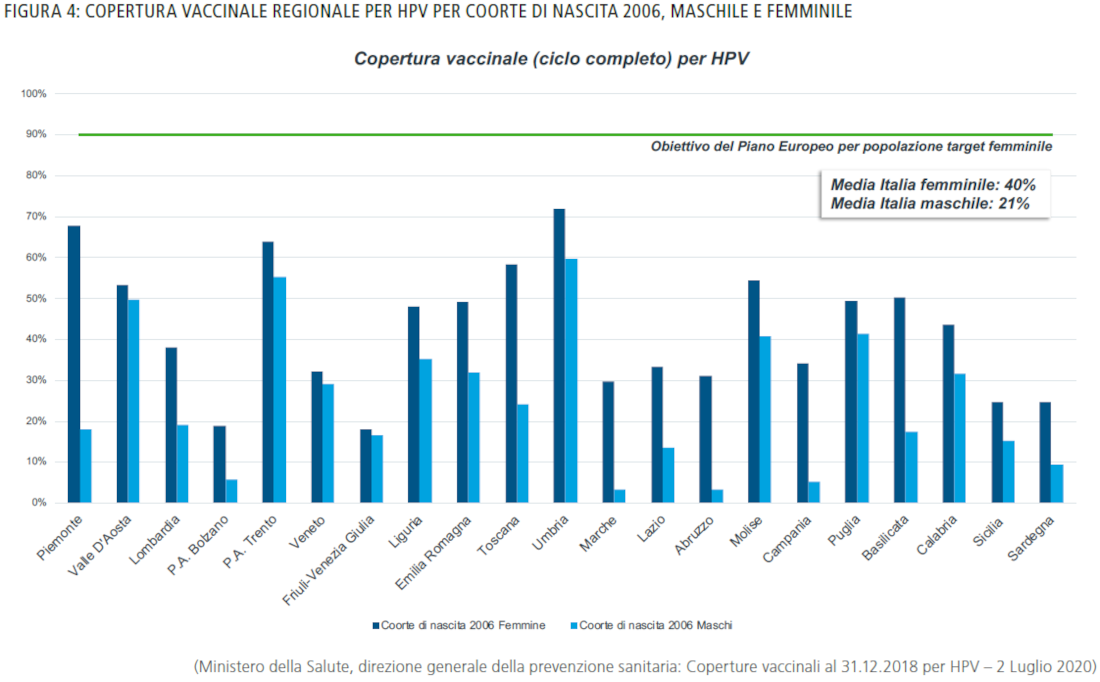
La vaccinazione anti-HPV è offerta gratuitamente e attivamente alle bambine nel dodicesimo anno di vita in tutte le Regioni e Province Autonome italiane a partire dal 2007-2008; alcune Regioni hanno anche esteso l’offerta attiva e/o la gratuità a ragazze di altre fasce di età. Inoltre, nel Piano Nazionale di Prevenzione Vaccinale 2017-2019 e nei nuovi LEA la vaccinazione gratuita nel corso del dodicesimo anno di età è prevista anche per i bambini, a partire dalla coorte 2006.
L’Italia (Figura 4), in relazione agli obiettivi richiesti dal Piano Europeo, si trova generalmente al di sotto con due sole regioni (Piemonte ed Umbria) che si avvicinano all’obiettivo posizionandosi circa al 70% di copertura per la popolazione femminile.
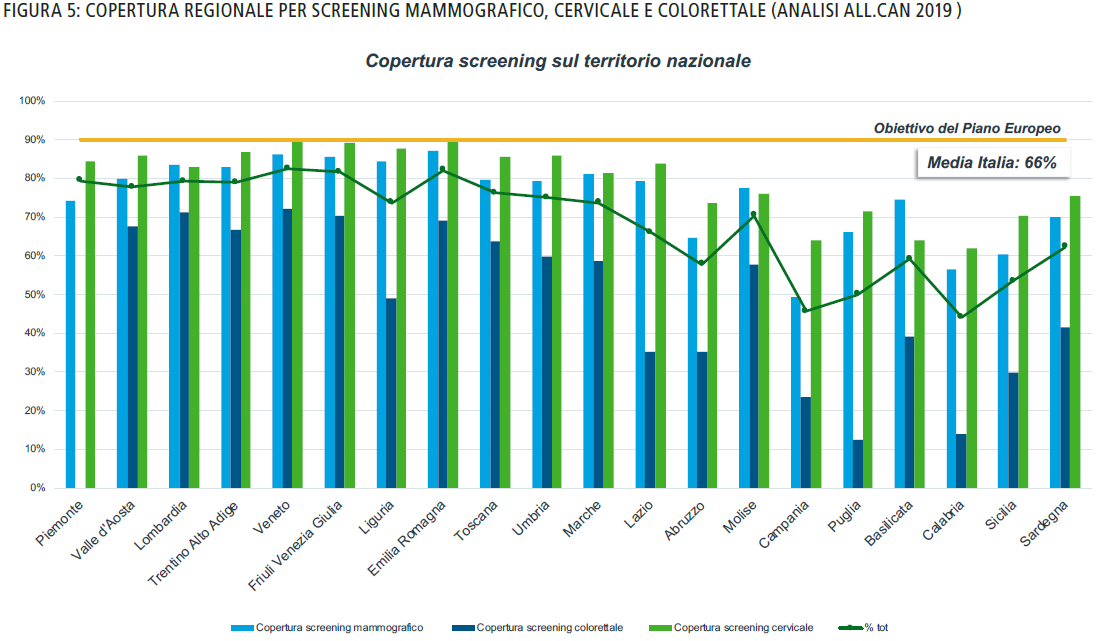
Le attività di screening in Italia sono da potenziare per raggiungere gli obiettivi del Piano Europeo e vanno adeguati standard elevati di cura su tutto il territorio nazionale
Le attività di screening (Figura 5) nelle regioni del Sud-Italia risultano inferiori rispetto al Centro e Nord Italia, influenzando il risultato finale e delineando una potenziale area di miglioramento. La copertura per lo screening cervicale è la più adeguata nelle regioni del Nord e Centro Italia, mentre la copertura dello screening colorettale è quella attualmente più penalizzata.
Ad oggi, le regioni del Sud-Italia risultano non ancora in linea con il resto d’Italia per quanto concerne la percentuale di gruppi multidisciplinari sul totale delle strutture, sebbene la multidisciplinarietà stia diventando sempre più rilevante in un’ottica di gestione onnicomprensiva del paziente. Infine, da Report All.Can 2019 emerge che il ricorso alla biologia molecolare si assesta in modo uniforme intorno al 60-70% su tutto il territorio nazionale.
Per la fase di trattamento sono stati considerati: il numero di strutture con radioterapia per 1.000.000 abitanti, in relazione al quale il Centro Italia si posiziona meglio sul resto della nazione; la percentuale di laparoscopie e ricostruzioni della mammella, intesi come indicatori dell’innovazione che permette di ridurre l’invasività, con percentuali più alte nelle regioni Liguria, Toscana e Umbria; il numero di assistiti in assistenza domiciliare, in relazione alla quale le regioni del Nord-Italia garantiscono l’accesso al maggior numero di pazienti e la percentuale di strutture collegate ad associazioni di volontariato equamente distribuite su circa l’80% delle regioni italiane.
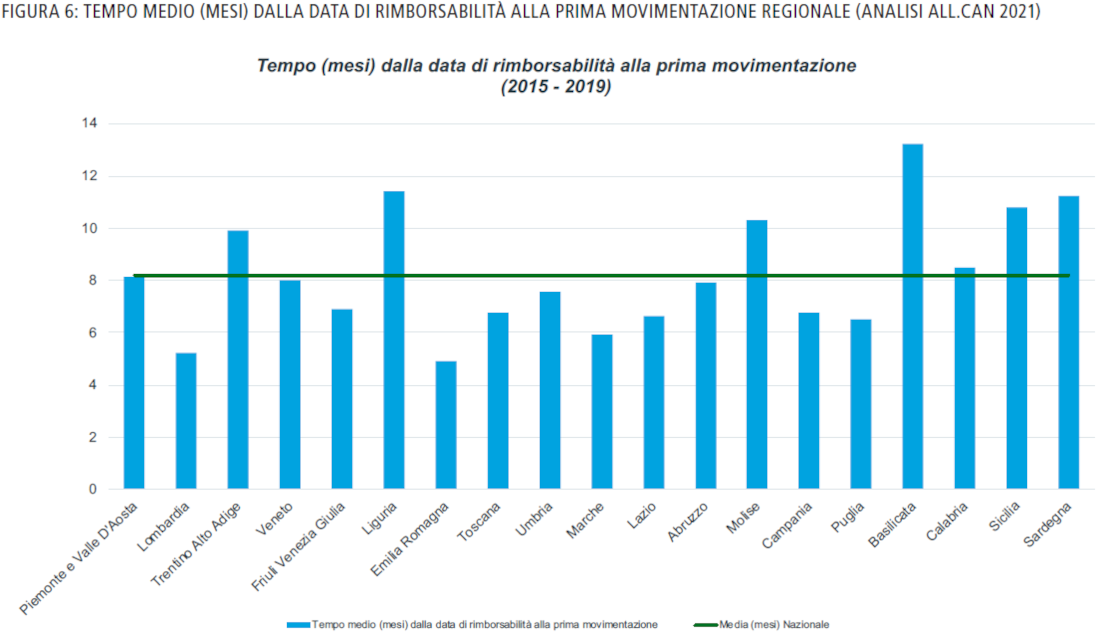
Un elemento fondamentale che garantisce alti standard di cura è costituito dall’accesso al mercato di nuove terapie. A tal proposito è stato analizzato un panel di 13 farmaci onco-ematologici che hanno avuto accesso al mercato negli ultimi 5 anni; in particolare, ne sono stati analizzati i tempi medi di prima movimentazione per regione (Figura 6) e i tempi medi di permanenza in Cnn, che risultano in media oltre gli 8 mesi e con un massimo oltre i 18 mesi; con questi tempi è comprensibile come sia complesso l’accesso alla terapia per il Paziente. Dall’analisi emerge come l’iniziativa della Commissione Europea, che vede, nel corrente anno, l’istituzione di una piattaforma atta a migliorare l’accesso ai farmaci anti-tumorali e sostenere il riposizionamento dei medicinali esistenti, sia di interesse primario per l’Italia. Sempre in ambito terapeutico si rileva l’importanza della medicina personalizzata e l’iniziativa prevista dal piano per il 2021 con il Progetto di genomica per la salute pubblica, che andrà ad integrare l’iniziativa “1+ Million Genome”, offrendo accesso sicuro a ingenti volumi di dati genomici per scopi di ricerca, prevenzione e medicina personalizzata. Le azioni che rientrano nell’ambito del Progetto, finanziato dal programma EU4Health, avranno altresì l’obiettivo di individuare la predisposizione genetica degli individui a sviluppare tumori, aprendo così nuove prospettive di valutazione personalizzata del rischio e prevenzione mirata.
L’assistenza domiciliare e le cure palliative possono svilupparsi in Italia e il ruolo del caregiver rimane ancora non regolamentato
Per quanto concerne la fase di follow-up, un aspetto rilevante è quello dell’assistenza domiciliare per i pazienti oncologici: dall’analisi All.Can il numero di assistiti in assistenza domiciliare risulta maggiore nelle regioni Emilia-Romagna, Veneto, Piemonte e Lombardia; mentre i tassi di assistenza domiciliare integrata sono risultati maggiori in Toscana, Emilia-Romagna e Friuli-Venezia Giulia. Il ruolo dei caregiver, in particolare svolto da parte dei familiari, è fondamentale per offrire sostegno e assistenza ai malati di cancro. Tuttavia il complesso di queste attività assistenziali ai propri cari non esula da difficoltà e sacrifici impattanti in maniera rilevante sulle vite personali: a titolo esemplificativo e non esaustivo, si pensi alla necessità di conciliare il lavoro con le attività di assistenza, o al rischio di perdita di reddito corrente a causa della riduzione dell’orario di lavoro, o agli effetti a lungo termine sul reddito nella vecchiaia. Da un punto di vista normativo, in Italia non è presente una regolamentazione dell’attività e del ruolo del caregiver; non a caso, un obiettivo prioritario della Commissione Europea è quello di garantire che gli stati membri recepiscano pienamente la direttiva sull’equilibrio tra attività professionale e vita familiare per i genitori e i prestatori di assistenza, che introduce il congedo per questi ultimi e la possibilità di chiedere l’applicazione di un orario di lavoro flessibile.
Secondo All.Can è necessario un nuovo Piano Oncologico Italiano per soddisfare i bisogni assistenziali e sociali del malato
A partire dall’inizio del 2020 All.Can ha delineato tre obiettivi che risultano oggi in linea con il nuovo Piano Europeo per la Lotta contro il Cancro. All.Can ha dichiarato infatti che occorre accelerare l’implementazione della legislazione esistente per assicurare la qualità dell’offerta sanitaria, come l’accordo 59 tra Stato e Regioni del 17/04/2019 sulle reti oncologiche. Tra gli elementi che maggiormente impattano sulla valutazione dell’innovatività e accesso alle cure in tutte le fasi del percorso paziente di una Rete Nazionale dei Tumori Rari, istituita dalla Conferenza permanente dell’Intesa Stato Regioni del Settembre 2017, a cui segue l’istituzione di una commissione AGENAS con lo scopo di definire e regolamentarne l’attivazione e per cui ne ritroviamo riferimento nella Risoluzione Doc. XXIV n. 29 (26/11/2020) con la dichiarazione dell’invito a valutare di adottare iniziative specifiche per dare un nuovo impulso all’iter per l’istituzione della rete nazionale dei tumori rari e a garantire il pieno funzionamento degli European Referecence Networks, reti di riferimento per le malattie e i tumori rari a livello dell’Unione europea, anche attraverso specifici finanziamenti oltre che a valutare l’opportunità di adottare i provvedimenti necessari affinchè all’interno della legge di bilancio siano stanziate delle risorse da destinare in particolar modo all’implementazione della telemedicina e dei test molecolari, essenziali per percorsi di cura basati sulla precision medicine. L’attuale legislazione italiana costituisce una base per migliorare la qualità dell’offerta oncologica e delle terapie innovative, nonché per potenziare l’oncologia di prossimità, cioè la capacità di dare accesso alle cure domiciliari e alle cure palliative. La regolamentazione delle Reti Oncologiche Regionali e della Rete Nazionale dei Tumori Rari risultano essere un elemento fondamentale per poter definire un nuovo Piano Oncologico Italiano coerente con il Piano Europeo di Lotta Contro il Cancro.
Inoltre, All.Can vuole valorizzare il ruolo attivo del paziente all’interno dell’Ecosistema Salute: paziente e caregiver non devono essere dei soggetti passivi nel percorso di cura, ma, attraverso le associazioni di volontariato, possono diventare termometro di adeguatezza dei percorsi, facilitatori verso altri pazienti, finanche decisori quando adeguatamente consultati per la definizione dei percorsi assistenziali.
Infine, All.Can ambisce a far sì che l’utilizzo delle risorse economiche venga esercitato in modo efficace ed efficiente per generare valore per il paziente: in un contesto lacunoso di risorse, infatti, il decisore deve concentrare quelle a disposizione per prestazioni e tecnologie più corrispondenti alle necessità del paziente, muovendosi verso una logica di remunerazione del percorso oncologico e non della singola prestazione.
Nella prospettiva degli obiettivi All.Can, dall’analisi complessiva del Piano Oncologico per la Lotta contro il Cancro e in particolare dell’iniziativa Faro #1, che inaugura un coordinamento europeo delle iniziative scientifiche e tecniche legate al cancro, All.Can ritiene necessario formulare un nuovo Piano Oncologico Italiano armonizzandolo con quello Europeo anche al fine di poter accedere ai finanziamenti europei già pianificati.
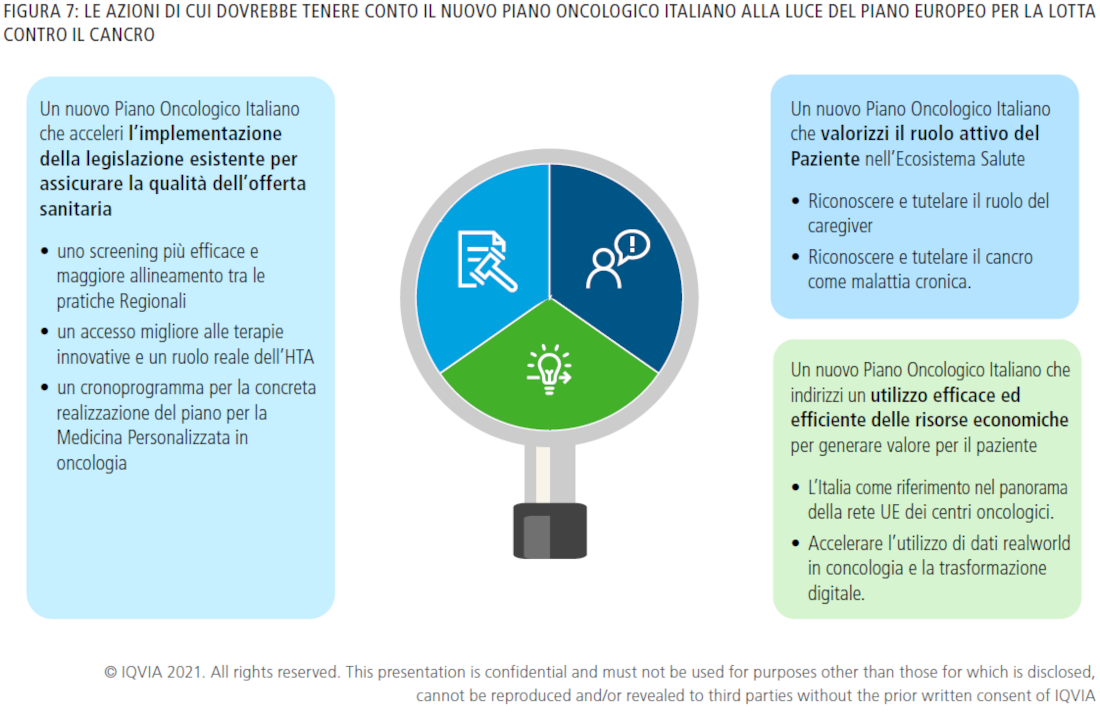
All.Can ha individuato gli indirizzi fondamentali, sviluppati partendo dagli obiettivi del Piano Europeo per la Lotta contro il Cancro, coerentemente con lo stato di adeguatezza oncologica attualmente presente nelle Regioni italiane (Figura 7).
Un nuovo Piano Oncologico Italiano che acceleri l’implementazione della legislazione esistente per assicurare la qualità dell’offerta sanitaria
Uno screening più efficace e maggiore allineamento tra le pratiche Regionali.
Entro il 2022 la Commissione Europea presenterà una proposta per aggiornare la raccomandazione del Consiglio d’Europa sullo screening dei tumori, al fine di garantire maggior corrispondenza con i più recenti dati scientifici a disposizione. Si valuterà la possibilità di applicare lo screening mirato non soltanto al carcinoma della mammella, della cervice uterina e del colon-retto, ma anche ad altri tumori quali il carcinoma prostatico, polmonare e gastrico. L’Italia deve iniziare ad assicurare da subito modelli di screening efficaci ed allineati tra le diverse Regioni, superare le disomogeneità tra il 12% di copertura dello screening colorettale in alcune regioni e l’89% in altre. Sarà necessario ricorrere a una migliore integrazione tra ospedale e territorio, a finanziamenti specifici e si dovrà fare leva sull’identificazione e l’utilizzo di nuove buone pratiche.
Un concreto piano d’attuazione per la Medicina Personalizzata in oncologia
In Italia è essenziale riprendere la discussione sulla genomica e sulla medicina personalizzata, ad esempio accelerando i lavori del tavolo di coordinamento inter-istituzionale istituito per l’attuazione del piano di innovazione del sistema sanitario basato sulle scienze omiche dell’ottobre 2017. Il piano di innovazione si concentra su diversi argomenti, tra cui genomica nella diagnosi delle malattie mendeliane e complesse, come ad esempio i tumori, la prevenzione personalizzata, come i test pre-concezionali o i test pre- e post-natali, la genomica in terapia, come la farmacogenomica e la terapia personalizzata dei tumori. Il piano indica anche il ruolo e le funzioni del governo centrale, le azioni a supporto dell’implementazione, ed offre altresì indicazioni per la ricerca e l’innovazione negli ambiti di big data e medicina computazionale, che costituiscono opportunità fondamentali per garantire la sostenibilità del Sistema Sanitario Nazionale. Purtroppo nonostante la definizione del suddetto Piano e la rilevanza strategica e scientifica riconosciutagli, allo stato attuale non sono noti ad All.Can progetti di investimento oppure azioni operative a supporto dello sviluppo dello stesso.
Un nuovo Piano Oncologico Italiano che valorizzi il ruolo attivo del paziente nell’Ecosistema Salute e sia una risposta ai bisogni sociali
I progressi scientifici e sanitari hanno permesso un aumento considerevole dei tassi di sopravvivenza. Ed è quanto emerge anche dal Piano Europeo per la Lotta contro il Cancro che stima una crescita di 12 milioni di sopravvissuti. La crescita dei sopravvissuti implica l’esigenza di dare ancora più profonda attenzione alla presa in carico del Paziente e al supporto ai caregiver, curando sempre più non solo la presenza dell’assistenza, ma anche la qualità della stessa. L’iniziativa della Commissione europea, varata con i fondi EU4HEALTH, deve essere raccolta e rafforzata dall’Italia, focalizzando l’attenzione non solo sull’accesso alla terapia, ma anche all’oncologia di prossimità al fine di migliorare l’assistenza domiciliare e le cure palliative. In tal senso, la predisposizione di una Smartcard del sopravvissuto al cancro potrebbe diventare certamente oggetto di discussione anche in Italia.
Riconoscere e tutelare il ruolo del caregiver e la cronicità del cancro
Il ruolo del caregiver, specie se di carattere informale, ossia se si tratti di un congiunto o un familiare, è di fondamentale importanza, ragion per cui il suo ruolo deve essere tutelato. Qualora la Commissione europea dovesse attivarsi per il recepimento della direttiva sull’equilibrio tra attività professionale e vita familiare dei genitori e caregiver, tale diritto dovrà essere ripreso dal Sistema Sanitario Italiano, tutelando il ruolo attivo e fattivo del caregiver, nonché prevedendo congedi e flessibilità lavorativa. Allo stesso modo, l’iniziativa faro #10 a supporto dei bambini affetti da cancro, verrà avviata nel 2021 con lo scopo di garantire loro l’accesso ad un processo di individuazione, diagnosi, trattamento e cura rapidi e ottimali, ponendo l’accento su un tema assolutamente prioritario per la valutazione del nuovo Piano Oncologico Italiano. In tal senso, la nuova Smartcard del sopravvissuto al cancro affronterà anche le specificità dei sopravvissuti al cancro infantile, comprendendo il monitoraggio a lungo termine dei risultati e della potenziale tossicità dei trattamenti, ma anche la riabilitazione, il sostegno psicologico, i moduli di insegnamento, la connettività con il personale sanitario e le informazioni sulla storia clinica passata. La Smartcard sarà utile anche a personalizzare l’assistenza di follow-up per i pazienti pediatrici, d’intesa e col contributo di famiglia e caregiver. Anche in Italia sarà opportuno prestare particolare attenzione sul limitare l’impatto dirompente del cancro attraverso l’istruzione dei bambini e dei giovani affetti da cancro, sia come pazienti che come prestatori di assistenza; in tal caso, la regolamentazione sul caregiver viene ad assumere un ruolo ancora più centrale. In aggiunta, andranno esaminate attentamente le pratiche nel settore dei servizi finanziari (comprese le assicurazioni) dal punto di vista dell’equità nei confronti dei sopravvissuti al cancro in remissione a lungo termine e andrà definito un supporto alla riammissione al lavoro dei pazienti oncologici unitamente ad un ulteriore sostegno per adattare gli attuali modelli di lavoro ai sopravvissuti alla malattia che sono considerati persone con disabilità.
Un nuovo Piano Oncologico Italiano che indirizzi un utilizzo efficace ed efficiente delle risorse economiche per generare valore per il paziente
L’Italia come riferimento nel panorama della rete UE dei centri oncologici
La creazione della rete UE, prevista entro il 2025, deve essere uno stimolo per MDS e AGENAS relativamente alla diffusione di una migliore qualità e omogeneità della cura oncologica in Italia, che utilizzi razionalmente le risorse a disposizione. Questa linea guida deve poter indirizzare alla creazione sempre più diffusa di reti di patologia in oncologia coerenti con il DM 70/2015, e alla verifica dell’assenza su tutto il territorio nazionale di ospedali non corrispondenti ai criteri deliberati. In parallelo è necessario continuare a lavorare sulla formazione e la multidisciplinarietà delle cure oncologiche, elemento fondante delle reti oncologiche.
Accelerare l’utilizzo di dati real world in concologia e la trasformazione digitale
La trasformazione digitale della sanità e la governance dei dati sanitari sono elementi fondamentali: il Piano Europeo prevede uno spazio comune per i dati sanitari, garantendo l’accesso a questi a livello transfrontaliero in coerenza con la direttiva 2011/24/EU. In tal senso, si reputa necessario accelerare ed integrare il fascicolo sanitario, ancora troppo spesso disaggregato nelle realtà regionali poco interconnesse a livello nazionale, ed in assenza di comunicazione a livello internazionale. È altrettanto fondamentale valersi al meglio di dati e digitalizzazione per la prevenzione e la cura del cancro.
Rafforzamento della telemedicina. La diffusione della telemedicina e del telemonitoraggio deve rendersi una realtà consolidata in oncologia e onco-ematologia anche in Italia ricorrendo altresì alle esperienze maturate con il Covid-19. Le Regioni, in tal senso, devono implementare sistemi di telemedicina omogenei che bilancino le trasversalità di patologie (ad esempio, la televisita) con le esigenze specifiche di alcune patologie (come, ad esempio, il teleconsulto).
Il piano di investimenti dell’Europa è una opportunità che il Piano Oncologico Italiano deve cogliere
La realizzazione del Piano Europeo di Lotta contro il Cancro sarà sostenuta con lo stanziamento di un totale di 4 miliardi di Euro, di cui una parte significativa – 1,25 miliardi – destinata al programma EU4Health. Altri finanziamenti a supporto derivano da Orizzonte Europa con 2 miliardi di Euro per progetti di ricerca sul cancro e partenariati; da Erasmus+, Istituto Europeo di Innovazione e Tecnologia e Marie Skłodowska-Curie con 500 milioni di Euro per progetti di istruzione, formazione e ricerca; da Europa Digitale con 250 milioni di Euro per progetti di innovazione digitale e tecnologica; dal Piano per la ripresa “Next Generation EU” con 672,5 miliardi di Euro, fondamentale soprattutto in chiave di rilancio socio-economico post-pandemia COVID-19.
I fondi per il programma EU4HEALTH sostengono delle azioni mirate all’individuazione della predisposizione genetica degli individui a sviluppare tumori, aprendo nuove prospettive correlate alla valutazione personalizzata del rischio e alla prevenzione mirata del cancro, nonché all’impiego di tecnologie mobili avanzate da parte dei prestatori di assistenza sanitaria. Tra le principali iniziative che riceveranno sostegno vi sono l’applicazione mobile dell’Unione Europea sulla prevenzione del cancro, la rete UE dei centri oncologici integrati, le iniziative europee a supporto dei bambini malati di cancro e generalmente incentivanti il miglioramento della qualità della vita dei malati di cancro, nonché l’istituzione del centro di conoscenze sul cancro e del programma di formazione inter-specialistica.
Si segnala, infine, che la Commissione Europea – partendo dalla complessità della gestione di questi fondi e considerando le responsabilità che ne derivano in capo ai singoli stati membri, specie nella definizione delle priorità di investimento – ha presentato una proposta di istituzione di uno strumento di sostegno e consulenza tecnica agli stessi stati membri dell’UE, al fine di favorire l’acquisizione di autonome competenze di accesso ai piani di finanziamento europeo. Ed è quanto si auspica sia per l’Italia che per le Reti Oncologiche regionali.
Bibliografia
- Comunicazione della Commissione al Parlamento Europeo e al Consiglio: Piano europeo di lotta contro il cancro (3.2.2021)
- Porter ME, Teisberg EO. Redefining health care: creating value-based competition on results. Boston, MA: Harvard Business School Press (2006)
- Report All.Can 2019: https://www.all-can.org/news/latest-news/report-on-regional-disparities-presented-in-rome-along-with-mps-and-top-cancer-stakeholders/
- Ministero della Salute, direzione generale della prevenzione sanitaria: Coperture vaccinali al 31.12.2018 per HPV (2.7.2020)
- Intesa Stato Regioni del 26.10.2017: Piano per l’innovazione del sistema sanitario basata sulle scienze omiche (G.U. 17.1.2018)
- Delibera Istituzione dell’Osservatorio delle Reti Oncologiche n. 455 del 2 Agosto 2019
- Legislatura 18ª – 12ª Commissione permanente – Resoconto sommario n. 182 del 26/11/2020: RISOLUZIONE APPROVATA DALLA COMMISSIONE SULL’ AFFARE ASSEGNATO N. 613 (Doc. XXIV, n. 29)
- Direttiva 2011/24/UE del Parlamento europeo e del Consiglio: applicazione dei diritti dei pazienti relativi all’assistenza sanitaria transfrontaliera (9.3.2011)
Scarica questo capitolo in PDF:
13° Rapporto - Capitolo 1
Il nuovo Piano Europeo di Lotta contro il Cancro: un piano d’azione che pone il Paziente al centro e che deve essere attuato anche in Italia