25. La sicurezza in ospedale: il COVID-19 come occasione di rilancio
a cura di F. Ripa di Meana – FIASO; T. Lavalle – UOC Sviluppo Organizzativo e del Capitale Umano, IFO, Roma
Premessa
La pandemia di SARS-Cov-2, comunemente riconosciuta come COVID-19, ha avuto un impatto travolgente sulle comunità e sulle singole persone in tutto il mondo. Sono stati messi in crisi i concetti tradizionali di prossimità, di lavoro, di comunicazione, di sicurezza. Aziende e lavoratori, cittadini, consumatori, hanno dovuto riorientare e, in qualche caso, reinventare le loro modalità di interazione professionali, di informazione, di comunicazione interna ed esterna. Anche in Italia, tra i paesi più colpiti in Europa dalla pandemia, la diffusione del COVID-19 ha prodotto un impulso all’evoluzione tecnologica e culturale, modificando anche modelli di prodotto-servizio, in considerazione di tre condizioni, mai occorse prima in modo così veloce e contemporaneo:
- Chiusura delle attività produttive e delle sedi di istruzione;
- Obbligo alla domiciliazione;
- Obbligo a misure sociali di distanziamento.
Anche se intelligenza artificiale, machine learning, robot e big data aprono nuovi quesiti sul futuro dell’umanità, pratici ed etici a tutto tondo, senza la fiducia e la reputazione delle istituzioni sanitarie e della comunità scientifica, senza l’attenzione posta alla sicurezza dei pazienti, dei processi, degli operatori, non sarebbe stato possibile, in una condizione di tale incertezza, ristabilire la relazione con i pazienti e con le comunità, in modo da raccontare con semplicità la complessità del contesto, le nuove opportunità e salvaguardare la sicurezza nelle aziende sanitarie. La sicurezza si è costruita anche dall’attribuzione di valore da parte dei cittadini ai servizi erogati dalle aziende e rimanda ad un’idea di fiducia, alla possibilità di instaurare una relazione vissuta non più come esclusivamente “necessaria”, ma come “significativa”, nelle relazioni paziente-operatore e in quelle tra operatori e tra operatori e management aziendale. La persona prima di tutto, in sanità, non è uno slogan; le “persone” sono coloro che hanno partecipato al processo di costruzione della sicurezza anche relazionandosi tra loro, come professionisti, cittadini, pazienti o soggetti diversi.
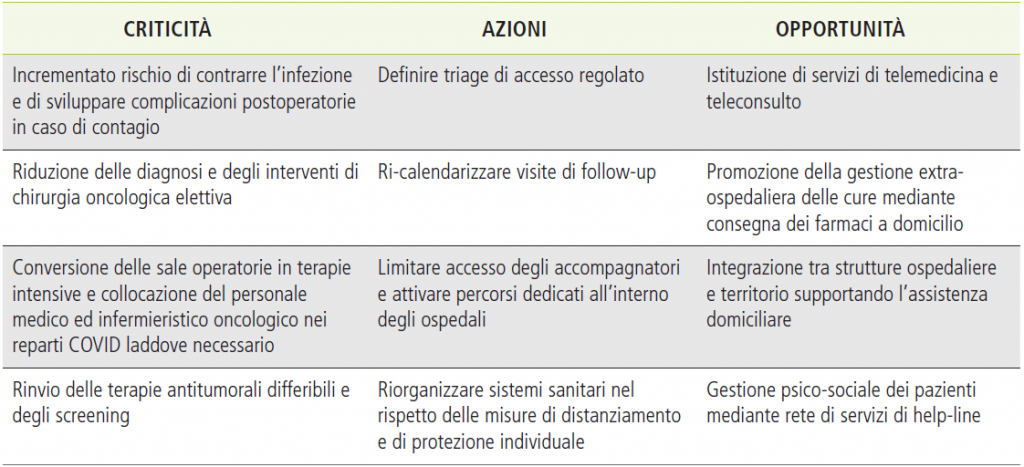
Nel periodo iniziale dell’emergenza sono stati identificati, dalle Società Scientifiche di area oncologica ed ematologica, gli impatti del COVID sulla popolazione dei malati, riassunti in tabella 1.
La “nuova prossimità” e la percezione dalla sicurezza
In Italia, come nelle popolazioni del bacino del Mediterraneo, Sicurezza, Comunità e Comunicazione sono fortemente ancorate al concetto di “prossimità”. Il senso di “prossimità” nasce dalla consapevolezza di avere bisogni comuni, che scaturiscono da sistemi interpretativi della realtà forgiati dalla vicinanza culturale e sostenuti dalla vicinanza territoriale. Questi bisogni vengono definiti, in Sociologia, bisogni qualificati, perché non sono temporanei o voluttuari. È il senso di prossimità che costruisce la disponibilità sociale al mutuo sostegno, al mutuo aiuto e, quindi, anche all’adozione di comportamenti reciprocamente protettivi.
L’epidemia ha messo in crisi non solo il senso di prossimità della comunità Nazionale, Regionale, Comunale, di Quartiere, ma ha sconvolto anche il senso di prossimità interno nelle aziende e tra le aziende sanitarie che insistono nello stesso territorio, modificando il senso di sicurezza individuale e collettiva.
Alla fine, questa pandemia sembra aver prodotto un “fare” non separabile dal “sapere” e modificato il senso “comune” della sicurezza in modo sincrono all’ampliamento del sapere. Con la pandemia, straordinariamente, abbiamo imparato facendo, riducendo le distanze, ad esempio di competenza digitale, tra generazioni e tra paesi, risultato ricercato, ma non raggiunto prima. Ora è importante non solo continuare a fare imparando, ma è necessario – contemporaneamente – pensare e riprogettare i processi senza trasporre l’analogico in digitale come era accaduto negli anni precedenti: abbiamo imparato modalità nuove, non si deve tornare indietro.
Dalle prime fasi dell’emergenza le Aziende Sanitarie avevano capito la necessità di investire sull’employer branding, ovvero sul coinvolgimento dei professionisti, per renderli consapevoli e partecipi, voci esperte e credibili, per diffondere informazioni e conoscenze sui comportamenti da adottare. Le sole Direzioni Aziendali non avrebbero potuto raggiungere capillarmente la popolazione del territorio. Ciò ha creato fiducia verso le azioni organizzative e la sicurezza di ognuno. È il sentimento di fiducia che è stato sollecitato e sostenuto, che ha prodotto l’adesione ai comportamenti sicuri, non le informazioni diffuse.
Alcuni insegnamenti, si possono trarre dall’aver agito forzatamente questa nuova “prossimità, in particolare nella garanzia della sicurezza per i malati oncologici.
Sicurezza e comunicazione come mezzi e non come fini.
Nell’ambito dell’emergenza COVID-19, la natura e l’esperienza della comunicazione tra rappresentanti del personale medico e sanitario, pazienti oncologici, il nucleo di stretti congiunti, fornitori, collaboratori e consulenti, docenti, volontari, hanno subito una repentina trasformazione, in ogni ambito. La centralità della comunicazione “dell’emergenza” è stata subito chiara. L’evoluzione epidemiologica e le misure di contenimento contrastavano con la sollecitazione a stare tranquilli, facendo percepire una asimmetria crescente tra pazienti, cittadini e strutture deputate alla trasmissione delle informazioni, amplificata rispetto al tempo precedente. La natura asimmetrica in cui si è declinata tale comunicazione è stata influenzata anche dalla condizione di maggiore vulnerabilità generale, riducendo, in particolare per i pazienti oncologici, la possibilità di esprimere le proprie scelte e le proprie necessità all’interno del rapporto di cura.
Ma, paradossalmente, questo ha fatto emergere la resilienza delle persone, dei pazienti e degli operatori, che hanno avuto un “salto” in avanti, proattivo, anziché difensivo di arretramento.
L’ondata epidemica ha determinato una contrazione del tempo di contatto e delle risorse umane a disposizione; l’elevata trasmissibilità del virus ha richiesto, in poco tempo, la necessità di riorganizzare intere strutture ospedaliere. Per i pazienti oncologici, come per altri pazienti fragili o cronici, ha comportato disagi e un forzato adattamento. Le Aziende Sanitarie, pur con velocità diverse, hanno operato alacremente per ridurre le difficoltà.
Le parole chiave sono state Preparare, Proteggere, Prevenire, Prevedere, Trasformare.
Preparare
Prendere posizione e scegliere cosa fare. Sono state visibili scelte chiare sulla sicurezza. Le aziende sanitarie hanno modificato le modalità di presa in carico, hanno preparato i team e i pazienti agli interventi di protezione e prevenzione: riduzione degli accessi evitabili, check-point di accesso controllato, procedure igienico-sanitarie o preventive tese a ridurre il contagio, la diffusione virale e ad aumentare la consapevolezza sui comportamenti. Sono stati valorizzati i processi organizzativi, più che le strutture formali e questo sarà il valore aggiunto per la continuità delle cure, permettendo di gestire la crisi invece che esserne travolti. Non è stata solo una questione di coordinamento, ma di qualità delle azioni per preparare i singoli interventi finalizzati al contenimento della diffusione del virus.
L’attivazione dell’Unità di crisi multiprofessionale e multitasking, per la gestione e la revisione dei processi in modo tempestivo, è stata in molte Aziende Sanitarie la chiave principale del coordinamento e del successo nell’emergenza epidemica.
La necessaria non-permeabilità tra diverse aree di cura e l’esterno, ha creato le condizioni con le quali si sono plasmate le nuove modalità di comunicazione con i pazienti o che, in qualche modo, li riguardano. In condizioni di pericolo ed emergenza, la riduzione del contatto diretto è stata fonte di intenso stress psicologico, fisico ed emotivo per tutte le parti coinvolte, che si sono aggiunte alla condizione di angoscia e preoccupazione e al diffuso isolamento di tutti i pazienti COVID-19.
Anche la Regione Lazio, come altre Regioni, ha emanato specifiche direttive sui pazienti oncologici recependo tempestivamente i suggerimenti provenienti da AIOM, AIRO, SIE1 e che proponevano di predisporre percorsi comunicativi e di valutazione clinica alternativi alla presenza in Ospedale.
In questo quadro sono stati attivati nuovi canali di presa in carico, trasformando una comunicazione prevalentemente verbale diretta in una comunicazione multicanale: televisite, teleconsulti, videochiamate, chat con i famigliari, video-meeting tra gli operatori, maggior uso dello smarthphone e dei tablet anche in ospedale o nei servizi territoriali. La preparazione di questo viraggio tecnologico è stato un grande sforzo delle aziende per tutelare capacità comunicative e sicurezza dei pazienti e degli operatori, perché ha avuto tempi ridottissimi di realizzazione, per essere efficace. Un esempio: la preparazione delle attività di telemedicina in IFO è stata completata in una settimana.
Proteggere
Gli interventi in materia di protezione, degli operatori e dei pazienti sono stati in parte di tipo “normativo”, DPCM, Ordinanze Regionali, procedure aziendali sulla gestione del rischio, istruzioni operative come quelle sulla vestizione e svestizione dei DPI previsti dalle Linee Guida. Ma i maggiori interventi di protezione sono stati messi in atto nelle aziende attraverso la revisione dei processi interni, di cui hanno ampiamente beneficiato i pazienti oncologici:
- L’adesione a #iorestoacasa. La contrazione dell’accesso in Ospedale ha coinvolto sia gli ospedali COVID che quelli non COVID. Sono state contratte le visite di congiunti ai pazienti ricoverati, sono stati invitati pazienti e famigliari a rimanere a casa e, in IFO come in altre Aziende, sono state garantire la valutazione clinica, la comunicazione tra medico e paziente attraverso l’attivazione di una piattaforma di televisita e teleconsulenza. La riduzione degli accessi, limitandoli a quelli indifferibili, ha avuto la finalità di proteggere i pazienti ricoverati, i pazienti a domicilio, gli operatori stessi.Sospensione delle prestazioni differibili. Sono state sospese sia le prestazioni ambulatoriali che di ricovero non urgenti, differendole ad una fase successiva. In Ifo, ad esempio, nella fase di lockdown sono state sospese n. 19.000 prestazioni ambulatoriali di follow-up e controllo a medio-lungo termine.
- Consegna dei farmaci a domicilio. La riduzione degli spostamenti avrebbe potuto creare un impatto negativo sui pazienti oncologici, in relazione all’approvvigionamento di farmaci in piano terapeutico. Aver attivato in molte Aziende Sanitarie, come in IFO, la consegna di farmaci a domicilio ha prodotto – per 216 pazienti – la ricezione dei famaci a casa, l’accesso del farmacista al domicilio al fine di controllare l’assunzione, fornire le informazioni necessarie a mantenere alta la compliance al farmaco e un maggior empowerment del paziente e del caregiver.
- Uso dei dispositivi di protezione individuale. Sono stati messi a disposizione i DPI agli operatori, distribuendoli in modo differenziato in base al rischio individuale connesso alle attività svolte, con difficoltà diverse nei vari contesti territoriali. In molte aziende, come in IFO, sono stati forniti i DPI anche a pazienti, familiari, visitatori che non ne erano provvisti o che indossavano DPI lesionati/usurati o inidonei. È stato ampio anche l’intervento educativo sulla corretta vestizione delle mascherine, l’uso dei guanti e l’igienizzazione delle mani.
Prevenire
Questa pandemia ha molto avvicinato le competenze generazionali sul digitale e il diffuso utilizzo in tutte le fasce di età di strumenti digitali ha permesso un maggiore accesso alle informazioni e facilitato la creazione di setting terapeutici, e in qualche caso diagnostici, a “distanza”. I pazienti oncologici sono stati molto attivi sulla diffusione digitale, attraverso le loro Associazioni, delle informazioni scientifiche orientate alla protezione e alla prevenzione del contagio.
Le attività di prevenzione specifiche contro la diffusione panemica, messe in atto nelle Aziende Sanitarie sono state molte. Se ne citano alcune, le più diffuse:
- Rivolte ai pazienti
- L’attivazione dei check-point di accesso o le postazioni di pre-triage, per evitare l’accesso in ospedale di persone a rischio covid (per un ospedale no-covid) o per inserire in un percorso protetto per sé e gli altri una persona positiva o ammalata. In IFO, ad esempio, i due check-point di accesso, in 4 mesi, hanno “filtrato” oltre 170.000 persone e hanno “fermato” n. 772 persone, pazienti, visitatori, accompagnatori, a rischio o con sintomi o con precedenti contatti critici, che avrebbero potuto creare un focolaio epidemico.
- La realizzazione del “contact tracing” per ogni caso positivo o sospetto, al fine di rintracciare i contatti interpersonali, prevenire la diffusione virale, sospendere la salute pubblica come bene comune.
- La revisione delle sale di attesa, dei percorsi di accesso e di uscita, per ridurre il contatto ravvicinato, e la revisione delle procedure di sanificazione degli spazi.
- Rivolte agli operatori:
-
- Revisione dei comportamenti e delle regole aziendali, ad esempio la sospensione delle riunioni, degli incontri di formazione in presenza.
- Le attività di sorveglianza attiva di lavoratori e personale di aziende convenzionate. Il coinvolgimento del Medico competente, dei Responsabili dei Servizi di prevenzione e Protezione aziendali hanno permesso di controllare lo stato di salute, definire i percorsi, quantificare e distribuire DPI adeguati ad ogni funzione o attività.
- La predisposizione di documenti specifici per la sicurezza interna quali il DUVRI e DVR per il rischio COVID.
- La sospensione di tirocini e delle frequenze nelle aree ospedaliere e territoriali.
Le stesse attività di diffusione della valutazione virologica e sierologica con tamponi rino-faringei e test sierologici è da iscriversi in questo ambito di prevenzione della diffusione: conoscere i positivi tempestivamente significa attivare gli interventi di contenimento, isolamento e prevenzione del contagio.
Prevedere
Occorre costruire in modo proattivo il prossimo futuro. Le Aziende Sanitarie devono costruire, con i professionisti interni, le Associazioni di volontariato, con altri stakeholder, il piano di normalizzazione delle attività
e il piano di emergenza interno per una possibile nuova ondata o per un altro evento epidemico. Occorre anche costruire una rete attiva attraverso la quale promuovere la sicurezza delle cure, con una forte alleanza tra pazienti e professionisti. La cooperazione sviluppatasi nei mesi dell’emergenza, ad esempio con le Associazioni dei malati oncologici, non va persa e, anzi, può diventare un trampolino per le azioni future. Utilizzare la fase inter-pandemica per costruire una maggiore flessibilità e agilità aziendali. La velocità di decisione e azione del periodo pandemico devono diventare modalità strutturate di azione delle Aziende Sanitarie, con al centro la sicurezza dei pazienti e l’appropriatezza del servizio reso. Inoltre, occorre riprogettare i processi di intervento per ridurre le barriere, cogliere l’occasione per promuovere una maggiore centralità del benessere psico-fisico-sociale, per realizzare, con la collaborazione di persone della comunità come scienziati, operatori sanitari, leader civili e religiosi, “pazienti esperti”, gli obiettivi non realizzati del progetto Salute per tutti nel XX Secolo: “Se non ora, quando”, si disse allora, e oggi, utilizzando la discontinuità che si è creata come una opportunità, si possono costruire Ospedali, Distretti più vicini ai pazienti, più comunicativi, più duttili per meglio reagire alle necessità che di volta in volta si presenteranno.
Trasformare
L’epidemia ha interrotto la quotidianità aziendale e le soluzioni scaturite in emergenza possono aiutare la trasformazione delle Aziende Sanitarie, definirne una nuova identità e cogliere l’occasione di rivedere la percezione di essere “aziende di produzione” verso una più diffusa consapevolezza di essere “aziende di servizio”, con modelli di risposta multicanale integrati. La trasformazione deve coinvolgere anche le identità professionali. Chi è rimasto ancorato agli storici stereotipi non è stato in grado di affrontare positivamente l’emergenza. I professionisti hanno dovuto modificare le loro relazioni e la percezione di ruolo reciproca. La trasformazione, però, non potrà coinvolgere solo le singole aziende. È l’occasione per ripensare la distribuzione territoriale, il disegno delle reti organizzative, le mission dei poli ospedalieri, non legandoli tanto alle dimensioni e alla differenziazione specialistica, ma alla capacità di adattarsi e di coordinare interventi complessi in condizioni di grande incertezza.
Responsabilizzare i professionisti. Gli operatori sanitari sono stati i maggiori agenti del cambiamento e l’esperienza COVID-19 ha dimostrato come la percezione del senso di urgenza, del pericolo comune ha fatto muovere tutti all’unisono. Questa capacità di coesione deve diventare nella programmazione futura un fattore critico di successo e dovrà essere sostenuta nei processi di formazione e di pianificazione.
Conclusioni
Si è oggi consapevoli che la relazione di cure con l’utente si alimenta e solidifica nell’attenzione quotidiana, nella semplificazione dei processi, del linguaggio, nella protezione reciproca, nella comprensione e condivisione del valore della tutela e della sicurezza.
Tenendo conto degli obiettivi, dei target e dei risultati attesi, le aziende sanitarie oggi sono più attive, hanno aperto nuovi setting, sono più SMART (Fig. 1), operano in modo analogico e digitale, evolvono e garantiscono risposte veloci e puntuali.
Fig. 1 – Le caratteristiche delle aziende SMART.
Gli elementi in consolidamento a sostegno dell’essere SMART sono:
- Ascoltiamo attivamente il paziente oncologico. L’ascolto attivo apre alla comprensione e alla proattività verso il paziente. L’ascolto attivo obbliga alla coerenza tra azione e comunicazione, richiede intenzionalità. La relazione terapeutica diventa meno asimmetrica e partecipata, con maggiore responsabilizzazione di entrambi gli attori.
- Mostriamo empatia verso il paziente oncologico. La sospensione del giudizio, così difficile nella relazione in condizioni di normalità, diventa spontanea nelle situazioni critiche. Occorre che questo stato di disponibilità e riflessione non si chiuda con la fine del momento epidemico.
- Siamo flessibili. Concordare con il paziente oncologico quali modalità di relazione terapeutica utilizzare, in considerazione della storia del paziente, dei problemi sociali, economici, logistici, familiari che possono essere presenti, dei livelli di sicurezza da garantire. Flessibilità e personalizzazione sono due parole chiave del tempo della crisi che hanno determinato il successo di molte iniziative.
- Sappiamo trovare occasioni di apprendimento reciproco. Il periodo di lockdown ha costretto professionisti, aziende e pazienti/caregiver di aprire la propria visione a processi insoliti per un periodo percepito come lungo e stressante. Lo stress, però, ha generato apprendimento veloce da parte di tutti: le aziende hanno attivato ambulatori, piazze, aule, help-desk tutti digitali o “virtuali”. Si è diventati più efficienti, si sono utilizzati strumenti diversi. Velocità di cambiamento, rapidità di adattamento e convivenza di modalità di cura diverse sono stati gli elementi che hanno supportato le cure in emergenza e in ambito oncologico.
- Sappiamo trovare per ogni ambito di cura lo strumento più appropriato. Sono stati utilizzati molti strumenti per garantire la sicurezza del paziente e di quello oncologico in particolare. La stessa consegna dei farmaci a domicilio, è diventata una modalità di cura in prossimità dei pazienti, in un luogo diverso, con la finalità di sostenere la capacità di autocontrollo del farmaco e dei sintomi correlati alla sua assunzione, o dell’adesione terapeutica tout court.
Ora occorre ordinare gli strumenti disponibili per le finalità da perseguire, ricordando che in una relazione terapeutica – in particolare con i pazienti oncologici – la continuità di cura ha una importanza fondamentale per gli outcome.
Abbiamo avuto la conferma, inoltre, che, dall’emergenza, è nata una nuova “intelligenza” organizzativa: apprendimento, velocità, problem solving, adattamento, orientamento al futuro, sincronicità, si sono manifestati diffusamente e in diversi livelli organizzativi, portando risultati positivi ovunque.
Bibliografia
- US Department of Health and Human Services. (2020) Determination that a public health emergency exists. Accessed February 3, 2020. https://www.phe.gov/emergency/news/healthactions/phe/Pages/2019-nCoV. aspx
- del Rio C, Malani PN. (2019) Novel coronavirus—important information for clinicians [published February 5, 2020]. JAMA. doi:10.1001/jama.2020.1490
- Hanfling D, Altevogt BM, Gostin LO. (2012) A framework for catastrophic disaster response, JAMA;308(7):675-676. doi:10.1001/jama.2012.8171 White House. (2020) Proclamation on suspension of entry as immigrants and nonimmigrants of persons who pose a risk of transmitting 2019 novel corona-virus. Accessed February 3, 2020. https://www.whitehouse.gov/presidential-actions/proclamation-suspension-entry-immigrants-nonimmigrants-persons-pose-risk-transmitting-2019-novel-coronavirus/
- US Department of State. (2020) China travel advisory. Accessed February 3, 2020. https://travel.state.gov/ content/travel/en/ traveladvisories/traveladvisories/china-travel-advisory.html
- Seck HH. (2020) 4 More military bases tapped to house coronavirus evacuees. Accessed February 3, 2020. https://www.military.com/daily-news/2020/02/01/4-more-military-bases-tapped-house-coronavirus-evacuees.html
- Gostin LO, Hodge JG Jr. (2017) Reforming federal public health powers: responding to national and global threats.JAMA;317(12):1211-1212. doi:10.1001/jama.2017.1021
- Betsch, C., Böhm, R., & Korn, L. (2013). Inviting free-riders or appealing to prosocial behaviour? Game-theoretical reflections on communicating herd immunity in vaccine advocacy. Health Psychology, 32(9), 978-985.
- Chor, J. S., Pada, S. K., Stephenson, I., Goggins, W. B., Tambyah, P. A., Clarke, T. W., Chan, P. K. (2001). Seasonal influenza vaccination predicts pandemic H1N1 vaccination uptake among healthcare workers in three countries. Vaccine, 29, 7364-7369. doi:10.1016/j. vaccine.2011.07.079.0
- Evans, M. R., & Watson, P. A. (2003). Why do older people not get immunized against influenza? A community survey. Vaccine, 21(19-20), 2421-2427.
- Frewer, L. J., Hunt, S., Brennan, M., Kuznesof, S., Ness, M., & Ritson, C. (2003). The views of scientific experts on how the public conceptualize uncertainty. Journal of Risk Research, 6(1), 75-85.
- Hollmeyer, H. G., Hayden, F., Poland, G., & Buchholz, U. (2009). Influenza vaccination of health care workers in hospitals – a review of studies on attitudes and predictors. Vaccine, 27(30), 3935-44. doi:10.1016/j. vaccine.2009.03.056.
- Ipsos Mori. (2013, 12 03). Trust in Professions. Retrieved from Ipsos Mori: http://www.ipsosmori. com/ researchpublications/researcharchive/15/Trustin-Professions.aspx
- John, R., & Cheney, M. K. (2008). Resistance to Influenza Vaccination: Psychographics, Social Marketing, 14(2), 67-90.
- Kelly, C., Dutheil, F., Haniez, P., Boudet, G., Rouffiac, K., Traore, O., & Chamoux, A. (2008). Analysis of motivations for antiflu vaccination of the Clermont-Ferrand university hospital staff. [Analyse des motivations a la vaccination antigrippale du personnel du CHU de Clermont-Ferrand]. Medecine Et Maladies Infectieuses, 38(11), 574-585.
- Larson, H. J., Smith, D., Paterson, P., Cumming, M., Eckersberger, E., Freifeld, C. C., Madoff, L. C. (2013). Measuring vaccine confidence: analysis of data obtained by a media surveillance system used to analyse public concerns about vaccines. The Lancet Infectious Diseases, 13(7), 606-613. doi:10.1016/S1473-3099(13)70108-7
- Prematunge, C., Corace, K., McCarthy, A., Nair, R. C., Pugsley, R., & Garber, G. (2012). Factors influencing pandemic influenza vaccination of healthcare workers – a systematic review. 30(32), 4733-43. doi:doi: 10.1016/j.vaccine.2012.05.018.
- Virseda, S., Restrepo, M. A., Arranz, E., Magan-Tapia, P., Fernandez-Ruiz, M., de la Camara, A. G., . . .
- López-Medrano, F. (2010). Seasonal and pandemic A (H1N1) 2009 influenza vaccination coverage and attitudes among health-care workers in a Spanish university hospital. Vaccine, 28(30), 4751-4757. Without a network to disseminate your well researched and targeted messages you won’t succeed in reaching your target audiences
Scarica questo capitolo in PDF:
12° Rapporto - Capitolo 25
La sicurezza in ospedale: il COVID-19 come occasione di rilancio