2. La performance dei servizi sanitari: una ricognizione per una nuova definizione del valore oncologico di popolazione
a cura di M. Altini – AUSL Romagna, D. Gallegati, N. Gentili, W. Balzi, I. Massa, C. Gualdrini – IRCCS Istituto Scientifico Romagnolo per lo Studio e la cura dei Tumori, Meldola, F. De Lorenzo – F.A.V.O., F. S. Mennini, C. Nardone – EEHTA, CEIS, Facoltà di Economia, Università degli Studi di Roma “Tor Vergata”
Evoluzione del modello di definizione del valore oncologico di popolazione: dalla stima dei costi alla misurazione dei risultati
Da diversi anni il Rapporto sulla condizione assistenziale dei malati oncologici dedica una particolare atten-zione al tema dell’analisi dei costi socio-sanitari dell’oncologia. Conoscere nel dettaglio le componenti della spesa, studiarne le dinamiche, e analizzare le eventuali disomogeneità territoriali è infatti di fondamentale importanza per la programmazione delle politiche sanitarie e per una più efficiente allocazione delle risorse da parte dei decisori politici.
Al fine di garantire la sostenibilità del Sistema Sanitario Nazionale, accanto alla misura di quanto si spende è tuttavia cruciale anche la valutazione di cosa si ottiene, e dunque la misurazione della performance. Il SSN è infatti fondato su due elementi cardine: Programmazione e Valutazione. È importante ricordare che queste due funzioni sono strettamente correlate tra loro, poiché gli indirizzi programmatori non possono non scaturire da un’analisi e da una valutazione da un lato dei bisogni della popolazione e dall’altro dell’offerta e dei risultati ottenuti. Per questo motivo l’obiettivo ultimo del filone di ricerca presentato è la definizione del “valore oncologico di popolazione”, inteso come il rapporto tra i benefici apportati ai cittadini e il costo pro capite sostenuto, così da consentire una valutazione completa delle performance oncologiche comparative offerte dai diversi sistemi sanitari territoriali. È in quest’ottica che sono stati condotti i diversi studi presentati nelle precedenti edizioni del Rapporto, e di cui, di seguito, riassumiamo i principali risultati.
Stima dei costi oncologici in ottica di popolazione e modello di misurazione del “valore” (2016)
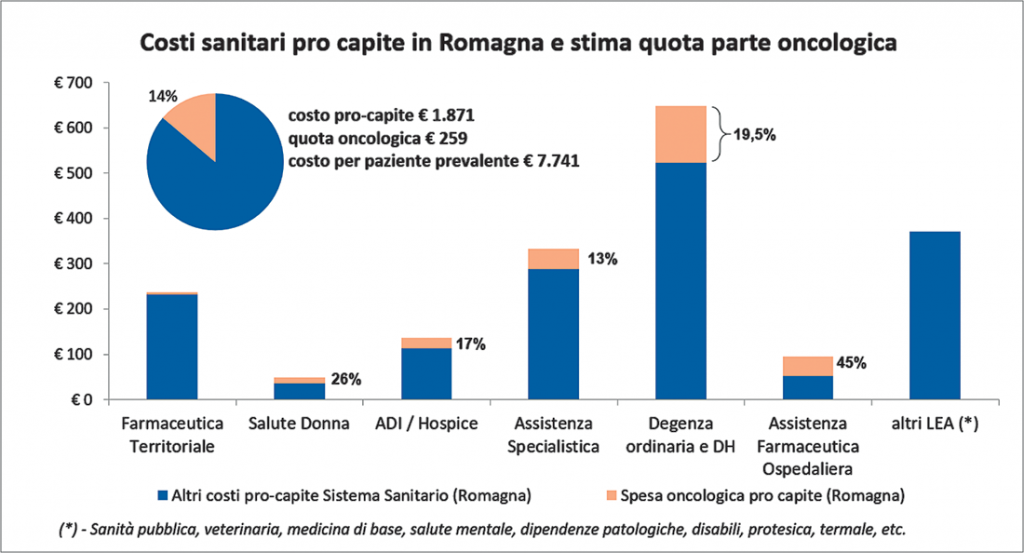
Figura 1. Incidenza dell’oncologia sulla spesa sanitaria pubblica in Romagna
Al fine di definire politiche specifiche per un miglior governo della spesa sanitaria dovuta all’oncologia, è indispensabile conoscerne tutti gli aspetti, e quantificarne il peso e l’evoluzione rispetto alla spesa sanitaria pubblica complessiva. Per rispondere a tale necessità, lo studio condotto dall’IRST di Meldola, e presentato nel Rapporto del 2016, ha calcolato i costi sanitari oncologici lungo tutta la filiera dei servizi sanitari attraversati dal paziente oncologico. L’analisi, realizzata sulla popolazione della Romagna, con riferimento all’anno 2014, attraverso i dati dei flussi prestazionali disponibili, ed i costi pro-capite LEA-specifici, ha mostrato che le stime associate alla spesa oncologica in letteratura appaiono essere sottostimate: dallo studio emerge che l’Oncologia assorbe circa il 14% della spesa sanitaria pubblica (il triplo rispetto alle stime presenti in letteratura), e dunque ha un peso assolutamente rilevante. Inoltre, si sono registrati tassi di incremento tra il +5% e il +10% annui Alla luce di tali informazioni appare necessario ripensare il processo di governo della spesa sanitaria. Troppo spesso l’enfasi sulla necessità di contenimento di breve periodo della spesa ha condotto Regioni e Aziende Sanitarie a reagire con strumenti di breve respiro strategico che possono avere effetti controproducenti nel lungo termine. Per questo motivo è stato proposto un modello di misurazione del valore oncologico di popolazione, al fine di spostare il focus dalle singole voci di costo, al rapporto tra i risultati ottenuti – secondo diverse dimensioni e per i vari stakeholder – e risorse economiche impiegate. In tal modo è possibile far emergere i vantaggi e i limiti delle diverse gestioni, analizzando il reale “valore” fornito – in modi e misure diverse – ai cittadini.
Costi e consumi sanitari nei percorsi per raggruppamenti di patologia (2017)
Nel Rapporto del 2017, è stato presentato un approfondimento dell’analisi della spesa oncologica, in cui è stato quantificato il peso dei principali gruppi di patologie oncologiche in una data popolazione, quella della provincia di Forlì-Cesena, in termini non solo di pazienti in carico (incidenza e prevalenza) ma anche di consumo di risorse.
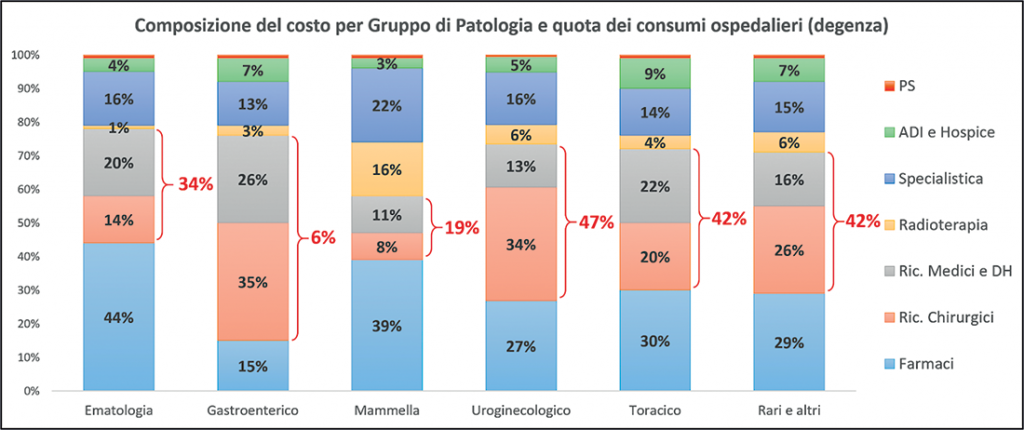
Figura 2. Composizione costo sanitario per gruppo di patologia
I risultati hanno mostrato che le patologie oncoematologiche e il tumore della Mammella spiegano il 60% dei pazienti oncologici prevalenti (circa 18 per mille abitanti). In termini di incidenza, tuttavia, il “peso” delle diverse aggregazioni di patologia – per effetto della diversa aspettativa di vita – cambia significativamente ed è maggiormente equilibrato, e la stessa cosa vale per il consumo di risorse. Differenziando inoltre per Patologia l’assorbimento relativo dei diversi regimi assistenziali emerge, ad esempio, che la spesa per Farmaci è concentrata in particolare negli aggregati Ematologia e Mammella, mentre la Chirurgia prevale nei Gruppi Gastroenterico e Uroginecologico, e le cure di fine vita (ADI e Hospice) “pesano” particolarmente nelle patologie Toraciche e nei Tumori rari.
Grazie alla scomposizione del costo oncologico complessivo per patologie e per macro aggregati di spesa è possibile individuare le aree a maggior impatto e dunque orientare le priorità di azione e prevenzione. Inoltre tali analisi, condotte in diversi territori permetterebbero di condurre un’analisi comparativa in grado di far emergere le c.d. “variazioni ingiustificate”, ossia le disomogeneità territoriali causate in parte da diverse “culture” e pratiche gestionali, che andrebbero ridotte al fine di riallocare le risorse liberate su processi ad alto valore per la popolazione.
Impatto epidemiologico, sanitario e sociale delle principali patologie oncologiche: una prima indagine comparativa (2019)
Nell’ottica di condurre un’analisi comparativa dei costi dell’oncologia in diversi territori, ma anche di ampliare la stima dell’impatto di tali patologie, è stato realizzato uno studio, primo nel suo genere, che ha visto la collaborazione tra IRST di Meldola, CEIS-EeHTA dell’Università di Tor Vergata, AIRTUM e FAVO. L’obiettivo del lavoro, presentato nello scorso Rapporto annuale, e attualmente in via di pubblicazione, è stato quello di condurre un’analisi multidimensionale che coniugasse epidemiologia del cancro, esiti delle cure, e costi associati sia sanitari sia sociali, in riferimento a diversi territori (provincia di Forlì-Cesena, di Modena, di Reggio Emilia e di Taranto), con caratteristiche e bisogni eterogenei, ed in relazione ai 6 gruppi di patologie in cui è possibile scomporre l’Oncologia.
La figura 3 rappresenta le fasi del modello di analisi e benchmarking di costi, attività e risultati oncologici in diverse aree territoriali, che prevede diverse fasi. La prima fase, di individuazione dei bisogni delle diverse aree territoriali, è stata realizzata attraverso la quantificazione degli indici demografici, quali la popolazione pesata per età. Si è proceduto poi con l’analisi dei dati di incidenza nei diversi territori e per i diversi gruppi di patologia, e con la stima dei costi: da un lato quelli sanitari pro-capite, attraverso l’analisi del Flusso SDO, dall’altro quelli previdenziali pro-capite, ovvero i costi relativi alle prestazioni previdenziali erogate in ragione di un determinato livello di inabilità/invalidità.
I risultati hanno mostrato innanzitutto la significatività dei costi previdenziali, che equivalgono al 55% dei costi sanitari, e dunque rappresentano una dimensione rilevante e troppo spesso trascurata nelle analisi di costo. Inoltre, emergono forti disomogeneità tra territori proprio in termini di costi previdenziali, sia per l’oncologia nel suo complesso, sia all’interno degli aggregati di patologia individuati, a differenza dei dati di incidenza che, seppur significativamente differenziati per gruppo di patologia, presentano un elevato grado di omogeneità territoriale. Ciò è molto probabilmente dovuto al fatto che i costi previdenziali dipendono maggiormente da variabili territorio-specifiche, quali ad esempio l’esistenza di una rete di associazioni di volontariato che possa promuovere e facilitare l’accesso a tali prestazioni.
Figura 3. Modello di analisi e benchmarking del valore oncologico di popolazione
Arricchendo dunque la quantificazione del costo del cancro di elementi rilevanti e di fondamentale utilità, emerge la necessità di ripensare la programmazione delle politiche sanitarie, innanzitutto ampliandone lo spettro temporale, ma anche valutandone la strategicità e l’efficacia al fine di una corretta allocazione delle risorse tra tutte le diverse dimensioni abbandonando la logica dei silos (costi diretti e costi indiretti).
Nel presente contributo, seguendo il modello proposto, si intende analizzare il livello di servizio offerto alla popolazione nei diversi territori, per poi arrivare a definire il c.d. “valore oncologico di popolazione”. Viene dunque inizialmente presentata una rassegna dei sistemi di valutazione attualmente in uso a livello nazionale (Griglia LEA, Programma Nazionale Esiti, Nuovo sistema di garanzia, AIRTUM), quelli utilizzati in alcune Regioni (il sistema Bersaglio della Toscana, Pre.Va.Le. nel Lazio, il sistema di valutazione dell’Emilia-Romagna), ed infine quelli proposti da alcune Reti oncologiche (Progetto Epica, Periplo). Si presentano poi i risultati dell’analisi critica di tali sistemi, attraverso una sistematizzazione degli indicatori in un quadro sinottico, in grado di far emergere vantaggi e svantaggi di ciascun sistema con riferimento a 4 dimensioni: coerenza con le finalità universalistiche del Sistema Sanitario Nazionale; macrolivelli assistenziali Distretto-Prevenzione e Ospedale considerati; fasi della “filiera” oncologica analizzate; principali percorsi oncologici per macro Gruppi di Patologia; aspetti più propriamente “popolazionali”.
In appendice si riporta un approfondimento relativo ai dati epidemiologici dei 6 gruppi di patologia nei territori di Forlì Cesena, Modena, Reggio Emilia e Taranto con una valutazione critica delle prevalenze.
Oncologia e modelli di valutazione dei sistemi sanitari
I modelli di valutazione dei sistemi sanitari
Il tema della valutazione di performance dei sistemi sanitari è complesso e allo stesso tempo cruciale, anche alla luce della recente epidemia Covid. A livello internazionale, come ha evidenziato un interessante lavoro della fondazione GIMbe[1], i principali modelli di valutazione si dividono in due grandi categorie:
- Quelli che pongono al denominatore le risorse economiche dedicate al sistema sanitario, espresse in % del PIL ovvero pro-capite.
In questi modelli, coerenti con il concetto di valore (risultati di salute per la popolazione in rapporto alle risorse impiegate), l’Italia risulta competitiva, dalla famosa valutazione al 2° posto da parte OMS del 2000 (che, afferma GIMBE, oggi ha mero valore storico e non dovrebbe più essere citata) alla valutazione Bloomberg del 2014 che ha collocato il nostro SSN al 3° posto su 51 paesi nel mondo e al primo posto in Europa. Purtroppo la performance dell’Italia è fortemente influenzata dalla scarsa o negativa crescita del PIL e dalla riduzione proporzionale della quota dedicata alla sanità, più che dal miglioramento degli indicatori di performance posti al numeratore.
- Quelli che misurano la performance dei sistemi sanitari nella prospettiva del cittadino/paziente, prescindendo dall’ammontare di risorse impiegate.
La classifica più affidabile secondo GIMBE, l’Euro Health Consumer Index, vede l’Italia al 20° posto su 35 Paesi europei, e tiene conto della performance nelle dimensioni (tra parentesi il ranking dell’Italia): Diritti e informazioni al paziente (26°); Accessibilità, liste d’attesa (20°); Outcome (18°); Varietà e range dei servizi offerti (24°); Prevenzione (11°); Farmaci (26°).
In sintesi i modelli di valutazione più accreditati vedono il SSN italiano in progressiva difficoltà, e caratterizzato dalla forte disparità tra Regioni e aree geografiche. Considerando le risorse (scarse) la performance italiana è buona, soprattutto nel centro-nord, e se questo non consola il cittadino/paziente perlomeno indica le strade da percorrere:
- è necessario un potenziamento strutturale e di risorse, come peraltro emerso dalla pandemia;
- vanno indagate e aggredite le disparità regionali nel livello di servizio offerto, stante la sostanziale omogeneità dei finanziamenti erogati ex-ante (quota capitaria).
L’Oncologia nella valutazione dei sistemi sanitari
In questo paragrafo si cerca di fornire una panoramica dei principali modelli di valutazione dei sistemi sanitari, con particolare riguardo all’Oncologia, così da poter cogliere:
- l’adeguatezza dei modelli nel misurare correttamente la qualità e il valore del “livello di assistenza” onco-logico fornito alla popolazione di riferimento (“come” viene valutata l’Oncologia);
- il “peso” relativo attribuito alla patologia oncologica nella valutazione complessiva dell’efficacia ed efficienza di un sistema sanitario (“quanto” viene valutata l’Oncologia).
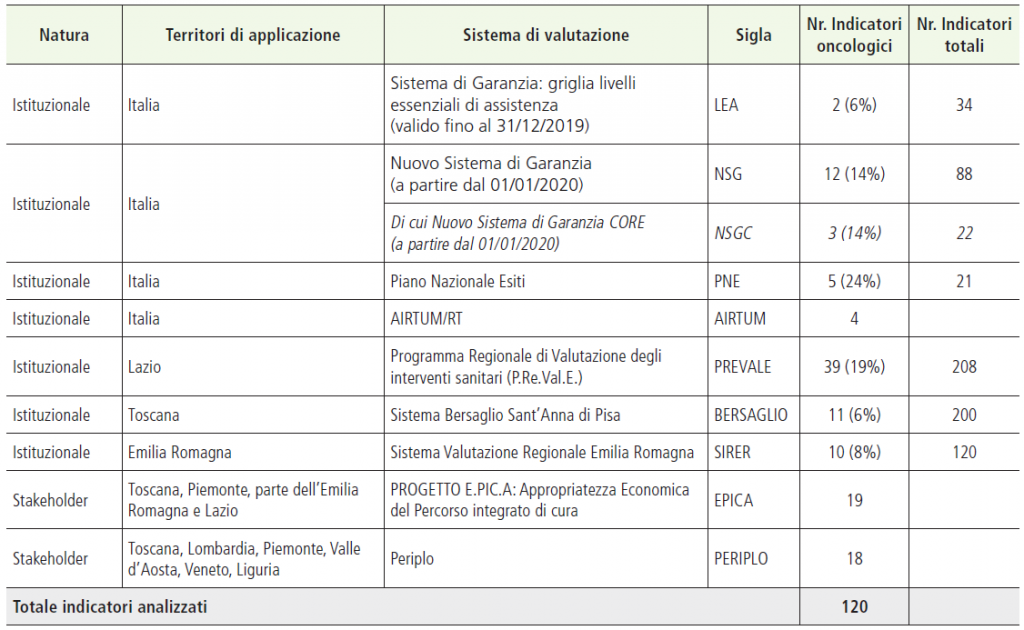
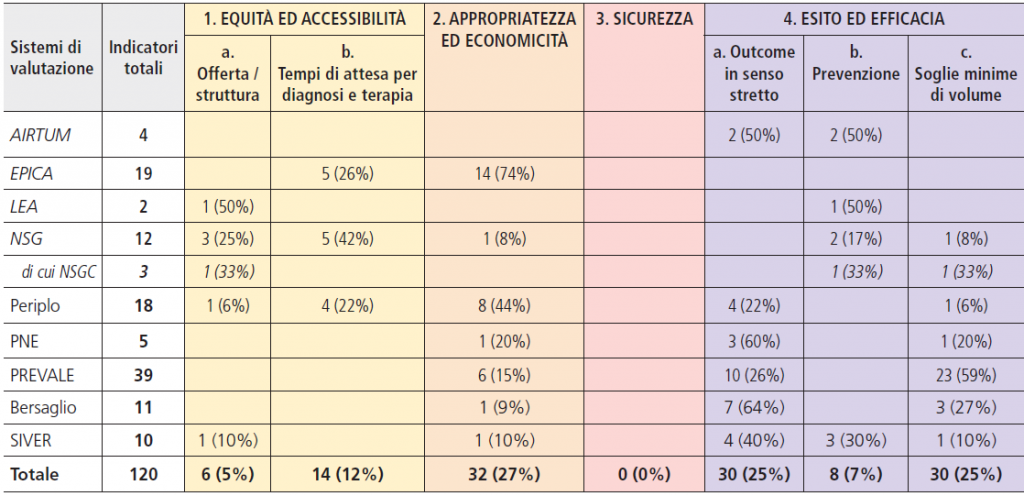
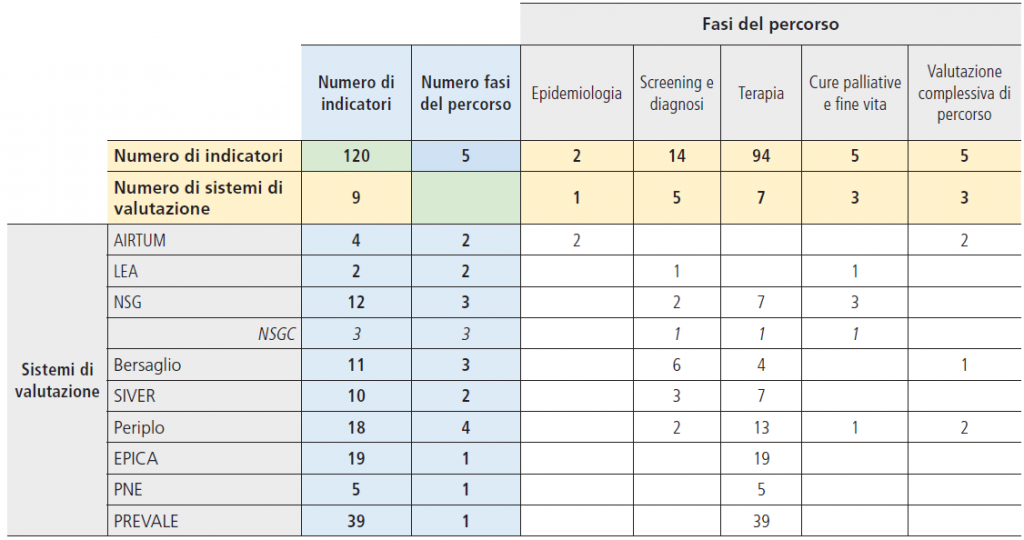
Nella tabella 1 si elencano i principali sistemi presi in esame, e la quota di indicatori specificamente relativi all’Oncologia. Nelle prime 3 righe si riportano i sistemi di valutazione istituzionale dei Livelli Essenziali di Assistenza (c.d. Sistemi di Garanzia), che determinano effettive ricadute sui Sistemi Sanitari Regionali oggetto di valutazione. Su questi in particolare sarà focalizzata l’analisi, tenendo conto delle proposte e suggerimenti che possono venire da altre esperienze e modelli innovativi, tra i quali si riportano:
- A livello nazionale, il Piano Nazionale Esiti e gli indicatori epidemiologici dell’AIRTUM;
- A livello regionale, i sistemi elaborati in Toscana, in Emilia-Romagna e nel Lazio;
- A livello più specifico di Reti Oncologiche, i modelli del Progetto EPICA e del network oncologico Periplo.
Tabella 1. Sistemi di valutazione in analisi, indicatori oncologici su indicatori totali
Garanzia dei Livelli di Assistenza erogati dalle Regioni: la “Griglia LEA” in vigore fino al 2019
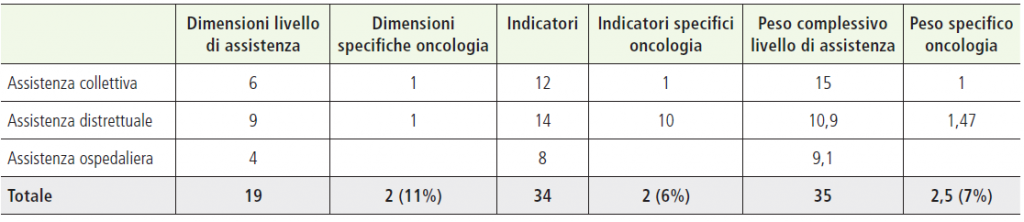
Prevede 34 indicatori complessivi, di cui 2 afferenti specificamente l’area Oncologica (6%), uno relativo alla prevenzione (% di persone che ha effettuato uno screening su mammella, cervice uterina, colon retto) e l’altro all’offerta strutturale di hospice (% PL attivi in hospice sul totale deceduti per tumore). Il peso dei due indicatori è pari a 1 per quello di prevenzione, e di 1,47 per quello distrettuale.
Tabella 2. Analisi indicatori Griglia LEA
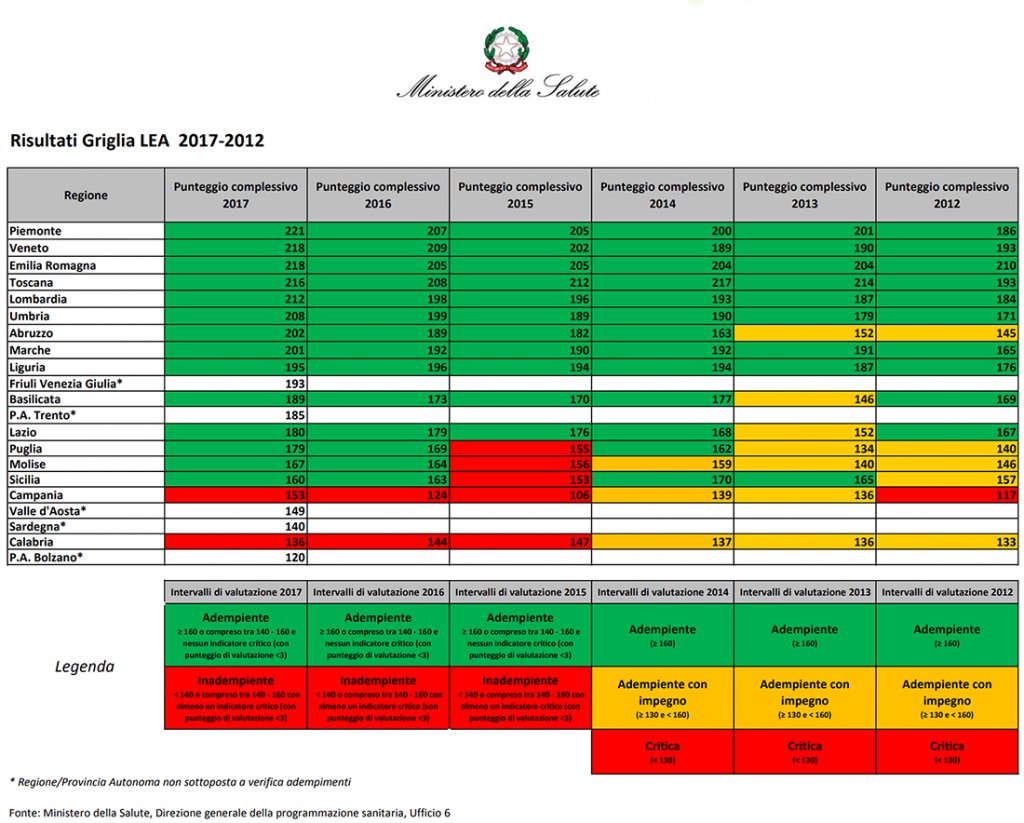
La maggior parte degli indicatori è focalizzata sulle strutture e i servizi, più che sui percorsi e le patologie, e questo spiega in parte la bassa incidenza di indici specificamente relativi all’Oncologia. I punteggi ottenuti dalle Regioni italiane nel periodo 2012-2017 sono qui riportati (fonte: Ministero della Salute).
Figura 4. Risultati Griglia LEA 2017-2020, Ministero della Salute
Il “Nuovo Sistema Di Garanzia” in vigore dal 2020
A seguito del DM 12/03/2019 pubblicato in G.U. 14/06/2019, a partire dal 1 gennaio 2020 è diventato operativo il “Nuovo sistema di garanzia per il monitoraggio dell’assistenza sanitaria”, che aggiorna quello introdotto nel 2000 (c.d. Griglia LEA). Gli indicatori individuati sono 88:
- 16 per la prevenzione collettiva e sanità pubblica, di cui 2 afferenti l’area oncologica e relativi a copertura ed efficacia degli screening;
- 33 per l’assistenza distrettuale, di cui 3 afferenti l’area oncologica e relativi alla rete Cure Palliative, con indicatori sull’offerta di cure domiciliari e di tempestività di accesso all’Hospice;
- 24 per l’assistenza ospedaliera, di cui 2 afferenti l’area oncologica, sui volumi minimi per intervento chirurgico e sui reinterventi chirurgici conservativi nel TM mammella;
- 4 indicatori di contesto per la stima del bisogno sanitario, , di cui almeno 3 influenzati anche dalle patologie oncologiche (indice di cronicità; buona salute percepita; fragilità nell’anziano);
- 1 indicatore di equità sociale, (Rinuncia a prestazioni sanitarie per inappropriatezza organizzativa nell’offerta dei servizi e/o per ragioni economiche), che riguarda tutte le prestazioni quindi anche quelle oncologiche;
- 10 indicatori per il monitoraggio e la valutazione dei percorsi diagnostico terapeutici assistenziali – PDTA), di cui 5 afferenti l’area oncologica, relativi alla tempestività e ai timing di cura nei PDTA dei tumori gastrici e della mammella.
Si coglie immediatamente il netto miglioramento e la potenzialità di questo nuovo modello, in termini di maggiore orientamento al paziente (piuttosto che alla struttura di offerta) e di valutazione delle dimensioni di esito, percorso e timing. Non a caso la quota di indicatori afferenti specificamente all’Oncologia, oltre ai 4 di bisogno sanitario e equità sociale, sale dal 6% al 14%, incidenza coerente con il suo “peso” anche economico rispetto alla spesa sanitaria complessiva (vedi Favo anni precedenti).
Il sottoinsieme di indicatori CORE di valutazione, sostitutivi della “griglia LEA”
Gli indicatori di valutazione che sostituiranno la Griglia LEA a partire dall’anno di valutazione 2020 saranno, tuttavia, solo un sottoinsieme di 22 indicatori definiti CORE. Di questi, solo tre appaiono specificamente riferibili all’area oncologica (evidenziati in giallo). Se la proporzione di indicatori oncologici viene mantenuta (circa 14%), le caratteristiche migliorative sopra descritte in gran parte si perdono, in particolare per l’esclusione degli indicatori PDTA sui timing di cura e di gran parte di quelli di esito, bisogno sanitario ed equità sociale. Rispetto al sistema in vigore fino al 2019 la novità sostanziale è limitata all’introduzione dell’indicatore di soglia minima di attività predittiva di qualità e sicurezza “Proporzione di interventi per tumore maligno della mammella eseguiti in reparti con volume di attività superiore a 135 interventi annui”.
Tabella 3. Sottoinsieme di indicatori valutativo del NSG (Core) in sostituzione della Griglia LEA a partire dall’anno di valutazione 2020
Per ciascun indicatore è definita una funzione di valorizzazione che, dato il valore dell’indicatore, calcola un punteggio su una scala da 0 a 100, con il punteggio 60 corrispondente al valore soglia dell’indicatore. Il punteggio complessivo dell’area di assistenza è determinato dalla media pesata dei punteggi degli indicatori CORE dell’area stessa, comprensivi di tutti i premi/penalità, ed è espresso in un punteggio compreso tra 0 e 100. Affinché la
Regione sia adempiente il punteggio di ciascuna area di assistenza dovrà collocarsi nell’intervallo di 60-100. Un punteggio inferiore a 60, anche in una sola area, darà un esito negativo nella valutazione.
Tabella 4. Risultati della sperimentazione, per l’anno 2016, del monitoraggio dei Lea attraverso il Core-Nsg (fonte: MinSalute)
Sul sito del Ministero della Salute si dichiara essere in corso la sperimentazione su tutti gli 88 indicatori del nuovo sistema di garanzia per l’anno 2017.
Il Piano Nazionale Esiti, il programma PReValE della Regione Lazio, le esperienze della Toscana (“Bersaglio”) e dell’Emilia-Romagna (SIVER)
Il Piano Nazionale Esiti elaborato da AGeNAS con il supporto operativo del Dipartimento di Epidemiologia della Regione Lazio si pone l’obiettivo di promuovere la misurazione e la valutazione degli esiti in Sanità. Gli indicatori oncologici sono 5 rispetto ai 21 totali (24%), tutti riferiti all’ambito chirurgico (mortalità a 30 giorni per TM polmone, colon e stomaco, re-interventi e soglie minime/anno per il tumore Mammella).
Il sistema della Regione Lazio, di fatto estensione del PNE, comprende 208 indicatori, di cui 39 specificamente afferenti l’area oncologica (19%) e focalizzati in maniera pressoché totale sugli interventi chirurgici (rispetto di soglie minime di interventi/anno, mortalità post operatoria, re-interventi, follow-up post intervento, etc.).
Il PNE e il PREVALE “pesano” più di tutti gli altri modelli l’Oncologia, e sono orientati agli outcome in senso stretto. Il limite è quello della focalizzazione quasi esclusiva nell’ambito chirurgico.
Il sistema elaborato dalla Scuola Superiore S.Anna di Pisa e implementato dalla Regione Toscana fin dal 2004 è un modello di valutazione multidimensionale, dove i risultati conseguiti dalle aziende sanitarie sono analizzati secondo le seguenti 6 dimensioni di analisi, attraverso il modello grafico del bersaglio: Ala valutazione dello stato di salute della popolazione; B-la valutazione della capacità di perseguimento delle strategie regionali; C-la valutazione socio-sanitaria; D-la valutazione esterna; E-la valutazione interna; F-la valutazione economico-finanziaria e di efficienza operativa.
In struttura ad albero le 6 dimensioni sono esplorate attraverso 38 indicatori di sintesi, il cui valore è ottenuto tramite la media semplice o pesata delle valutazioni di circa 200 sotto indicatori (di cui 100 sono definiti di “valutazione” e 100 di “osservazione”). Quattro dei 38 indicatori di sintesi (10,5%) sono specificamente afferenti l’area oncologica:
- Mortalità per tumori (unico indicatore)
- Consumo territoriale di farmaci oppioidi (unico indicatore)
- Estensione e adesione allo screening, con 6 sotto-indicatori di estensione e adesione su tumori mammella, cervice uterina e colon retto
- Percorso oncologico media pesata dei 3 sotto-indici “% interventi conservativi e nipple-skin sparing-ricostruttivi alla mammella per tumore maligno”; “% ricoveri sopra soglia per tumore maligno alla prostata”; “Indice di dispersione della casistica in reparti sotto-soglia per interventi per tumore maligno alla prostata”.
Quello del “bersaglio” è un modello consolidato ed apprezzato, fortemente multidimensionale.
L’Oncologia è probabilmente sottorappresentata.
Il sistema implementato in Emilia-Romagna (SIVER) comprende 120 indicatori, di cui 10 afferenti l’area oncologica (8,3%). Di questi, 4 sono relativi alla mortalità a 30 giorni dall’intervento chirurgico (di craniotomia per tumore cerebrale, per tumore maligno del polmone, dello stomaco e del colon), 3 l’adesione ai programmi di screening, uno alla % di re-interventi entro 120 giorni da intervento conservativo per tumore maligno della mammella e uno alla % interventi per tumore maligno della mammella effettuati in reparti con attività superiore a 135 casi annui.
Nel modello dell’Emilia-Romagna, recente e all’avanguardia, gli indicatori oncologici sono relativamente pochi e focalizzati esclusivamente sull’ambito chirurgico e screening.
I modelli proposti dalle Reti Oncologiche
EPICA – acronimo di Appropriatezza Economica del Percorso Integrato di Cura – prende il via nel 2017 come studio multicentrico condotto da Regione Piemonte, Rete Oncologica Piemonte Valle D’Aosta, ASL CN2 Alba-Bra, Azienda Regionale di Sanità Toscana, Istituto Tumori della Romagna (IRST) IRCCS, Istituto per lo Studio e la Prevenzione Oncologica (ISPO) e Policlinico Universitario Gemelli per valutare l’appropriatezza clinico-organizzativa di tre particolari percorsi di salute, di cui due oncologici (tumore alla mammella e tumore al colon-retto). Si sono definiti in particolare, in condivisione con i clinici, indicatori specifici di appropriatezza diagnostica pre e post intervento, di outcome chirurgico (re-interventi) e di timing di presa in carico post intervento e per chemio e radioterapia.
In particolare per gli scopi del presente lavoro sono importanti gli indicatori di timing nei percorsi Mammella e Colon-Retto, che si ritrovano sostanzialmente analoghi nel Nuovo Sistema di Garanzia.
Il Progetto PERIPLO è stato realizzato da un Board di clinici con ruolo di riferimento/coordinamento nelle reti oncologiche delle Regioni di appartenenza (Toscana, Lombardia, Piemonte e Valle d’Aosta, Veneto, Liguria,) con l’obiettivo di contribuire ad elaborare percorsi diagnostico-terapeutici che, avendo al centro il paziente, consentano di coniugare efficacia, efficienza e sostenibilità. È un sistema con indicatori sofisticati, ben bilanciato tra le dimensioni di valutazione e tra le fasi del percorso oncologico.
Analisi critica e comparativa dei sistemi di valutazione dell’Oncologia
Di seguito si confrontano i modelli sulla base dell’attitudine a valutare distintamente e organicamente:
- le finalità universalistiche del Sistema Sanitario Nazionale;
- i macrolivelli assistenziali Distretto-Prevenzione e Ospedale
- le fasi della “filiera” oncologica (prevenzione/screening, diagnosi, terapia medica e chirurgica, cure palliative e fine vita);
- i principali percorsi oncologici per macro Gruppi di Patologia;
- gli aspetti più propriamente “popolazionali”.
Nella pagina “Ricognizione degli indicatori oncologici nei sistemi di misurazione della performance sanitaria in Italia” è disponibile il dataset degli indicatori oncologici ed oncoematologici analizzati e classificati rispetto alle 5 attitudini sopra elencate, per completezza e allo scopo di discussione, confronto e ampliamento dell’analisi.
Finalità del Sistema Sanitario Nazionale.
Le finalità del Sistema Sanitario Nazionale sono state declinate in 4 dimensioni e ognuno dei 120 indicatori dei diversi sistemi di valutazione in analisi è stato attribuito alla dimensione prevalentemente rappresentata. L’equità di accesso è misurata attraverso indicatori di struttura (offerta di servizi, spesso proxy di accessibilità) e di tempestività (tempi per diagnosi e timing di cura), in Oncologia cruciale per gli esiti clinici. L’esito ed efficacia è misurata attraverso indicatori di Outcome in senso stretto (es. Sopravvivenza e mortalità, qualità clinica e assistenziale, etc.), e di prevenzione e soglie minime/anno di attività, per la loro forte correlazione con gli esiti in ambito oncologico. La dimensione della Sicurezza è di importanza crescente e ancora ampiamente trascurata nelle valutazioni di performance.
Tabella 5. Misurazione delle finalità del SSN attraverso diversi sistemi di valutazione
Quanto a multidimensionalità si confermano le carenze della “Griglia LEA” in vigore fino al 2019, e il netto miglioramento del Nuovo Sistema di Garanzia nella configurazione completa, che però si perde quasi del tutto nella versione “core”. Restano carenti nei modelli istituzionali “di garanzia”, oltre al tema della sicurezza, gli aspetti di outcome in senso stretto, sui quali le Reti Oncologiche, il PNE e le esperienze regionali possono dare un sostanziale contributo, come ben evidenziato dalla tabella.
Copertura dei Macrolivelli assistenziali
Figura 5. Orientamento dei sistemi di misurazione a valutare territorio (sinistra) rispetto all’ospedale (destra)
L’analisi rappresentata in figura 5 evidenzia il bilanciamento della valutazione tra macrolivelli LEA: la freccia all’estremità sinistra indica un sistema che misura esclusivamente i LEA territoriali e di prevenzione, mentre all’estremità destra esclusivamente indicatori ospedalieri. Più la freccia è vicina all’estremità superiore più il sistema è bilanciato tra territorio e Ospedale. I modelli delle Reti Oncologiche e il PNE sono sbilanciati sull’Ospedale, anche a causa del loro forte orientamento agli outcome, maggiormente disponibili per il livello ospedaliero grazie alla maggiore evoluzione del sistema informativo (si pensi alle SDO). La griglia LEA in vigore fino al 2019 comprende esclusivamente indicatori territoriali e di prevenzione, mentre anche sotto questo aspetto il Nuovo sistema di garanzia (versione completa) costituisce un importante miglioramento, essendo quello più bilanciato tra tutti quelli presi in esame.
Copertura delle fasi del percorso oncologico
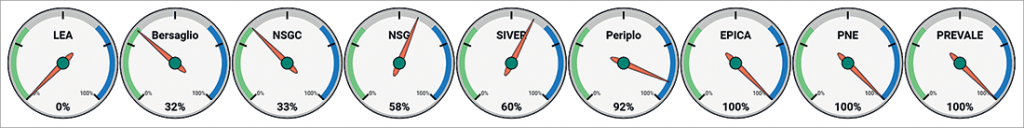
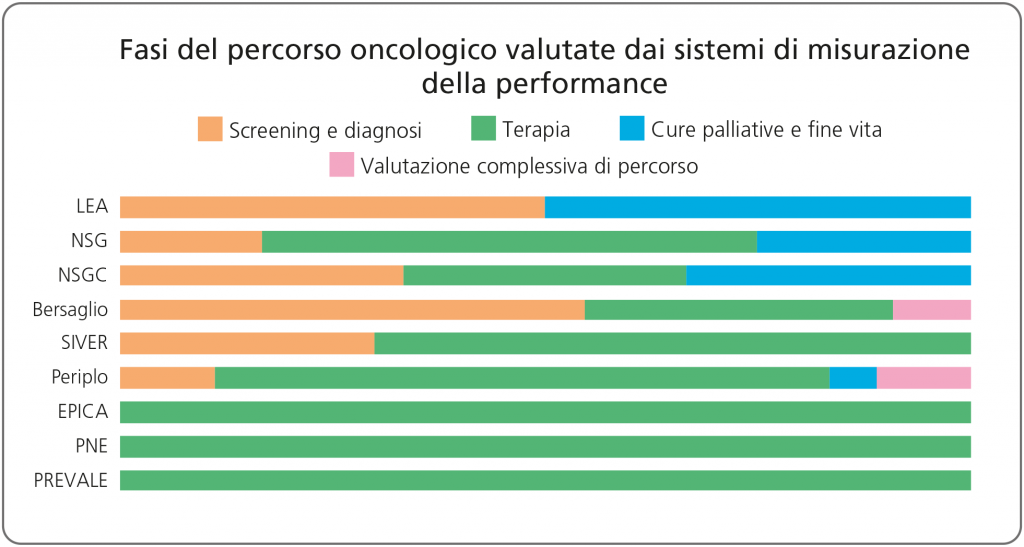
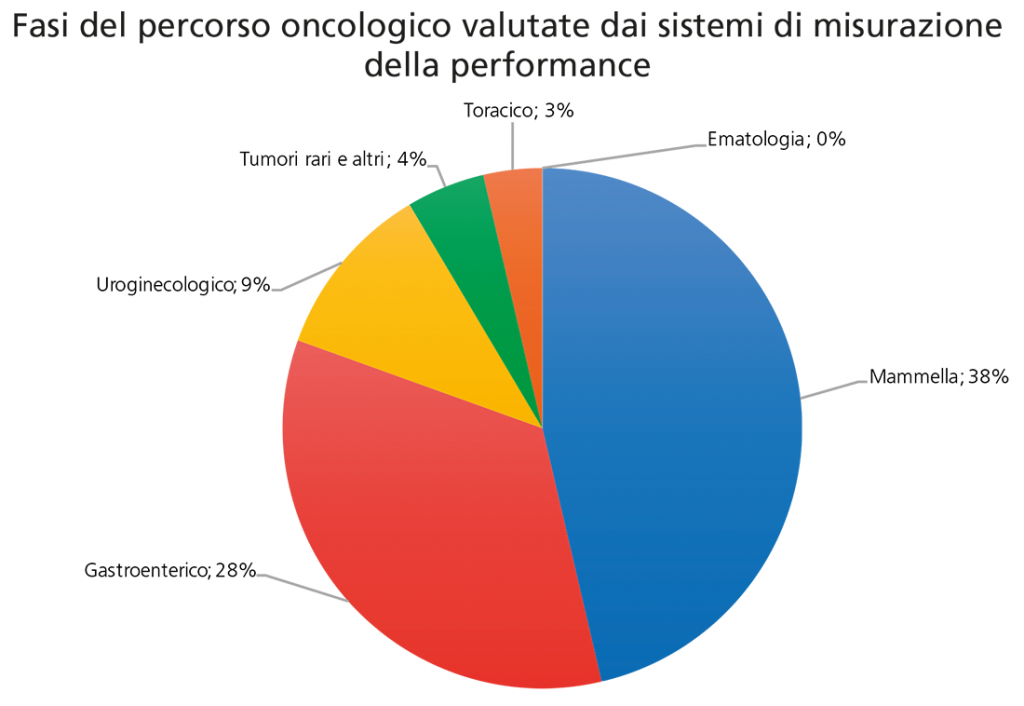
In figura 6 si analizza la “copertura” delle diverse fasi del percorso oncologico, raggruppate per semplicità in screening e diagnosi, terapia (medica e chirurgica), cure palliative e fine vita.
Figura 6. Fasi del percorso oncologico valutate dai sistemi di misurazione della performance
Tabella 6. Fasi del percorso misurate da ogni sistema e numero di sistemi coinvolti nella misurazione delle varie fasi del percorso
Si conferma che il Nuovo sistema di garanzia, anche nella versione “core”, evidenzia una buona copertura del percorso oncologico, con un netto miglioramento del sistema antecedente (griglia LEA). I sistemi orientati agli esiti clinici (PNE e PREVALe) e quelli delle Reti oncologiche coprono solo la parte terapeutica, ad eccezione di Periplo che è meglio bilanciato.
Gruppi di patologia
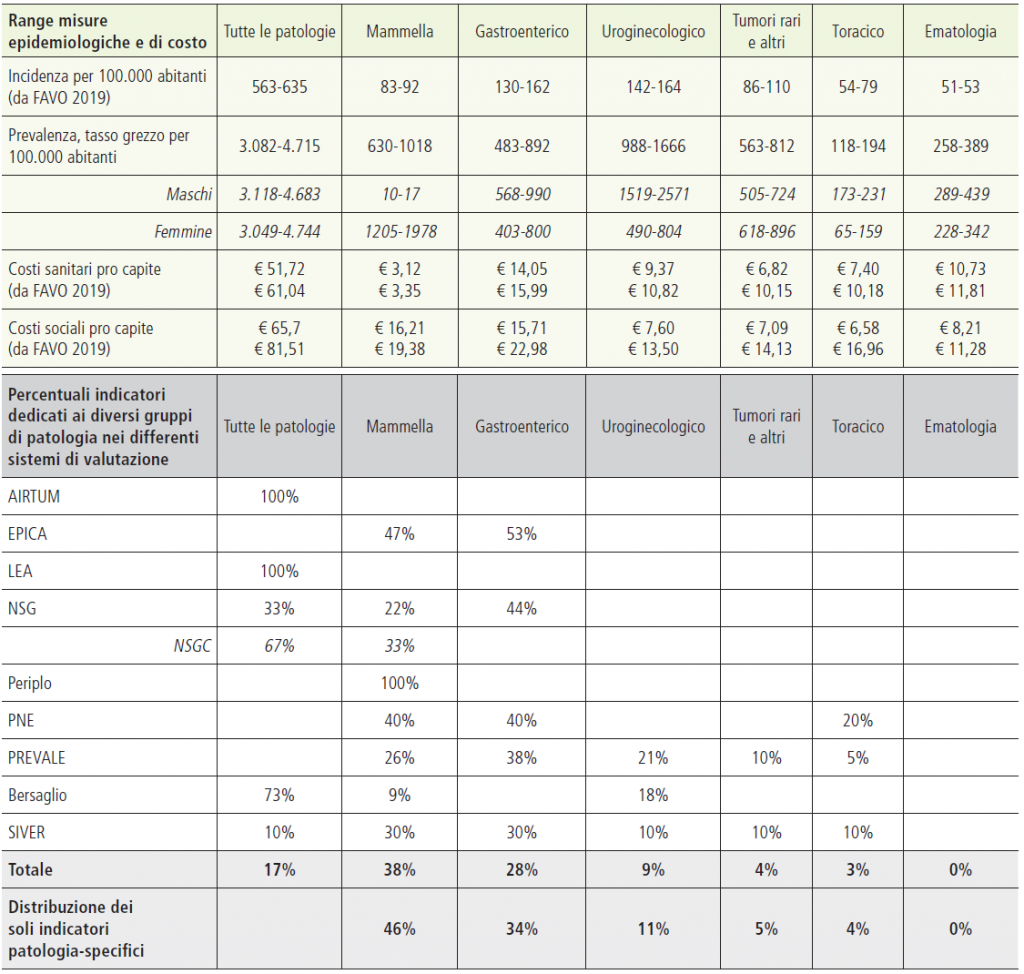
Sui 120 indicatori oncologici misurati dai diversi sistemi analizzati ben 100 sono riferibili a specifiche patologie tumorali. Nella figura 7 si mostra la distribuzione degli indicatori per Gruppo di patologia, in ciascun sistema di valutazione e rispetto ai 120 totali. Per ciascun Gruppo di patologia si riporta, nelle prime righe della tabella, l’incidenza, la prevalenza e il costo procapite sanitario e sociale come determinato nei precedenti lavori FAVO, così da cogliere la correlazione tra “peso” sanitario ed economico del raggruppamento e sua rappresentazione nei sistemi di valutazione performance.
Tabella 7. Sintesi misure epidemiologiche e di costo e analisi indicatori per gruppo di patologia
Figura 7. Percentuale di indicatori per patologia
La prima considerazione importante è che l’oncoematologia non trova nei diversi sistemi di valutazione analizzati alcun indicatore di performance specifico, nonostante il suo “peso” assolutamente rilevante sia in termini sanitari sia sociali ed economici. Quasi il 40% degli indicatori complessivi è riferito al tumore della mammella, il più frequente nella popolazione femminile, e poco meno del 30% ai tumori del gruppo di patologia gastro-enterico. Queste due patologie sono preponderanti e le uniche considerate nei sistemi istituzionali di garanzia dei LEA.
I sistemi regionali, in particolare del Lazio e dell’Emilia-Romagna, coprono invece tutti i raggruppamenti (sempre con l’eccezione dell’Ematologia), e dimostrano come si possa sviluppare la valutazione nel senso di una maggiore “copertura” delle patologie analizzate.
Aspetti popolazionali
La tabella 8 è un tentativo di classificazione degli indicatori dei sistemi in analisi secondo l’attitudine a misurare performance a livello paziente o a livello popolazionale:
- Patient level: misurazione effettuata sui pazienti coinvolti in uno specifico percorso di cura o processo assistenziale;
- Population level: misurazione effettuata su una popolazione con caratteristiche specifiche omogenee (territorialità, età, …).
Tabella 8. Orientamento di sistemi verso le valutazioni di esito popolazionale
Sebbene si osservi un ampio sbilanciamento verso l’analisi “patient” di processo assistenziale, sarebbe auspicabile un approfondimento relativo all’impatto diretto o indiretto della performance di processo di cura quale servizio offerto alla popolazione di un determinato territorio.
Conclusioni
Dall’analisi presentata emerge in primo luogo che il modello istituzionale di valutazione appena entrato in vigore, il c.d. Nuovo Sistema di Garanzia, rappresenta un grande passo avanti rispetto a quello preesistente, per una serie di motivi. Innanzitutto risulta essere orientato al cittadino/paziente, piuttosto che ai servizi/ strutture, ed in questo modo emerge più chiaramente il reale valore dei servizi offerti ai “fruitori” finali. In secondo luogo si tratta di un sistema multidimensionale, che prende in considerazione anche gli indicatori PDTA e timing di cura, oltre a indicatori di bisogno ed equità sociale, e dunque amplia l’analisi introducendo dimensioni rilevanti. Infine copre più fasi del percorso oncologico e dei LEA
Tali considerazioni sono tuttavia valide solamente per la versione completa del NSG, in quanto la versione Core presenta sostanzialmente le stesse criticità e gli stessi limiti della vecchia griglia LEA.
Le esperienze regionali e delle reti oncologiche possono fornire importanti spunti per colmare le residue lacune e criticità del NSG, in particolare rispetto alla carenza di indici di outcome in senso stretto, ed alla limitata copertura per raggruppamenti di patologia, nel NGS esclusivamente Mammella e Gastroenterico. Altre lacune del NSG, condivise anche da tutti gli altri modelli analizzati sono:
- L’assenza di indicatori afferenti l’Oncoematologia, unico ambito rilevante di patologia completamente inesplorato
- La carenza di parametri relativi a Sicurezza e gestione del rischio in senso lato.
Quest’ultimo aspetto è emerso in particolare in questo periodo di pandemia Covid-19, che probabilmente determinerà un cambio di paradigma su molti aspetti, non ultimo sul tema della valutazione dei sistemi sanitari, per i quali ha rappresentato un poderoso stress test. L’emergenza dovuta al Covid-19 ha infatti reso evidenti lacune e criticità di cui prima forse non si aveva consapevolezza, mostrando l’importanza di servizi quali la medicina di base, i servizi di prevenzione e sanità pubblica, la diagnostica, le strutture territoriali e residenziali– spesso “sottopesati” nella valutazione di efficienza ed efficacia dei sistemi sanitari, anche per una maggiore difficoltà di misurazione quantitativa. Appare inoltre fondamentale considerare indicatori relativi alla sicurezza e all’adeguatezza dei servizi, in gran parte assenti nelle valutazioni, fortemente incentrate su appropriatezza ed economicità. A mero titolo esemplificativo, i tassi di infezioni ospedaliere e di antibiotico-resistenza, in Italia particolarmente elevati, non vengono mai presi in considerazione.
Dotarsi di un valido strumento di misurazione della performance è dunque di cruciale importanza anche al fine di orientare i decisori verso politiche che siano sempre più efficaci oltre che efficienti.
Note
1. ^ Il SSN nelle classifiche internazionali, report Osservatorio GIMBE di aprile 2018. https://www.gimbe.org/pagine/1207/it/re-port-42018-il-ssn-nelle-classifiche-internazionali 2. ^ https://www.quotidianosanita.it/governo-e-parlamento/articolo.php?articolo_id=71386Scarica questo capitolo in PDF:
12° Rapporto - Capitolo 2
La performance dei servizi sanitari: una ricognizione per una nuova definizione del valore oncologico di popolazione