13. Capire il potenziale della Radioterapia Oncologica per una migliore cura del cancro
a cura di A. Magli, M. Mignogna, L. Marafioti, E. Russi, D. Genovesi, S.M. Magrini e V. Donato – Associazione Radioterapia e Oncologia Clinica (AIRO)
Introduzione
L’incidenza del cancro è in aumento. Nel 2018 si sono registrati quasi 4,23 milioni di nuovi casi in Europa e si prevede che questo numero aumenterà di circa un quarto fino ad arrivare a 5,2 milioni entro il 2040.1 Ne consegue un corrispondente progressivo aumento della richiesta di cure oncologiche che comporta una sfida importante per i sistemi sanitari esposti alla evidenza della necessità di garantire a tutti i pazienti affetti da malattie neoplastiche la possibilità di accesso a cure oncologiche di qualità.
La radioterapia, arma potente per la cura del cancro, è troppo spesso dimenticata o comunque poco considerata nelle valutazioni dei fabbisogni.
Il trattamento radiante è raccomandato come parte integrante del percorso di cura per oltre il 50-60% dei pazienti oncologici.2,3 Da queste percentuali, appare subito evidente che la radioterapia gioca un ruolo decisamente importante nell’ambito di una cura oncologica di alta qualità. Purtroppo tuttavia, almeno una persona su quattro che necessita di radioterapia invece non può riceverla a causa delle risorse insufficienti3. Questa realtà denuncia l’urgenza di colmare le lacune che sotto varie forme sono attualmente presenti su tutto il territorio nazionale. Vogliamo pertanto invitare tutti coloro che sono coinvolti nei processi decisionali in merito, ad attribuire alla radioterapia il giusto peso, considerandola in modo appropriato nell’ambito della politica di gestione e sviluppo del sistema sanitario a beneficio dei pazienti oncologici di oggi e di domani.
1.1 La radioterapia è una componente fondamentale per la cura del cancro di alta qualità
La moderna radioterapia è un trattamento oncologico sicuro ed altamente efficace che utilizza radiazioni ionizzanti, prevalentemente raggi X ad alta energia, per distruggere le cellule tumorali in modo mirato e selettivo mediante una dose adeguata rigorosamente concentrata nel target.
Come è già stato detto, la radioterapia è raccomandata per oltre il 50-60% dei pazienti affetti da cancro.2,3 Può essere utilizzata come trattamento esclusivo o come integrazione ad altre tipologie di trattamento allo scopo di potenziarne gli effetti, come ad esempio per ridurre o controllare una massa tumorale prima o dopo l’intervento chirurgico.4,5 La radioterapia è fondata su un lavoro di squadra in quanto deve necessariamente essere condotta da un team interdisciplinare formato da Oncologi, Radioterapisti, Fisici Medici, Tecnici di Radiologia, Radiobiologi e Infermieri Specializzati.6 Ciascun componente di questa corposa equipe di professionisti svolge un ruolo fondamentale nel raggiungimento di un livello ottimale del trattamento radioterapico e, più in generale, della cura del paziente oncologico. I progressi tecnologici che hanno portato alla moderna radioterapia garantiscono che la terapia radiante possa essere accuratamente modellata sulla malattia di ciascun paziente ma è essenziale che radioterapisti, fisici medici, tecnici di radiologia lavorino in sinergia per garantirne la massima qualità in termini di sicurezza, appropriatezza, ottimizzazione, precisione e accuratezza. 5,7
1.1.1 La radioterapia salva vite umane e allevia il dolore e altri sintomi.
La radioterapia rappresenta la cura per molte tipologie di tumore.8 È dimostrato infatti che almeno il 40% di tutti i tumori guariti viene eliminato grazie alla radioterapia, da sola o in combinazione con altri tipi di trattamento.9 A tale proposito, basti pensare che nella cura del tumore al seno, la radioterapia post-operatoria è in grado di dimezzare il tasso di recidiva rispetto alla sola chirurgia.10
Grazie alla radioterapia un maggiore numero di pazienti può beneficiare di un trattamento efficace. Ad esempio, per alcune tipologie di tumore solido come il tumore della prostata o del polmone, la radioterapia può essere attualmente offerta come valida alternativa alla chirurgia avendo dimostrato una efficacia similare.22-25 La radioterapia oltretutto, è in grado di offrire trattamenti di alta qualità. Ad esempio le tecniche ad intensità modulata (IMRT, VMAT) consentono di erogare in modo preciso dosi elevate altamente conformate alla massa tumorale, con un conseguente efficace controllo locale della malattia ed un importante risparmio degli organi sani circostanti.7,15
Nei pazienti affetti da tumore del distretto cervico-cefalico questo meccanismo consente di ridurre sensibilmente effetti collaterali quali problemi di deglutizione e secchezza delle fauci, con un impatto significativo sul miglioramento della qualità di vita quotidiana del paziente.16
La radioterapia assume un ruolo rilevante anche nella gestione della malattia oncologica nei pazienti sintomatici in quanto può essere impiegata a scopo antalgico o più in generale per alleviare i disturbi legati alla patologia e in tal modo influire significativamente sul miglioramento della qualità di vita. A titolo di esempio, la radioterapia rappresenta il “gold standard” nella gestione del dolore osseo causato dalla diffusione del cancro11 essendo in grado di apportare miglioramenti significativi in un numero di pazienti che arriva fino ad un massimo di tre su quattro che la ricevono.12.13
È bene peraltro ricordare che i dati forniti dalla ricerca clinica nell’ambito della radioterapia oncologica stanno pesantemente modificando il panorama contribuendo al miglioramento della assistenza clinica. L›analisi dei big-data attraverso algoritmi alimentati da intelligenza artificiale può essere utilizzata per prevedere la sopravvivenza complessiva, la risposta al trattamento e la tossicità. La conoscenza di queste informazioni può guidare il medico nel processo decisionale clinico su come utilizzare la radioterapia e su come personalizzare ulteriormente il trattamento.4,29,30
Si stima che se entro il 2035 ogni paziente malato di cancro che necessita di radioterapia avrà la possibilità di accedere ad essa e riceverla, ogni anno si salveranno in tutto il mondo quasi un milione di vite in più4.
1.2 L’investimento nella radioterapia ha senso dal punto di vista economico
“Approximately half of all cancer patients should be given radiotherapy. However, at least a quarter of those who need it do not receive it. Clearly, this represents such a missed opportunity as we strive to optimize out-comes for cancer patients.” Lydia Makaroff, European Cancer Patient Coalition
La radioterapia è un’opzione di cura del paziente oncologico che possiamo definire economica. Infatti, sebbene richieda un grosso investimento iniziale in termini di infrastrutture, attrezzature, personale specializzato e formazione, se il progetto viene opportunamente ben ideato, a lungo termine i costi possono essere facilmente abbattuti.4 Ad esempio, l’impiego di tecnologie avanzate ha reso possibile una drastica riduzione del decorso medio della radioterapia per la cura del cancro al seno o alla prostata attraverso l’applicazione delle metodiche di ipofrazionamento che consentono di somministrare ai pazienti dosi di radiazioni giornaliere di maggiore entità in un arco di tempo più breve senza comportare un aumento significativo degli effetti dannosi a breve o a lungo termine, con un impatto significativo sull’abbattimento delle liste d’attesa .17-21 In aggiunta, possiamo dire che il progresso tecnologico al quale abbiamo assistito in anni recenti ha portato ad un crescente sviluppo ed impiego della automazione che verosimilmente consentirà una progressiva riduzione dei costi grazie alla maggiore efficienza che sarà possibile ottenere in vari ambiti del processo radioterapico quali, la pianificazione del trattamento, la dosimetria in vivo del paziente o il controllo di qualità delle apparecchiature.
Nonostante questo, anche in nazioni europee come la Svezia e l’Inghilterra nelle quali il trattamento radioterapico ha un ruolo primario nel percorso di cura del paziente con malattia neoplastica, il budget stanziato per la radioterapia rappresenta solo il 5% del budget riferito all’assistenza oncologica globale.
1.2.1 Le esigenze della radioterapia oncologica, una componente essenziale nella cura del cancro
L’impegno dei Legislatori e delle Società Scientifiche in ambito oncologico è volto a ridurre l’incidenza dei tumori da un lato e dall’altro a rendere possibile l’accesso alle migliori cure, incluse le terapie che richiedono tecniche di alta specializzazione, a tutti i cittadini in modo indistinto.
Affinché le ideologie possano concretizzarsi nella pratica tuttavia, diventa necessario sensibilizzare gli Amministratori Regionali e i Direttori delle Aziende Sanitarie coinvolti nella programmazione e nello sviluppo della attività clinica al fine di realizzare una efficace collaborazione con gli operatori del settore, medici radioterapisti e fisici medici, nei processi di programmazione a breve, medio e lungo termine con l’obiettivo di riuscire ad assicurare a tutti i pazienti che ne abbiano necessità, cure qualitativamente e quantitativamente appropriate nei tempi richiesti dalla finalità e dalla patologia oncologica in atto.
Il D.Lgs. 187/2000 affida al Medico Specialista in Radioterapia Oncologica la responsabilità dei Programmi di Garanzia della Qualità nel proprio Centro. Ne consegue che questa figura, nello svolgimento del proprio ruolo dirigenziale, abbia il dovere di pretendere uno sviluppo armonico del contesto lavorativo entro il quale opera. L’attuale situazione socio-politica, caratterizzata da una grave crisi economica accentuatasi con l’emergenza SarS-Covid-2, ha comportato una contrazione globale delle risorse. Questo fatto tuttavia non deve avere ripercussioni sulla Radioterapia, disciplina indispensabile per la cura del cancro, utile nel 50-60% dei pazienti affetti da questa grave patologia. Per corrispondere in modo adeguato alla propria “mission” la Radioterapia necessita di un costante ammodernamento. In quest’ottica, diventa essenziale prevedere la sostituzione delle apparecchiature almeno ogni 10 anni, tenendo conto in ogni caso della necessità di un aggiornamento tecnologico delle stesse ogni 3-5 anni essendo la radioterapia una disciplina in rapida evoluzione.
Il rinnovamento costituisce il presupposto per una progressiva crescita professionale del personale Medico, Fisico e Tecnico che opera in questa disciplina sebbene, considerata la attuale contingenza economica, richieda un grande senso di responsabilità nelle scelte di investimento.
Il contrasto che si configura tra crisi economica e necessità di investimento è in ogni caso solo apparente dal momento che una attenta e adeguata programmazione può comportare un abbattimento dei costi potendo usufruire di una tecnologia che garantisce prestazioni radioterapiche qualitativamente migliori.
1.2.2 Un approccio razionale della Radioterapia Oncologica in favore della spesa sanitaria
La Radioterapia moderna rappresenta un trattamento fondamentale per la cura di molti tipi di cancro, tra cui spiccano quelli ad alta incidenza come i tumori della mammella, prostata e polmone.
Va poi considerato che in alcuni casi la moderna radioterapia, che si inserisce a pieno titolo nell’attuale visione della “medicina di precisione” riveste un ruolo sempre più importante di “target therapy” ottenendo con queste nuove tecniche una notevole ricaduta in termini di risultati, contrazione dei tempi di trattamento e riduzione dei costi, con infine un guadagno, dovuto ad una riduzione dell’uso dei farmaci oncologici e delle terapie di supporto. Vanno inoltre considerati due punti chiave:
- l’ammortamento delle spese per un Acceleratore Lineare è da considerarsi su un periodo di almeno 10 anni
- la qualità del trattamento radioterapico non può essere limitata agli aspetti tecnico-clinici ma deve comprendere gli aspetti organizzativi e strutturali del territorio.
Infatti è necessario identificare modalità scientifiche, organizzative, economiche/amministrative utili a ridurre i costi della sanità, mantenendo il principio dell’equità nell’accesso alle cure, che deve essere adeguato nel tempo rispetto alle esigenze del singolo centro e dal quadro socio economico del territorio del quale è responsabile.
La ricerca dell’appropriatezza, si deve configurare con l’uso corretto delle risorse attraverso la presenza di reti oncologiche create da professionisti, per soddisfare i bisogni dei cittadini nel luogo a loro più vicino e permettere, allo stesso tempo, di garantire cure adeguate integrando le diverse competenze e tecnologie presenti nel territorio.
Si avverte pertanto la necessità di favorire e migliorare lo sviluppo delle reti oncologiche garantendo che in ogni Centro di Radioterapia sia presente una tecnologia adeguata ai tempi ed alle prestazioni che il Centro eroga, in base alle esigenze di gruppi relativamente omogenei di pazienti, con collegamenti ai Centri “più grandi” per soddisfare tutte le opzioni terapeutiche disponibili, nel modo più appropriato, per il singolo cittadino. La radioterapia oncologica a pieno titolo si inserisce nel contesto delle reti oncologiche: la disciplina utilizza professionalità di elevato livello e tecnologie sofisticate e di accreditata efficacia per “curare” il cancro, nella piena accezione del termine.
2. Situazione in Italia della Radioterapia Oncologica
L’Associazione Italiana di Radioterapia e Oncologia Clinica (Airo) ha da poco concluso il nuovo censimento dei centri di cura e degli acceleratori per radioterapia. Secondo i criteri che verranno meglio specificati nel seguito, possiamo ragionevolmente ritenere che la situazione nel nostro Paese sia attualmente adeguata in termini di numerosità di apparecchiature installate e funzionanti. Il numero di acceleratori per milione di abitanti è pari a quello di nazioni come la Germania e la Francia che investono nella spesa sanitaria una percentuale maggiore del Pil.
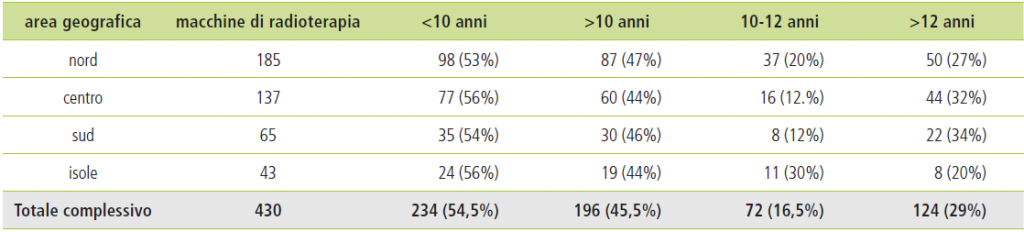
Per contro, il problema principale emerso dall’indagine consiste nella vetustà delle apparecchiature censite, difatti circa la metà presenta una età superiore ai 10 anni.
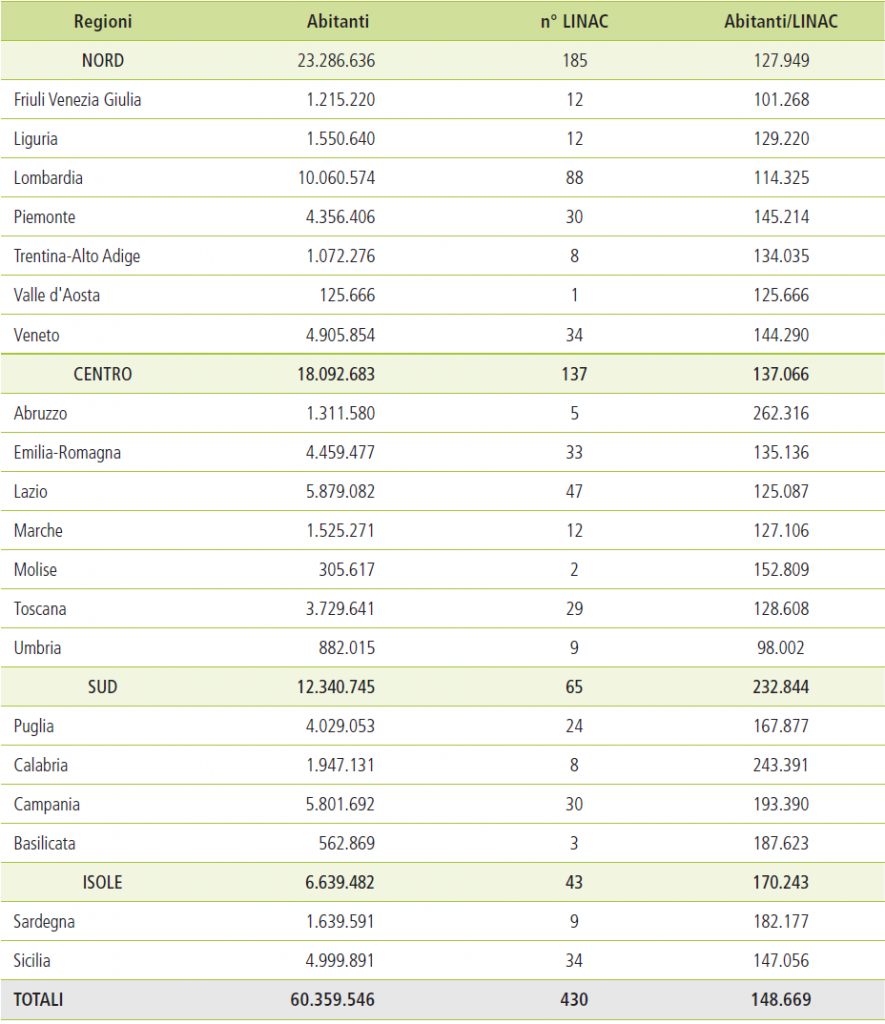
Allo stato attuale possiamo dire che l’Italia dispone complessivamente di 183 Centri di Radioterapia, pubblici o privati accreditati, corrispondenti ad una media nazionale di circa 3 centri ogni milione di abitanti.
La distribuzione non è omogenea essendo la concentrazione più bassa nel sud dove sono presenti 2,4 centri per milione di abitanti e più alta nel centro dove invece si contano 3,1 centri per milione di abitanti. Sono complessivamente funzionanti 377 acceleratori lineari (LINAC) e 53 unità di radioterapia in grado di eseguire delle tecnologia ad alta complessità quali la tomoterapia (30 unità), la radiochirurgia con Cyberknife e Gamma knife (17 unità), 4 acceleratori ibridi a Risonanza Magnetica e due Centri di Adroterapia di Trento e di Pavia.
Si aggiungono alle 430 macchine per radioterapia esterna citate, 36 apparecchiature per radioterapia intraoperatoria (IORT) e 69 per brachiterapia ad alto e basso dosaggio.
Sulla base dello studio ESTRO-HERO31 pubblicato nel 2014, la Società Europea di Radioterapia Oncologica suggerisce come indice utile al confronto a livello nazionale o internazionale il numero di apparecchiature di radioterapia per milione di abitanti.
Sebbene le Direttive Europee raccomandino un valore minimo di questo indice pari a 7 unità di Radioterapia per milione di abitanti, nell’ottica del calcolo del fabbisogno il valore di riferimento è da ritenersi dinamico poiché deve essere aggiustato in funzione della effettiva incidenza del cancro e soprattutto della indicazione alla radioterapia. A tale proposito, basti pensare che la Società Europea di Radioterapia stima per il 2025 un incremento dell’indicazione alla radioterapia per la cura del cancro pari a circa il 15%. In aggiunta, il valore di questo indice è comunque da ritenersi in difetto dal momento che occorre considerare anche la rapida evoluzione tecnologica cui si assiste, abbinata alla crescente richiesta di trattamenti sempre più accurati e specifici. Tutti questi fattori concorrono ad evidenziare la necessità di prevedere un investimento finalizzato ad arrivare ad avere entro il 2025 almeno 8/9 macchine ogni 1.000.000 di abitanti, come avviene nei paesi europei ad alte risorse.
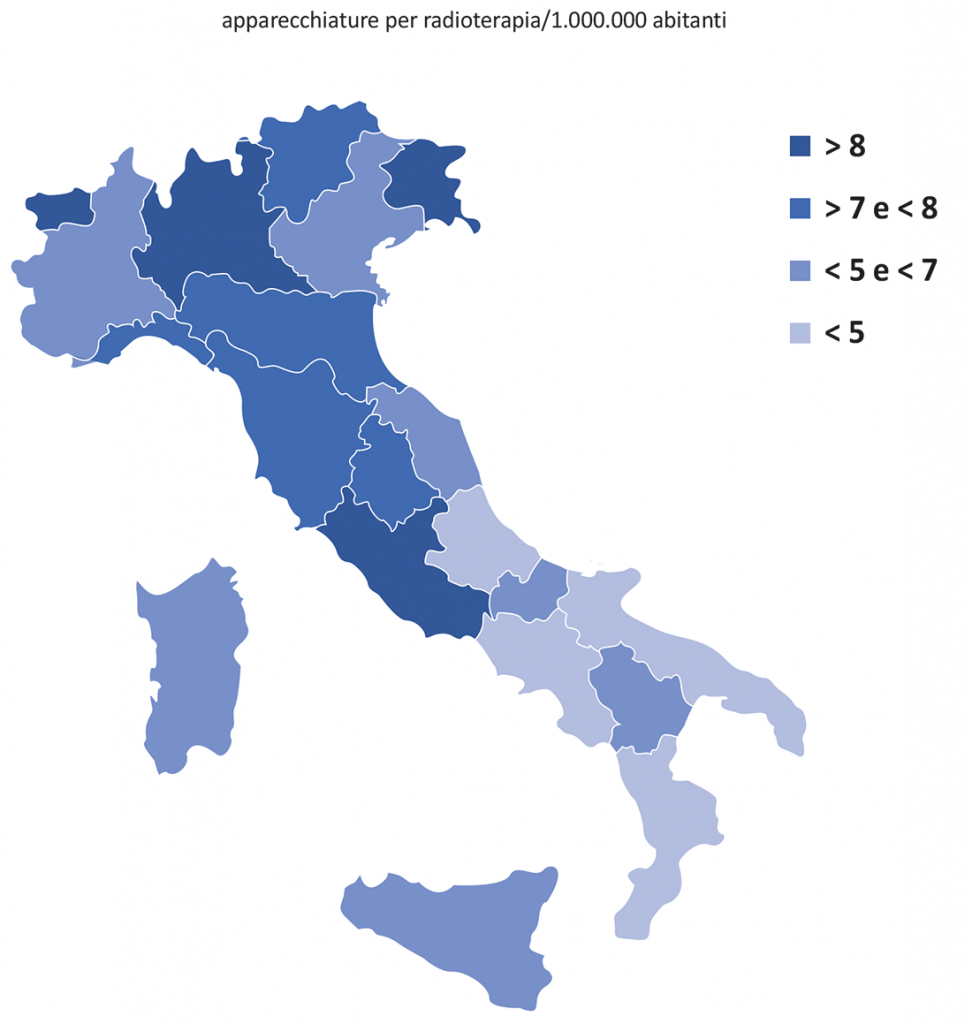
Facendo riferimento a tutte le apparecchiature censite, attualmente la media nazionale si attesta intorno ad un valore di 7,1 per milione di abitanti con una la distribuzione territoriale tuttavia che purtroppo varia notevolmente da regione a regione (vedi Tabelle 1-2 e Figure 1).
Suddividendo l’Italia in tre macroaree Nord – Centro – Sud e Isole, è possibile evidenziare lo scenario di seguito descritto.
Nord: sono presenti 185 unità di Radioterapia, pari a 7,9 per milione di abitanti
Centro: sono presenti 137 unità di Radioterapia pari a 7,6 per milione di abitanti
Sud-Isole: sono presenti 108 unità di Radioterapia pari a 5,7 per milione di abitanti.
La disomogeneità regionale appare evidente.
Le macroaree del nord e centro operano in pieno accordo con le Direttive Europee che, come ricordiamo, raccomandano un minimo di 7 unità di Radioterapia per milione di abitanti, mentre per la macroarea del Sud e Isole si evidenzia una pesante criticità dal momento che il valore del parametro risulta notevolmente inferiore al requisito minimo Europeo.
Tabella 1 – Situazione nel 2019 sull’obsolescenza delle macchine per radioterapia a fasci esterni in Italia
Tabella 2 – Rapporto fra numero di unità di radioterapia a fasci esterni e abitanti in Italia differenziate per regioni geografiche
dati riguardanti trattamenti del 2018
Figura 1 – Situazione regionale del rapporto apparecchiature di radioterapia/1.000.000 abitanti
2.1 Obsolescenza delle apparecchiature di Radioterapia in Italia
Un corretto approccio terapeutico non può prescindere dalla disponibilità di un adeguato supporto tecnologico.
Il monitoraggio delle grandi apparecchiature sanitarie assume particolare rilevanza anche in termini di razionalizzazione delle risorse e riduzione dei costi generati. Un’adeguata distribuzione di tecnologie sul territorio infatti, oltre a garantire a tutti i cittadini l’accesso a prestazioni sanitarie adeguate, consente di evitare sprechi legati ad inutili ridondanze e di contenere i costi in quanto attrezzature obsolete hanno un impatto sulla spesa sanitaria in termini di fermi macchina e spese di manutenzione, peraltro tendenzialmente elevate, generalmente a fronte di una bassa redditività e una minore efficienza produttiva.
Il concetto di obsolescenza riferito ad una apparecchiatura sanitaria comprende sia un aspetto tecnico che un aspetto funzionale.
L’obsolescenza tecnica può essere valutata sulla base di vari parametri, tra cui principalmente la vetustà, ovvero l’anzianità di servizio giudicata in rapporto a quella di apparecchiature della stessa tipologia all’interno di un parco macchine di riferimento (ad esempio tutte le apparecchiature installate nella stessa regione), l’affidabilità, stimata sulla base del valore storico di giorni annui di fermo macchina per attività di manutenzione correttiva e la disponibilità dei ricambi.
L’obsolescenza funzionale va intesa come capacità da parte del sistema di svolgere le funzioni cliniche cui è destinato e coinvolge pertanto parametri attinenti alla tipologia e appropriatezza di utilizzo della apparecchiatura oltre alla efficacia clinica in rapporto a quelle disponibili allo stato dell’arte ed analoghe per caratteristiche.
Va detto che in un ambito come quello della Radioterapia Oncologica, considerando la straordinaria evoluzione tecnologica delle apparecchiature a cui si è potuto assistere in anni recenti, associata alla richiesta di trattamenti sempre più accurati, finalizzati al miglioramento dell’indice terapeutico (rapporto fra effetto oncologico ed effetti collaterali) l’obsolescenza funzionale acquisisce una valenza di certo non inferiore a quella tecnica. Nella continua evoluzione della pratica clinica, le tecnologie hanno assunto una crescente rilevanza, divenendo parte imprescindibile della prestazione stessa. Un corretto approccio terapeutico non può dunque prescindere dalla disponibilità di un adeguato supporto tecnologico.
In ogni caso, dal recente censimento è stato possibile constatare che il 45.5% delle 430 LINAC presenti in Italia hanno una età superiore ai 10 anni, storicamente considerata come durata di vita massima. Di queste peraltro, il 29% hanno una età superiore ai 12 anni.
Questo dato negativo è omogeneo a livello nazionale e dimostra una sofferenza che non ha confini geografici tra nord, centro, sud o isole.
2.2 Adeguamento del Personale dedicato alla Radioterapia Oncologica
‘If we want to make sure all citizens have access to the high-quality radiotherapy care, we must ensure that education and training standards are harmonised – not just for radiation oncologists but for radiation therapists and medical physicists as well.’ Michelle Leech, Trinity College Dublin, Ireland
In relazione all’aggiornamento ed alla implementazione tecnologica si rende necessario un adeguamento numerico di tutte le figure professionali coinvolte, proporzionatamente ai carichi di lavoro, che devono considerare oltre alla attività del processo di cura radioterapica anche la presa in carico del paziente, che prevede partecipazione ed apporto multi specialistico, prime visite, visite di tolleranza, follow up etc. L’attività specialistica radioterapica infatti, pur considerando il “case-mix” delle prestazioni effettuate in ogni centro, diventa ogni giorno sempre più impegnativa, e le nuove tecnologie “work and time-consumig” hanno il loro indubbio vantaggio ma sono impegnative. Occorre inoltre sottolineare che per un buon livello di prestazioni, oltre alle tecnologie occorre investire in formazione ed aggiornamento del personale medico specialista e Tecnico sanitario di radiologia Medica.
Appare quindi chiaro che oltre al rinnovo delle tecnologie vetuste, all’implementazione tecnologica ed innovativa, occorre affiancare anche adeguate risorse umane (medici specialisti in radioterapia, tecnici sanitari di radiologia, infermieri professionali, personale amministrativo) indispensabili a garantire il funzionamento a tempo pieno delle risorse tecnologiche si da garantire le prestazioni necessarie nei tempi dovuti e con qualità, ma soprattutto un corretto rapporto tecnologie/personale contribuisce ad una riduzione del rischio clinico. Quest’ultimo aspetto è di considerevole importanza tenendo conto che lì dove le tecnologie ed il personale necessario non è adeguato alle esigenze, appare palese che si possa ricadere più facilmente nell’errore clinico. In sintesi l’attività svolta nelle Strutture Complesse e nelle Unità Operative di Radioterapia Oncologia è da considerarsi “labour intensive” in quanto si deve confrontare con patologie oncologiche diverse che richiedono costante aggiornamento, spesso da gestire in ambito multidisciplimare (GOM attività time-comsuming – l’Oncologo Radioterapista infatti così come l’Oncologo Medico è impegnato in tutte le attività multidisciplinari, al contrario dello specialista d’organo che è coinvolto solo per le proprie competenze), con patologie invalidanti, con comorbidità e deficit funzionali e aspetti psicologici e sociali non indifferenti oltre alla rapida evoluzione tecnologica e di conoscenza che richiede un costante aggiornamento del personale Medico e Tecnico. Per cui la normale valutazione dei “carichi di lavoro” non costituisce un valido strumento di programmazione, ma solo un parametro meramente organizzativo, da integrare opportunamente. Appare ovvio quale giusta conclusione che lì dove le tecnologie e il personale non risulti adeguato alle necessità, queste debbano essere adeguate alle risorse disponibili.
3. Il futuro della Radioterapia Oncologica in Italia
Secondo quanto contenuto nel rapporto Aiom-Airtum “I numeri del cancro in Italia” l’incidenza di tumori maligni è di 371.000 nuovi casi nel 2019. Di questi ben 230.000 hanno specifica indicazione al trattamento radiante.
Considerando un numero indicativo di 450 pazienti trattati per macchina in un anno secondo il benchmark stimato a livello europeo dallo studio EORTC-QUARTS32 e confermato dallo studio ESTRO-HERO33 in un recente aggiornamento si deduce che per potere fare fronte all’incremento del numero previsto di trattamenti radioterapici opportuni si renderebbe necessario un aumento del 20% del parco macchine volto ad arrivare ad un numero complessivo di 511 macchine per radioterapia esterna nel 2025 a partire dalle 430 attualmente esistenti. In conclusione, i dati forniti in questo rapporto evidenziano da una parte l’assoluta necessità di sostituzione e rinnovo di apparecchiature ormai obsolete, sia dal punto di vista tecnico che funzionale e dall’altra l’esigenza di un incremento del numero di apparecchiature in previsione del futuro.
In una applicazione corretta ed appropriata del rapporto costi e benefici, tali considerazioni devono pertanto essere da stimolo per sensibilizzare i responsabili delle politiche sanitarie sulla necessità di effettuare maggiori investimenti in un campo così importante nella cura del cancro quale la Radioterapia.
4. Aumentare il potenziale della radioterapia per una migliore cura del cancro
Poiché la domanda di cure oncologiche di alta qualità continua a crescere, dobbiamo assicurarci di concentrare l’assistenza su ciò che offre i maggiori benefici ai pazienti. La radioterapia è una parte fondamentale di questa soluzione. La visione della Società Europea per la Radioterapia e l’Oncologia (ESTRO) è: “La radioterapia oncologica. Una salute ottimale per tutti, insieme”. Almeno un quarto delle persone in Europa che dovrebbero ricevere la radioterapia attualmente non la ricevono. Allo stesso tempo, si prevede che la domanda di radioterapia aumenterà del 16% entro il 2025.33 È chiaro che sono necessari maggiori investimenti in radioterapia, poiché questi investimenti non solo porteranno a un maggior numero di vite salvate, ma anche a un ritorno dell’investimento nel tempo. Questa lacuna non può essere colmata solo dalla comunità di radio oncologia. Richiede che i governi, i pazienti e i loro rappresentanti, tutti gli operatori sanitari e la comunità di ricerca migliorino la comprensione della radioterapia e la sua posizione nell’ambito dell’assistenza oncologica globale. Per garantire che tutti i pazienti che ne hanno bisogno abbiano accesso a una radioterapia di alta qualità come parte delle loro cure, invitiamo tutti gli interessati a diventare ambasciatori attivi della radioterapia, per promuovere la radioterapia e colmare il divario nell’utilizzo sul territorio nazionale.
- Governo centrale e responsabili politici regionali si assicurino che la radioterapia sia posizionata in modo appropriato nei piani Nazionali di controllo del cancro e nelle politiche sul cancro. Costruire e mantenere una tecnologia e personale qualificato per garantire a tutti i pazienti che ne hanno bisogno l’accesso a una radioterapia di alta qualità. Incorporare i dati del censimento Nazionale dell’ Airo per migliorare la pianificazione future e mitigare l’impatto delle scarse risorse sui pazienti (ad esempio, lunghi tempi di attesa).
- Radioterapista Oncologo sia protagonista centrale nel processo decisionale nei Team multidisciplinari per la cura del cancro con la missione di integrare completamente la radioterapia nella pianificazione del trattamenti oncologici.
- Gruppi di pazienti, i media e le altre parti interessate aiutino a migliorare la comprensione generale dellaradioterapia per garantire che possa raggiungere il suo pieno potenziale per la cura del paziente, comunicando informazioni rilevanti sulla radioterapia, per aiutare a sfatare i miti e migliorare la comprensione di cosa aspettarsi dal trattamento.
Come società scientifica crediamo e ci auspichiamo che tutti i pazienti affetti da cancro meritino ed abbiano pari accesso alla radioterapia, chiunque essi siano e ovunque vivano.
Reference
- International Agency for Research on Cancer (IARC). Global Cancer Observatory. Cancer tomorrow. Cancer Incidence and Mortality Worldwide: IARC CancerBase. Available from: http://gco.iarc.fr/ tomorrow/ [Accessed 18/09/2018]
- Borras JM, Barton M, Grau C, et al. The impact of cancer incidence and stage on optimal utilization of radiotherapy: Methodology of a population based analysis by the ESTRO-HERO project. Radiother Oncol 2015;116(1):45-50
- Borras JM, Lievens Y, Dunscombe P, et al. The optimal utilization proportion of external beam radiotherapy in European countries: An ESTRO-HERO analysis. Radiother Oncol 2015;116(1):38-44
- Atun R, Jaffray DA, Barton MB, et al. Expanding global access to radiotherapy. Lancet Oncol 2015;16(10):1153-86
- Thompson MK, Poortmans P, Chalmers AJ, et al. Practice-changing radiation therapy trials for the treatment of cancer: where are we 150 years after the birth of Marie Curie? Br J Cancer 2018;119(4):389-407
- Lievens Y, Defourny N, Coffey M, et al. Radiotherapy staffing in the European countries: Final results from the ESTRO-HERO survey. Radiother Oncol 2014;112(2):178-86
- Garibaldi C, Jereczek-Fossa BA, Marvaso G, et al. Recent advances in radiation oncology. Ecancermedical-science 2017;11:785
- Hanna TP, Shafiq J, Delaney GP, et al. The population benefit of evidence-based radiotherapy: 5-Year local control and overall survival benefits. Radiother Oncol 2018;126(2):191-97
- Department of Health Cancer Policy Team. Radiotherapy Services in England 2012. London: Department of Health
- Early Breast Cancer Trialists’ Collaborative Group. Effect of radiotherapy after breast-conserving surgery on 10-year recurrence and 15-year breast cancer death: meta-analysis of individual patient data for 10 801 women in 17 randomised trials. Lancet 2011;378(9804):1707-16
- Lutz S, Balboni T, Jones J, et al. Palliative radiation therapy for bone metastases: Update of an ASTRO Evidence-Based Guideline. Pract Radiat Oncol 2017;7(1):4-12
- McDonald R, Ding K, Brundage M, et al. Effect of radiotherapy on painful bone metastases: A secondary analysis of the ncic clinical trials group symptom control trial sc.23. JAMA Oncol 2017;3(7):953-59
- Westhoff PG, de Graeff A, Monninkhof EM, et al. Quality of Life in Relation to Pain Response to Radiation Therapy for Painful Bone Metastases. Int J Radiat Oncol Biol Phys 2015;93(3):694-701
- Aggarwal A, Lewison G, Rodin D, et al. Radiation Therapy Research: A Global Analysis 2001-2015. Int J Radiat Oncol Biol Phys 2018;101(4):767-78
- Mazzola R, Fiorentino A, Ricchetti F, et al. 2018. An update on radiation therapy in head and neck cancers. Expert Rev Anticancer Ther 18(4): 359-64
- Wang X, Eisbruch A. IMRT for head and neck cancer: reducing xerostomia and dysphagia. J Radiat Res 2016;57(Suppl 1):i69-i75
- Owen JR, Ashton A, Bliss JM, et al. Effect of radiotherapy fraction size on tumour control in patients with early-stage breast cancer after local tumour excision: long-term results of a randomised trial. Lancet Oncol 2006;7(6):467-71
- Arcangeli S and Greco C. Hypofractionated radiotherapy for organ-confined prostate cancer: is less more? Nat Rev Urol 2016;13(7):400-8
- Dearnaley D, Syndikus I, Mossop H, et al. Conventional versus hypofractionated high-dose intensity-modulated radiotherapy for prostate cancer: 5-year outcomes of the randomised, non-inferiority, phase 3 CHHiP trial. Lancet Oncol 2016;17(8):1047-60
- Schäfer R, Strnad V, Polgár C, et al. Quality-of-life results for accelerated partial breast irradiation with interstitial brachytherapy versus whole-breast irradiation in early breast cancer after breast- conservingsurgery (GEC-ESTRO): 5-year results of a randomised, phase 3 trial. Lancet Oncol 2018;19(6):834-44
- Haviland JS, Owen JR, Dewar JA, et al. The UK Standardisation of Breast Radiotherapy (START) trials of radiotherapy hypofractionation for treatment of early breast cancer: 10-year follow-up results of two randomised controlled trials. Lancet Oncol 2013;14(11):1086-94
- Tree AC, Khoo VS, Eeles RA, et al. Stereotactic body radiotherapy for oligometastases. Lancet Oncol 2013;14(1):e28-37
- Rosenzweig K. Stereotactic Body Radiation Therapy as an Alternative to Surgery in Early-Stage Non-Small-Cell Lung Cancer. Oncology (Williston Park) 2017;31(6):492-8
- Videtic GM, Stephans K, Reddy C, et al. Intensity-modulated radiotherapy-based stereotactic body radio-therapy for medically inoperable early-stage lung cancer: excellent local control. Int J Radiat Oncol Biol Phys 2010;77(2):344-9
- Hamdy FC, Donovan JL, Lane JA, et al. 10-Year Outcomes after Monitoring, Surgery, or Radiotherapy for Localized Prostate Cancer. N Engl J Med 2016;375(15):1415-24
- Formenti SC and Demaria S. Combining Radiotherapy and Cancer Immunotherapy: A Paradigm Shift. J Natl Cancer Inst 2013;105(4):256-65
- Bristow RG, Alexander B, Baumann M, et al. Combining precision radiotherapy with molecular targeting and immunomodulatory agents: a guideline by the American Society for Radiation Oncology. Lancet Oncol 2018;19(5):e240-e51
- Sharma RA, Plummer R, Stock JK, et al. Clinical development of new drug-radiotherapy combinations. Nat Rev Clin Oncol 2016;13(10):627-42
- Peeken JC, Nusslin F and Combs SE. “Radio-oncomics”: The potential of radiomics in radiation oncology. Strahlenther Onkol 2017;193(10):767-79
- Lambin P, van Stiphout RG, Starmans MH, et al. Predicting outcomes in radiation oncology multifactorial decision support systems. Nat Rev Clin Oncol 2013;10(1):27-40
- Grau C, Defourny N, Malicki J, et al. Radiotherapy equipment and departments in the European countries: Final results from the ESTRO-HERO survey. Radiotherapy and Oncology 2014;112:155-164
- Slotman BJ 1, Cottier B, Bentzen SM et al. Overview of National Guidelines for Infrastructure and Staffing of Radiotherapy. ESTRO-QUARTS: Work Package 1. Radiotherapy and Oncology 2005;75:349-354.
- Borras JM, Lievens Y, Barton M, et al. How many new cancer patients in Europe will require radiotherapy by 2025? An ESTRO-HERO analisys. Radiotherapy and Oncology 2016;119:5-11.
Scarica questo capitolo in PDF:
12° Rapporto - Capitolo 13
Capire il potenziale della Radioterapia Oncologica per una migliore cura del cancro