10. Il valore degli infermieri nella territorializzazione dell’assistenza al malato oncologico
a cura di B. Mangiacavalli, T. Aceti, P. Del Bufalo – FNOPI
Lasciare le cure oncologiche solo all’ospedale, potrebbe rendere più complesso il percorso del paziente ed avere un impatto sulla qualità di vita, ma anche, come nel caso specifico della pandemia COVID-19, il rischio della perdita di un fattore fondamentale in questo tipo di patologie: la rapidità e la brevità dei tempi di intervento. Secondo i dati presentati recentemente proprio dalla FAVO, COVID ha portato diagnosi e biopsie dimezzate del 52%, ritardi negli interventi chirurgici per il 64%, visite pazienti/settimana diminuite del 57 per cento. L’emergenza ha dimostrato le criticità che possono derivare dalla scarsa interazione e integrazione tra ospedale e territorio e le associazioni aderenti a FAVO hanno attribuito un ruolo di primo piano in questo senso esplicitamente alla figura dell’infermiere di famiglia e di comunità in tutte le Regioni, come previsto nel Patto per la Salute 2019-2021 per le cronicità, oggi introdotta in modo disomogeneo sul territorio nazionale. Le Associazioni di pazienti e le società scientifiche chiedono inoltre, fino a quando la pandemia non sarà sconfitta, il monitoraggio a domicilio delle persone colpite da tumore per una diagnosi precoce del Covid-19. Inoltre, hanno anche chiesto il potenziamento del sostegno psicologico, anche grazie alla telemedicina, delle persone colpite da cancro con l’attivazione di percorsi flessibili che consentano di reclutare e mettere a sistema professionisti esperti in psico-oncologia e sul fronte delle tutele sociali, hanno sottolineato la necessità di ridurre assembramenti negli ospedali e negli uffici pubblici rende ancora più urgente lo snellimento delle procedure burocratiche.
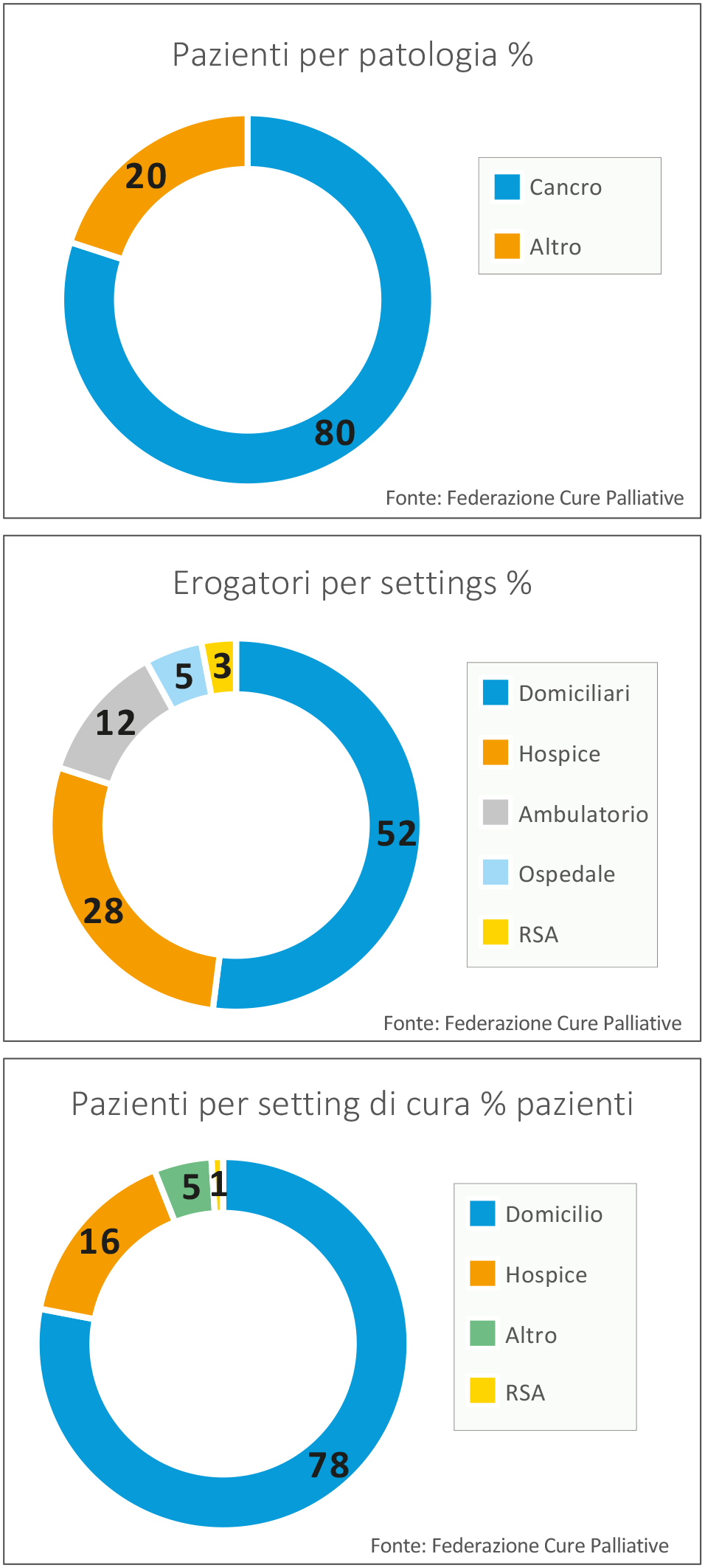
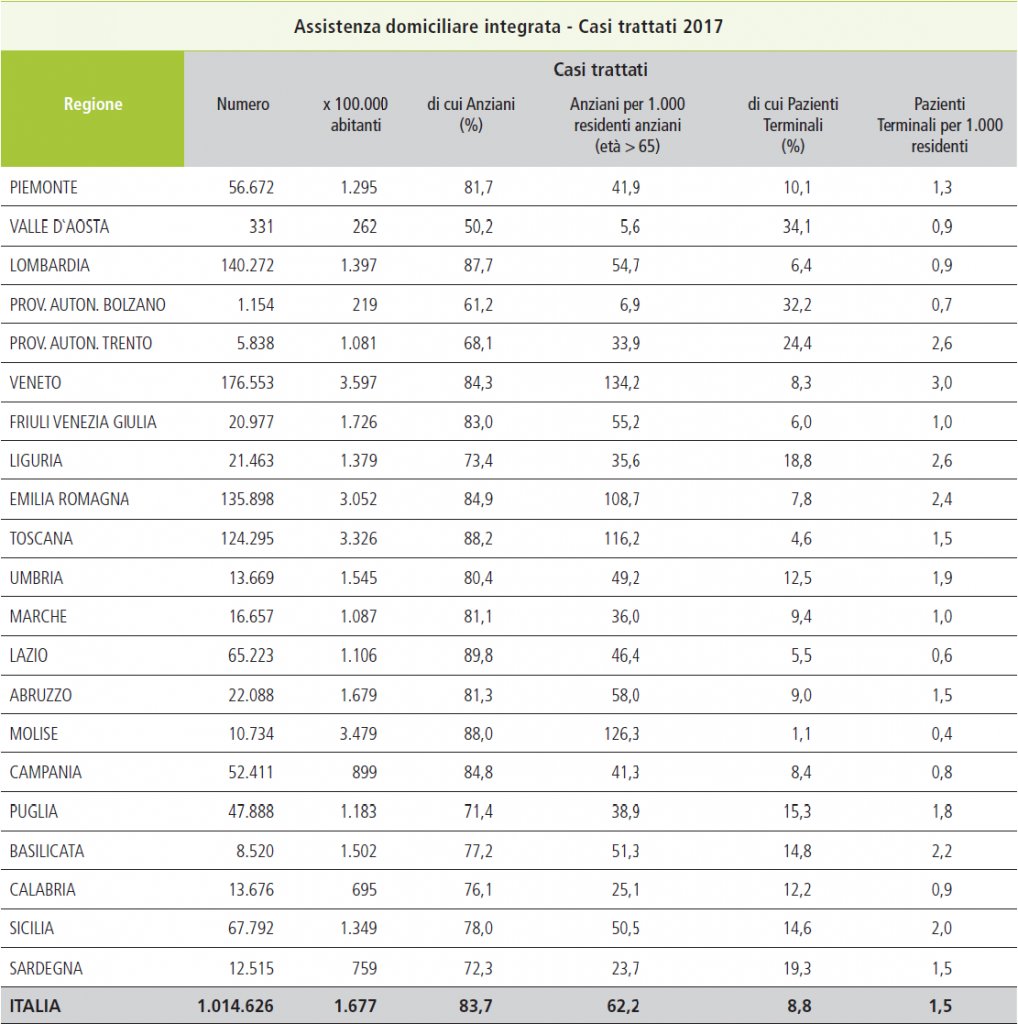
Una recente indagine (2019) della Federazione italiana Cure Palliative, sottolineando che i pazienti oncologici sono oltre l’80% di quelli che richiedono questo tipo di assistenza, analizza i pazienti per setting di cura da cui emerge che per il 78% si tratta di cure domiciliari, per il 16% in hospice, per l’1% in RSA e l’ospedale fa parte della voce “altro” in cui si assiste (ma non solo in ospedale) il 5% dei casi.
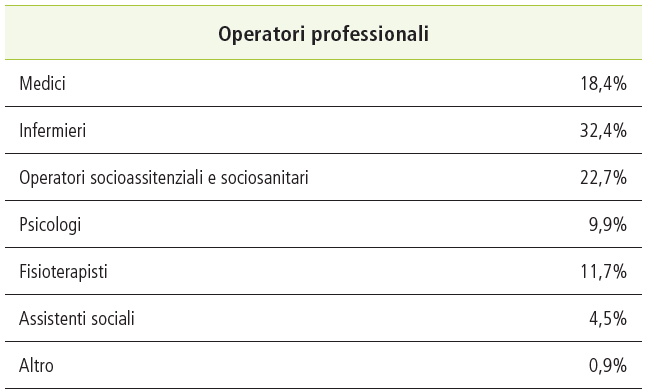
Dato ulteriormente confermato dall’analisi degli erogatori per setting di cura: domiciliari 52%; hospice 28%; ambulatorio 12%, ospedale 5%; RSA 3 per cento.
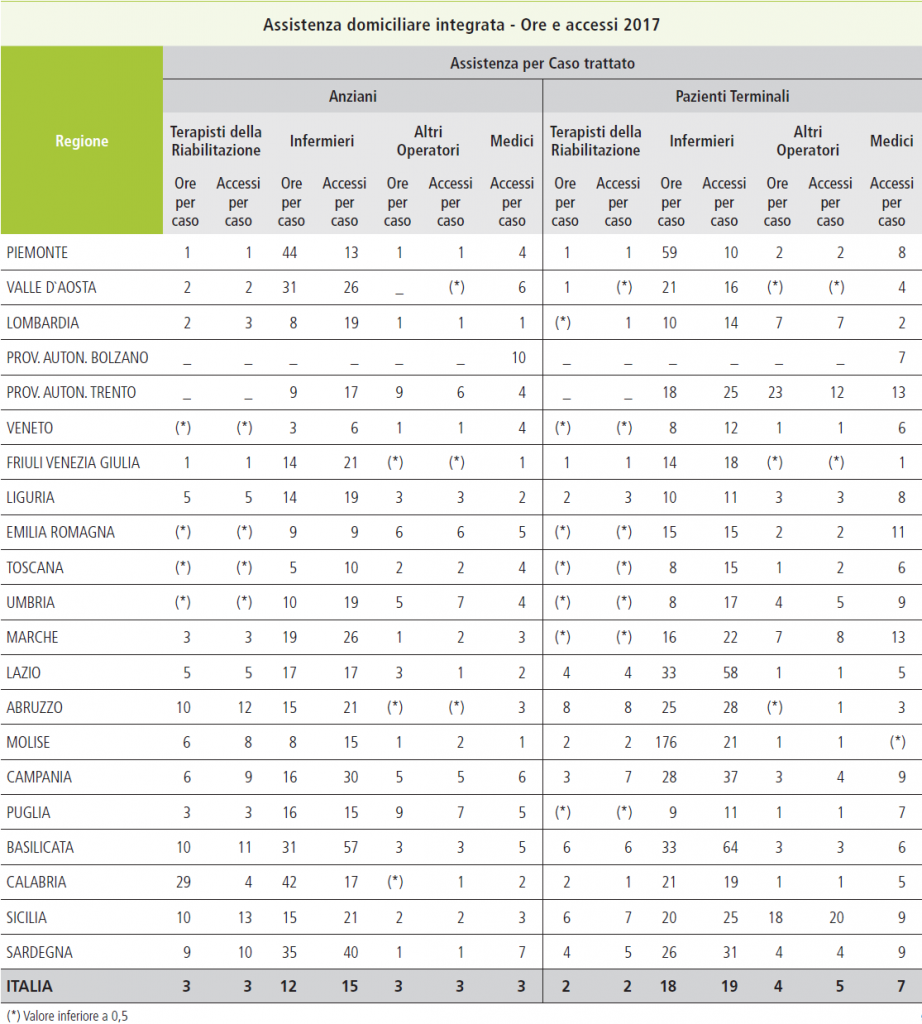
La stessa indagine poi indica i numeri degli operatori professionali che si sono occupati di questi pazienti e abbiamo che per il 32,4% sono infermieri, per il 22,7% operatori socioassistenziali e sociosanitari, per il 18,4% medici, per l’11,7% fisioterapisti, per il 10% psicologi, per il 4,5% assistenti sociali e “altro” per lo 0,3 per cento.
Fonte: elaborazione FNOPI su dati Federazione italiana Cure Palliative
In questo senso, solo la costituzione e il pieno funzionamento delle Reti Oncologiche in tutte le Regioni può garantire la migliore assistenza a 360 gradi. Le Reti assicurano anche l’accesso alle terapie innovative, a cominciare dalla medicina di precisione, che richiede con urgenza investimenti in infrastrutture cliniche, servizi adeguati e strutture dipartimentali dove è naturale la presenza dell’infermiere di famiglia e comunità che poi assiste tutti questi pazienti sul territorio, a domicilio. Deve essere accelerato il percorso riorganizzativo regionale e nazionale, in una logica di rete con centri Hub, in cui concentrare l’alta complessità, e centri Spoke, in cui effettuare il resto delle prestazioni in stretta collaborazione gli uni con gli altri e va finanziato l’ammodernamento delle attrezzature per limitare al massimo la permanenza dei pazienti in ospedale.
Un nuovo modello tarato sulle reali necessità e sui bisogni dei pazienti, che solo chi ha vissuto la malattia può conoscere a fondo.
Uno dei ruoli essenziali dell’infermiere di famiglia/comunità, figura prioritaria accanto all’infermiere specializzato in oncologia e in cure palliative, è il monitoraggio della stabilità clinica/assistenziale e valutazione di alterazioni sintomatiche delle condizioni di salute in caso di malattia, acuta o cronica, che possono indicare aggravamento o comparsa di complicanze, in integrazione con i medici di medicina generale e gli altri professionisti coinvolti.
E questo avviene soprattutto grazie a un’organizzazione distrettuale delle aziende sanitarie, fuori dell’ospedale.
Una tipologia di assistenza di cui finora non hanno potuto usufruire davvero in molti.
Secondo gli ultimi dati disponibili dal ministero della Salute e riferiti – purtroppo – al 2017, – solo il 3,5 per cento della popolazione italiana dichiara di aver utilizzato i servizi di assistenza domiciliare, contro il 4 per cento della media europea. Francia 9,3%, Paesi Bassi 6,9%. (UPB, Focus tematico n. 6, dicembre 2019)
A fronte di oltre 2,5 milioni di anziani non autosufficienti, nel 2017 sono stati assistiti al proprio domicilio 1.014.626 pazienti, di questi l’83,7% è rappresentato da assistibili di età maggiore o uguale a 65 anni e l’ 8,8% è rappresentato da pazienti terminali. (Annuario Statistico SSN, 2017)
Nel 2017 mediamente a ciascun paziente sono state dedicate circa 20 ore annue di servizio ADI (valore uguale al 2007), erogata in gran parte da personale infermieristico (14 ore per caso). (Annuario Statistico SSN, 2017)
Gli infermieri hanno una solida identità professionale che poggia su altrettanto solide conoscenze scientifiche che sono mantenute costantemente aggiornate, messe in discussione, rivisitate e aggiornate e che ci aiutano a entrare in relazione con la persona assistita perché l’unico loro strumento che rinforza e rinsalda la loro identità non ha a che fare con la tecnologia o con il management, ma è la relazione con l’assistito che è, e deve essere sempre, dal punto di vista della competenza, all’altezza della situazione assistenziale che si presenta. In un ideale zaino della professione che ogni infermiere porta sulle spalle si inserisce tutto il loro patrimonio: la formazione di base, la formazione specialistica, la formazione complementare, la formazione permanente, l’esperienza professionale criticamente rivista e aggiornata, le attitudini, le aspirazioni, il vissuto, l’essere persona ed essere infermiere.
Nell’approccio alla persona assistita, l’infermiere deve essere in grado di sostenere ogni azione e ogni nostra scelta con dati scientifici, con la disciplina degli infermieri, con discernimento cognitivo, con metodi e strumenti propri, che siano scale di valutazione, processi diagnostici, clinici-assistenziali, analisi dei rischi, valutazione dei bisogni nella loro complessità. Bisogna comprendere se quell’attività attiene alla disciplina infermieristica o se è un’attività che il professionista ritiene possa attribuire a qualcun altro.
Fonte: Annuario Statistico del Servizio Sanitario Nazionale 2017 – Ministero della Salute
Fonte: Annuario Statistico del Servizio Sanitario Nazionale 2017 – Ministero della Salute
Per quanto riguarda le reti di assistenza domiciliare, in questo caso oncologiche, se la responsabilità clinica è necessariamente affidata a un medico scelto dalla direzione sanitaria dell’azienda di riferimento, tutti gli aspetti gestionali-organizzativi degli interventi della Rete possono essere affidati anche una figura che faccia parte delle professioni sanitarie, purché abbia competenze e formazione adeguata e sia anche in grado di volgere una funzione di coordinamento con tutti i livelli di responsabilità aziendale, rendendo la posizione contendibile in base alle capacità del singole, alle scelte aziendali e alle necessità del territorio.
La responsabilità assistenziale, invece, come dimostrano anche i dati fin qui riportati, dovrebbe essere sempre affidata a un infermiere, ancora una volta in base alle sue competenze e alla sua formazione e anche al suo livello contrattuale poiché si tratta di incarichi di coordinamento e dirigenza.
Questa figura sarà in grado di attivare la figura medica prevista dai modelli organizzativi regionali ed è sempre in contatto e presente a domicilio del paziente, che non va e non può essere mai lasciato solo, come anche prescrive il nostro Codice deontologico.
Il management infermieristico in questo senso non è nuovo per le aziende sanitarie che già lo utilizzano da anni e a vari livelli e per varie funzioni.
A livello distrettuale – e quindi sul territorio – è fortemente presente: il Rapporto Oasi del Cergas Bocconi del 2017 afferma infatti che l’85% delle aziende nel privato e l’84% nel pubblico investe in ruoli dirigenziali per gli infermieri; l’88% delle aziende individua competenze specialistiche distintive per gli infermieri (100% delle private e 85% delle pubbliche); il 57% delle aziende ha selezionato infermieri in aree di responsabilità organizzativo gestionale “contendibili” con altre professioni (54% delle aziende private e 57% di quelle pubbliche) con compiti che vanno dalla gestione della qualità al risk management, fino alla conduzione di team multiprofessionali e, nel pubblico, anche incarichi di direzione di unità operative come i consultori e i distretti o anche la direzione socio-sanitaria aziendale.
Il tutto, appunto, secondo un modello di multidisciplinarietà e multi-professionalità che deve contraddistinguere le reti oncologiche: medici di medicina generale, infermieri specializzati, rete delle cure palliative, psico-oncologi e operatori sociosanitari assumono una valenza centrale, da sorreggere con un arricchimento del bagaglio di conoscenze e competenze a loro disposizione.
Questo può, anzi deve avvenire anche con l’attivazione di processi collaborativi per il mantenimento dell’autonomia e per evitare frammentazione delle cure e l’adozione di strumenti per monitoraggio a distanza e tele-assistenza e tele nursing per favorire la cura a domicilio in sinergia con gli altri professionisti e le organizzazioni territoriali. Anche ovviamente con interventi diretti sulla base delle competenze clinico assistenziali specifiche e dell’expertise maturato e con l’attivazione di consulenze infermieristiche su specifiche problematiche assistenziali.
L’infermiere è in grado svolgere una lettura e analisi del contesto familiare inclusa la valutazione dei determinanti di salute, una rilevazione dei rischi comportamentali, ambientali e domestici e individuazione delle soluzioni migliorative. E può identificare precocemente grazie alla sua presenza attiva le condizioni di rischio e di fragilità delle persone, proponendo gli interventi di promozione di stili di vita e comportamenti salutari di individuo e famiglia anche in relazione alle patologie già in atto, con il coinvolgimento attivo di individui e famiglie nelle decisioni relative a salute e benessere personale che nel caso del paziente oncologico rappresentano un essenziale punto di forza anche per garantire la continuità assistenziale attraverso l’integrazione dei servizi fra ospedale e territorio in sinergia con le organizzazioni, i medici e gli altri professionisti, in collaborazione con il medico di medicina generale, con le Unità di Valutazione Multidimensionali dei Distretti, con i professionisti dei servizi socioassistenziali, con le associazioni di volontariato e così via.
Per ottenere risultati in questo senso vanno abbandonate le politiche di contenimento di spesa che hanno ridotto gli organici e che ora si trovano davanti a un paese più vecchio e più solo e senza le forze necessarie ad affrontare il cambiamento. Bisogna innovare i modelli assistenziali e ospedale e territorio devono essere legati e si deve poter portare fuori dei luoghi di ricovero tutto ciò che si può, soprattutto per la compliance del paziente oncologico. In questo senso ancora vanno modificati i setting assistenziali e rafforzata e realizzata la continuità dell’assistenza, grazie al nuovo modello di reti territoriali e a microéquipe multiprofessionali sul territorio, con un rilancio del ruolo e delle attività del Distretto sanitario e dell’infermieristica di famiglia e comunità e delle specializzazioni infermieristiche.
La carenza infermieristica lede prima di tutto i servizi di assistenza domiciliare e fino al decreto rilancio e alle misure contingenti la pandemia COVID-19 che hanno introdotto e previsto un certo recupero negli organici di questa professione, lo spaccato della situazione è stato ben descritto in una recentissima ricerca Censis (febbraio 2020) in cui si afferma che il Servizio sanitario va potenziato e per farlo è indispensabile reclutare più personale, dagli infermieri ai medici specialisti, ad altri professionisti di cui è evidente la carenza.
Alcuni esercizi previsionali aiutano a uscire dalle affermazioni di principio consentendo di delineare una più precisa agenda delle cose da fare.
Il primo propone una soluzione subito praticabile per il Servizio sanitario, che gli consente di avviarsi nel sentiero prima indicato a partire da uno scenario previsionale costruito sui dati delle regioni italiane.
Infatti, considerati come riferimento le presenze di infermieri espressi dagli indicatori dell’Emilia-Romagna, si stima in 450 mila il fabbisogno totale di infermieri (attivi, cioè in servizio: oggi gli iscritti agli ordini sono 450mila a fronte di circa 392mila infermieri in attività) di cui si avrebbe bisogno: che vuol dire un reclutamento aggiuntivo di circa 57.000 infermieri.
Si avrebbero cosi per ogni infermiere 134 abitanti, migliore rispetto agli attuali 154.
Un secondo esercizio previsionale costruito a partire dalla sanità del Regno Unito, stima in circa 750 mila il numero totale di infermieri di cui ci sarebbe bisogno. Ciò significa un reclutamento aggiuntivo di 357 mila infermieri, portando il rapporto infermiere/medico dall’attuale valore di 1,5 al valore di riferimento del Regno Unito di 2,8 infermieri per medico.
In tal modo per ogni infermiere nella sanità italiana si avrebbero 81 abitanti, con un taglio netto rispetto agli attuali 134 abitanti per ogni infermiere.
È uno scenario ottimale, che potrebbe essere inteso come obiettivo di medio-lungo periodo per il Servizio sanitario, punto di arrivo di un sentiero di potenziamento del personale da avviare subito, visti gli insegnamenti dell’attuale emergenza.
Si deve ragionare in una logica di prossimità e di welfare generativo tenendo presente che come professionisti della salute siamo complementari e non sostituibili l’uno con l’altro.
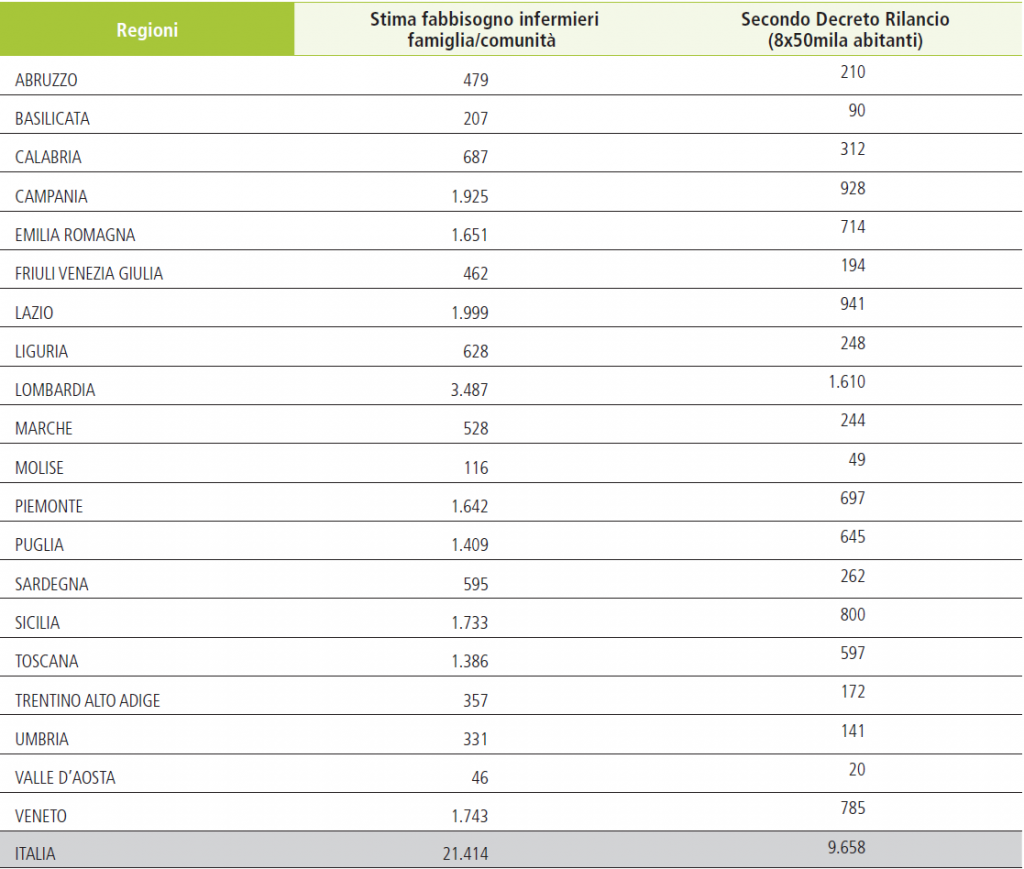
E sul versante dell’Infermiere di famiglia/comunità che può risultare la soluzione all’assistenza sul territorio, la FNOPI ha stimato un fabbisogno di oltre 21mila unità di cui il decreto Rilancio, appunto, ne prevede le prime 9.600.
Stima Centro studi Federazione nazionale ordini professioni infermieristiche
C’è poi necessità di introdurre un altro capitolo essenziale per la rete oncologica: quello delle tecnologie informatiche e dell’Intelligenza artificiale, parti integranti del processo di innovazione e di semplificazione del percorso del paziente oncologico, che richiedono formazione e aggiornamento nell’ospedale come nel territorio.
Tutto quanto detto finora, infatti, si inquadra nella cornice generale che si sta delineando per l’Italia di sburocratizzazione e digitalizzazione, con tele monitoraggi, teleconsulti, teleassistenza ecc.
Nel documento dei Recenti Stati Generali alla voce digitalizzazione, sono presenti una serie di interventi per superare il digital devide, e dotare l’Italia di una connessione più efficiente e veloce: si va dalla rete nazionale unica in fibra ottica, allo sviluppo delle reti 5G; ma si prevedono anche investimenti sull’intelligenza artificiale e robotica; promozione dei pagamenti digitali; internet ultraveloce.
Indispensabile è potenziare la telemedicina e l’HTA a supporto delle famiglie e dei professionisti puntando a documenti clinici assistenziali condivisi su piattaforme comune. La frammentazione dei flussi informativi è anch’esso un ostacolo da superare.
E in prospettiva l’esercizio autonomo della professione infermieristica dovrà operare interventi di sviluppo e interrogarsi su diversi ambiti, tra cui, appunto, tecnologia e digitalizzazione, con un impegno costante ad affinare in maniera appropriata le proprie competenze e orientare le capacità professionali all’utilizzo dei sistemi e strumenti di informatizzazione che ottimizzano la personalizzazione degli interventi assistenziali e fortificano il rapporto di fiducia con i committenti.
Per essere effettivamente disponibile ai malati di cancro, la medicina (e l’assistenza) di precisione richiede con urgenza investimenti in infrastrutture cliniche, servizi adeguati e strutture dipartimentali necessarie per integrare le competenze assistenziali oncologiche, ematologiche, radioterapiche, delle anatomie patologiche e delle farmacie ospedaliere con quelle dei biologi molecolari e bio-informatici e con il supporto dell’intelligenza artificiale.
La diffusione ed evoluzione della digitalizzazione nella società così come nell’assistenza sanitaria si concretizza anche nella pratica quotidiana degli infermieri. In particolare, nel panorama sempre più diversificato delle tecnologie presenti in questo settore, una presenza significativa è quella dei dispositivi digitali e dei sistemi informatici collegati, che supportano l’informazione e comunicazione riguardanti i pazienti. Questi strumenti si inseriscono nei diversi ambiti della prassi infermieristica. Possono essere utilizzati per reperire o inserire dati nei dossier relativi a pazienti, per comunicare con colleghe, colleghi o l’utenza, per raccogliere immagini, oppure per l’utilizzo di applicazioni che facilitano la cura o la ricerca di conoscenze specifiche. Più in generale sono funzionali all’organizzazione dell’assistenza, al monitoraggio e analisi delle situazioni e per la registrazione strutturata delle prestazioni sanitarie.
Lo studio dell’influenza di queste tecnologie sulla pratica infermieristica è di particolare interesse e importanza, considerando che gli infermieri rappresentano il più grande gruppo di operatori sanitari e hanno la necessità sempre maggiore di promuovere l’aggiornamento dei contenuti e dei metodi di formazione (di base e continua) in campo infermieristico, in considerazione delle trasformazioni del mondo delle cure, generate dall’innovazione digitale.
La strutturazione di ogni servizio deve essere commisurata al valore personale di una prestazione, cioè dare gli esiti migliori sia sulla base delle condizioni cliniche che in termini di rispetto dei valori della persona e il Codice deontologico degli infermieri riconosce l’infermiere come professionista e come persona; riconosce il cittadino come curato e come persona; riconosce la società nella quale viviamo e quella in cui vorremo vivere; riconosce la normativa attuale e ne prefigura la sua evoluzione.
Se l’infermiere perde il privilegio di relazionarsi con la persona assistita, con gli altri colleghi, con le altre professioni, con gli enti di governo, ha finito di esistere: il valore fondamentale della professione è la relazione con l’altro.
La base è l’articolo 4 del Codice dove è detto chiaro che “Il tempo di relazione è tempo di cura”.
Non può esserci cura senza apprendimento e, nella reciprocità della relazione (proporzione): l’aiuto viene immediatamente ripagato con il rispetto, la gratitudine, la crescita professionale e personale. Solo così non si verrà mai a crearsi un vuoto. L’infermiere si fa garante che la persona assistita non sia mai lasciata in abbandono e il tempo che verrà impiegato nella relazione di cura sarà la costante che guiderà il professionista infermiere.
Non vi è una centralità della persona se non la si considera come insieme di tutte le sue relazioni perciò essa si riferisce a tutte le persone che come tali sono coinvolte nel processo assistenziale: la persona assistita, l’infermiere, le persone significative, le persone di formazione, di ricerca e organizzazione, gli stakeholders, i caregiver, i tutori e tutti gli specialisti.
La cura implica una sequenza ordinata di operazioni essenziali al suo fine: la comprensione del limite della soggettività, la generazione di una distanza, l’acquisizione di tempi relazionali e la scelta di metodi professionali che definiscono una misura e arricchiscono la tensione al bene. Cura come particolarità dell’individuo e pluralità allo stesso tempo.
L’infermiere deve continuamente apprendere per poter interagire con individui ed equipe e intersecare i bisogni dei pazienti: in questo modo migliora gli esiti di salute e si focalizza sulle priorità del SSN, espandendo e potenziando le potenzialità dei professionisti.
L’accrescimento costante di conoscenze e competenze necessarie a fronteggiare la rapidità con cui si adatta il rapporto domanda/offerta, garantendo un livello qualitativamente adeguato delle prestazioni sanitarie, in considerazione dei risultati prodotti dalla ricerca, della rapida introduzione di nuove tecnologie e delle aspettative del patient engagement.
Questo aspetto, di crescente attenzione e importante impatto sugli esiti, condiziona il fabbisogno formativo e richiede una costante manutenzione culturale dei programmi formativi dei percorsi di base, post base e permanenti, affinché si perseguano obiettivi misurabili e realistici, aggiornati e che producano un sensibile riverbero sulle performance.
C’è poi il grande capitolo delle cure palliative e in questo il Codice deontologico degli infermieri preveda che i professionisti si attivino per prevenire e contrastare il dolore e alleviare la sofferenza e facciano in modo che l’assistito riceva tutti i trattamenti necessari, una regola per chi ogni giorno si coordina per aiutare i malati.
In questo senso e per dare supporto agli assistiti la Federazione degli infermieri ha realizzato la Consulta delle associazioni dei pazienti, perché possa favorire il confronto e la crescita culturale sulle tematiche di interesse per la professione infermieristica sviluppando la collaborazione e il coordinamento fra le varie realtà di rappresentanza degli assistiti. La Consulta è, quindi, un luogo di confronto e di comunicazione tra la Federazione e le associazioni dei pazienti, in cui sono discussi temi di rilevanza per la professione infermieristica e per i cittadini. Non c’è momento più forte nell’assistenza ai malati di quello delle cure oncologiche, spesso palliative, in cui gli infermieri mettono in campo oltre le loro competenze cliniche la capacità di caring, di prendersi cura e non solo del paziente, ma di tutta la sua famiglia che con lui vive questi momenti drammatici, di prendersi cura della persona nella sua globalità (anche sociale) e autonomia. L’attenzione si focalizza sull’individuo piuttosto che sulla malattia, per privilegiare la qualità della vita.
Per questo è essenziale e propedeutico alla professione stessa, che gli infermieri imparino a riconoscere oltre a quelli clinici, anche i bisogni assistenziali ed emotivi dei pazienti e delle loro famiglie, sappiano affrontare il dolore e sappiano gestire il prima, il durante, ma anche il “dopo”, rispetto a problematiche diverse da quelle dell’assistenza in acuzie e in post-acuzie. E per questo è indispensabile, dati anche i risultati sull’informazione che il paziente ha dei suoi diritti e delle sue possibilità di cura, che gli infermieri siano coinvolti in prima persona oltre che nell’assistenza anche nell’informazione e nell’educazione ai malati che soffrono.
Gli infermieri sanno ascoltare i pazienti, li sanno capire e li aiutano oltre che dal punto di vista clinico anche da quello psicologico che in momenti di grave criticità rappresenta una componete essenziale dell’assistenza. Gli infermieri vogliono essere coinvolti in prima persona nell’assistenza a tutto campo dei malati di tumore come espressione del necessario, anzi direi ormai indispensabile, insostituibile e ineludibile lavoro in team, priorità per ogni professionista dedicato ad affrontare accanto ai pazienti il loro dolore, con l’unico obiettivo da raggiungere ben identificato nel benessere del malato che va anche al di là del momento dell’acuzie e dell’emergenza.
La cultura del sollievo è non solo una necessità, ma un dovere morale e fare sì che essa si propaghi e venga compresa è un compito non solo meritorio dal punto di vista umano, ma professionalmente caratterizzante per chi, come gli infermieri, ha deciso di dedicare la sua vita al prendersi cura.
Si tratta di essere in prima linea nell’assistenza ai pazienti più fragili, quelli che di più richiedono aiuto, che sopportano la maggiore sofferenza, focalizzando di più l’attenzione sull’individuo piuttosto che sulla malattia, per privilegiare la sua qualità della vita. Avendo come presupposto che la sofferenza non è inevitabile, dobbiamo fare sempre di tutto per comprendere come questa possa essere maggiormente tollerabile in termini di qualità di vita anche quando e se non è più completamente risolvibile.
Per riassumere, l’infermiere – e in particolare quello di famiglia e di comunità che opera sul territorio e a domicilio dell’assistito – rispetto al paziente oncologico ha un’esigenza di una presa in carico sempre più personalizzata, flessibile e prolungata nel tempo.
Questa è ormai una caratteristica strutturale di un quadro sanitario in cui le patologie croniche – a cui sono oggi assimilabili tutti i tumori – hanno un’incidenza crescente. L’emergenza COVID-19 non ha dunque fatto altro che accelerare una trasformazione resa comunque inevitabile dall’attuale quadro epidemiologico.
I principi chiave del suo intervento sono: l’umanizzazione, la flessibilità cioè del percorso e l’inserimento di figure professionali specificamente dedicate a ogni stadio della malattia oncologica non solo come supporto alla persona, ma anche ai suoi familiari; la specializzazione, con la distribuzione delle prestazioni nelle reti e micro-reti territoriali che garantisce la migliore allocazione delle risorse nel quadro di un percorso univoco; l’innovazione organizzativa per efficientare tutti i percorsi di cura, sperimentando l’attuazione di un nuovo asset organizzativo, dentro e fuori gli ospedali. Così si migliora la qualità di vita e dei percorsi dei pazienti.
Scarica questo capitolo in PDF:
12° Rapporto - Capitolo 10
Il valore degli infermieri nella territorializzazione dell’assistenza al malato oncologico