22. Esplorare l’engagement: l’esperienza di pazienti e caregiver per potenziare la qualità di cura in oncologia – Primi risultati di una survey
a cura di C. Bosio, E. Guida, L. Palamenghi, G. Graffigna – EngageMinds Hub, Consumer, Food & Health Engagment Research Center – Università Cattolica del Sacro Cuore; D. Pero, A. D’Acunti – Aimac; L. Del Campo – F.A.V.O.
Premessa
Il rapporto di collaborazione tra F.A.V.O. ed EngageMinds HUB – Consumer, Food & Health Engagement Research Center dell’Università Cattolica del Sacro Cuore ha come finalità di promuovere la qualità di vita del paziente oncologico attraverso una più approfondita comprensione della sua esperienza di malattia e degli elementi che ne favoriscono il coinvolgimento attivo (engagement) nel percorso di cura.
In questa prospettiva, nel 2019 EngageMinds HUB ha contribuito alla stesura del rapporto dell’osservatorio Annuale di F.A.V.O. e ha fornito, con un capitolo dedicato (Valutare l’esperienza di coinvolgimento attivo del malato oncologico per una reale medicina basata sul valore), un inquadramento teorico e metodologico sulla prospettiva dell’engagement del paziente oncologico.
Nel presente capitolo verranno quindi ripresi alcuni elementi chiave di tale inquadramento, da cui è derivata una ricerca sul campo – promossa da F.A.V.O. e dal Centro di Ricerca EngageMinds HUB con la collaborazione di Aimac – mirata a descrivere la situazione attuale dell’esperienza di malattia dei pazienti oncologici e dei loro caregiver. Verranno inoltre descritti i primi risultati raggiunti.
Comprendere l’esperienza di malattia del paziente oncologico e del caregiver attraverso l’engagement: il quadro di riferimento
Grazie ai progressi della medicina, la malattia oncologica ha assunto ormai una prospettiva di lungo decorso. Di fatto la patologia e la terapia oncologica stanno assumendo sempre di più le caratteristiche della cronicità. All’interno di una storia di malattia sempre più lunga e complessa appare fondamentale tenere presenti gli esiti non solo quantitativi (legati all’efficacia delle cure) ma anche qualitativi, legati all’esperienza di malattia e alla qualità di vita. Questo, in riferimento non solo al paziente ma anche al caregiver: una figura che sempre più viene riconosciuta come fondamentale per il buon esito (qualitativo e quantitativo) delle cure, ma i cui bisogni di supporto sul piano emotivo e pragmatico vengono spesso sottovalutati e trascurati.
L’assunzione di un simile punto di vista comporta innanzitutto un ampliamento di prospettiva in grado di dare voce alla soggettività del paziente e del caregiver rendendoli partner sempre più attivi del percorso di salute. Dar voce – in modo sistematico e scientificamente affidabile – alle priorità, desideri ed esperienze di cura di pazienti e caregiver, consente di integrare in maniera coerente e continuativa le loro aspettative nella pianificazione e nella realizzazione dei servizi di cura1. Cogliere in modo efficace la loro soggettività e tradurla in azioni strategiche e operative nella pratica clinica quotidiana si configura dunque come una via concreta per realizzare una medicina partecipativa in grado di coniugare obiettivi di cura quantitativi e qualitativi.
In tale ottica, l’approccio “Health Engagement” consente di rispondere a questa esigenza sul piano teorico-scientifico e clinico-pratico, rendendo pazienti e caregiver protagonisti nella costruzione del percorso di cura.
Dare voce all’esperienza di cura del paziente e del suo caregiver: il valore di una valutazione sistematica
Rendere paziente e caregiver protagonisti nella costruzione di percorsi di cura e salute richiede la messa a punto di strumenti che permettano l’emergere dei loro bisogni ed esperienze in maniera affidabile, valida e sistematica. La ricerca, negli ultimi anni, ha più volte sottolineato l’importanza di indagare in maniera scientificamente fondata la prospettiva del paziente e del caregiver per definire il valore degli interventi in sanità[2]. Affinché si inizi, però, un vero e proprio percorso di miglioramento che porti, nel tempo, ad un cambiamento (in una prospettiva patient-centered) all’interno dei servizi di ambito oncologico, è necessario che la raccolta e l’indagine delle esperienze dei pazienti e dei caregiver avvenga secondo una logica di monitoraggio continuativo, dinamico e sistematico[3].
La recente letteratura scientifica ha anche indicato, con riferimento alla valutazione di un intervento terapeutico-assistenziale, l’importanza di affiancare alla valutazione degli esiti clinici (quantitativi), quali ad esempio la mortalità, altri indicatori di valutazione del percorso relativi al punto di vista del paziente: i PROMs (Patient Referred Outcome Measures) e i PREMs (Patient Reported Experience Measures). Entrambi riportano direttamente la voce del paziente senza mediazione delle sue risposte da parte di un operatore. I PROMs indagano come viene percepito dal paziente stesso il proprio stato funzionale, associato all’esito di un trattamento sanitario a cui è stato sottoposto (p.e., le misure di qualità di vita). I PREMs, invece, si concentrano su aspetti di natura psicosociale legati alla esperienza di cura dei pazienti durante il percorso sanitario da loro intrapreso[4] treatment and care impact the entirety of a patient’s life. The purpose of this review was to collect and review different kinds of available PRM instruments validated for chronic patients, to produce an inventory of explored concepts in these questionnaires and to identify and classify all dimensions assessing chronic patients experience. Methods: A systematic review of PRM instruments validated for chronic patients was conducted from three databases (Medline, the Cochrane library, and Psycinfo, [5] which at the moment only includes patient reported experience measures (PREMs. Sono proprio i PREMs ad avere assunto una importanza sempre maggiore nello scenario oncologico odierno, in quanto forniscono una metodologia sistematica e affidabile per cogliere la prospettiva esperienziale e soggettiva del paziente nel suo percorso sanitario. Per quanto l’utilità dei PREMs nell’orientare gli interventi sanitari in oncologia sia stata affermata in varie circostanze [6,7], sono ancora relativamente rare e frammentarie le occasioni di utilizzo di tali strumenti [8,2,9]. È per altro importante che l’impiego dei PREMs, finora focalizzato prevalentemente sui pazienti, sia anche esteso alla figura del caregiver [10,11], il cui ruolo e il cui contributo nella gestione della malattia oncologica sono stati più volte sottolineati dalla letteratura12, senza però avere rilevanti conseguenze sul piano applicativo nella pratica clinica.
Patient and Caregiver Health Engagement Model: una prospettiva teorica
L’esperienza soggettiva che paziente e caregiver fanno della malattia appare una realtà complessa e multidi-mensionale che, per essere compresa a fondo, necessita di adeguate chiavi di lettura in grado di rispecchiare sia la componente psicologica (emotiva, cognitiva e comportamentale) dei singoli, sia le caratteristiche dinamiche dello scambio relazionale tra soggetti e sistema sanitario volto a promuovere un coinvolgimento co-creativo nella costruzione dei percorsi di salute [13].
L’approccio “Health Engagement” – sviluppato in questi anni sul piano teorico e metodologico da Graffigna e collaboratori- risponde a questa esigenza, articolando una proposta in riferimento sia al paziente (Patient Health Engagement Model®) sia al caregiver (Caregiver Health Engagement Model) [14]but also as a requirement in the everyday practices of health care organizations. In general terms, the growing body of literature devoted to patient engagement is mainly inspired by the sociological and public health perspectives, which have generated various theories and models trying to explain how people become active agents in their health and care management. However, theories focusing on the psychosocial dimensions intervening in the patient engagement experience are still limited. This paper proposes a psychosocial perspective on patient engagement and discusses the Patient Health Engagement model, which is an evidence-based psychological theory built on extensive qualitative narrative research and literature analysis aimed at explaining patient engagement and its development in the patients’ perspective. The model has been applied to orient patient and professional educational interventions and has contributed to the generation of the first scientific measure of the psychological experience of patients’ engagement in their own care (Patient Health Engagement scale.
PHE Model® e PHE Scale®
Nello specifico del paziente, il PHE Model® descrive la sua «predisposizione psicologica» a giocare un ruolo attivo nella gestione del percorso di salute e dettaglia al riguardo quattro posizioni (Blackout; Allerta; Consapevolezza; Progetto Eudaimonico) che vanno da un minimo a un massimo livello di coinvolgimento nel percorso di cura ed elaborazione psicologica della malattia. Tali posizioni definiscono un percorso dinamico di evoluzione verso l’engagement utilizzabile dal sistema sanitario per promuovere il pieno coinvolgimento del paziente nella gestione del percorso di salute. Il modello, di fatto, rappresenta un’opportunità sia per il paziente sia per il sistema sanitario di aumentare l’efficacia di iniziative volte a promuovere la cura e la qualità di vita. A partire dal PHE Model®, è stata sviluppata la PHE-Scale® [15], un PREMs che ha ottenuto riconoscimenti crescenti a livello nazionale e internazionale e varie validazioni in altre lingue [15]. Lo strumento si configura come un questionario di 5 item di agile auto-somministrazione e consente di misurare specificamente l’esperienza psicologica connessa al livello di coinvolgimento del paziente in un particolare momento del suo percorso sanitario.
CHE Model e CHE Scale
Un approccio analogo a quello del paziente è stato sviluppato anche in riferimento al caregiver. Il CHE Model [16] CHE-s configura un percorso di coinvolgimento progressivo del caregiver sulla base della sua elaborazione psicologica del ruolo. Anche per questa figura sono identificati 4 livelli progressivi di engagement (Negazione/ Fuga, Iperattivazione, Abnegazione/ Affogamento, Bilanciamento/ Equilibrio). A partire dal modello, è stato sviluppato un PREMs: la CHE-Scale [16] CHE-s; un questionario di facile e veloce autosomministrazione per valutare l’esperienza partecipativa del caregiver nella gestione del percorso terapeutico.
Entrambi gli strumenti sono stati inseriti nel 2019 nell’ambito di una ricerca i cui risultati sono oggetto di questo capitolo.
Monitorare l’esperienza di malattia e l’engagement del paziente e del caregiver in oncologia: nota metodologica
Di seguito verranno esposti i dati di rilevazione della ricerca promossa da F.A.V.O. e dal Centro di Ricerca EngageMinds HUB con la collaborazione di Aimac. Per la rilevazione dei dati infatti ci si è avvalsi del servizio di help line di Aimac, servizio che rappresenta un importante punto di riferimento per malati e caregiver, in grado di assicurare una “terapia informativa” in tutto l’iter della malattia.
Nello specifico, agli utenti che si rivolgevano telefonicamente all’help line e che si rendevano disponibili è stata somministrata una scala per valutarne i livelli di engagement. Ai pazienti è stata proposta la Patient Health Engagement Scale (PHE-S®) e ai caregivers la Caregiving Health Engagement Scale (CHE-S). Come già ricordato, la PHE-S® permette di profilare quattro posizioni (blackout, allerta, consapevolezza, progetto eudaimonico) che rispecchiano l’atteggiamento del paziente verso la propria malattia in termini di adattamento, attivazione organizzata e coinvolgimento nel percorso di cura. La CHE-S restituisce quattro possibili livelli di engagement del caregiver (negazione e fuga, iperattivazione, abnegazione e affogamento, bilanciamento ed equilibrio) che descrivono l’attitudine psicologica dello stesso a ricoprire un ruolo attivo, competente e motivato all’interno del processo di cura del proprio caro. Inoltre, durante l’intervista telefonica sono state indagate le caratteristiche sociodemografiche di entrambi i campioni e approfondite le caratteristiche cliniche dei pazienti.
Di seguito, sono presentati i risultati emersi dall’analisi dei dati raccolti durante le interviste telefoniche effettuate ai pazienti e caregivers che si sono resi disponibili. L’obiettivo delle analisi svolte era quello di comprendere le caratteristiche dell’esperienza dei pazienti oncologici e dei loro caregivers, in modo tale da orientare le pratiche cliniche in ambito oncologico in un’ottica di sempre maggiore patient-centeredness.
Risultati
Pazienti
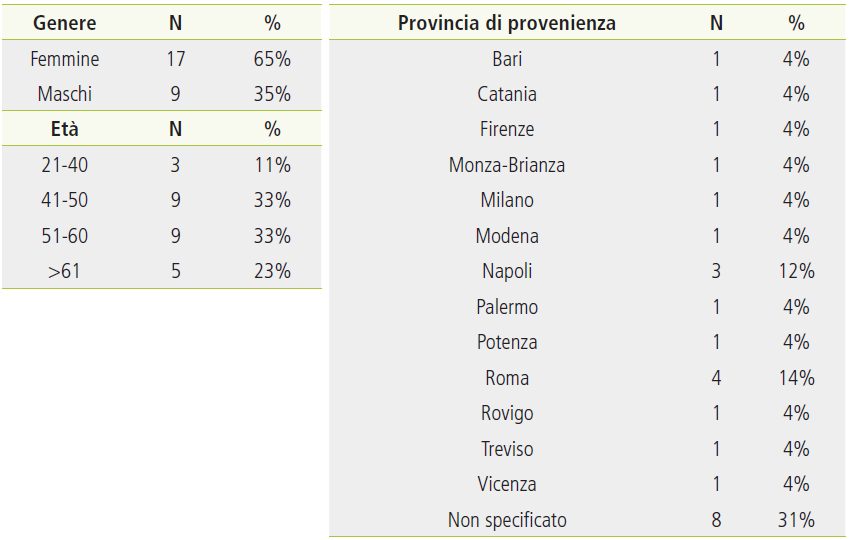
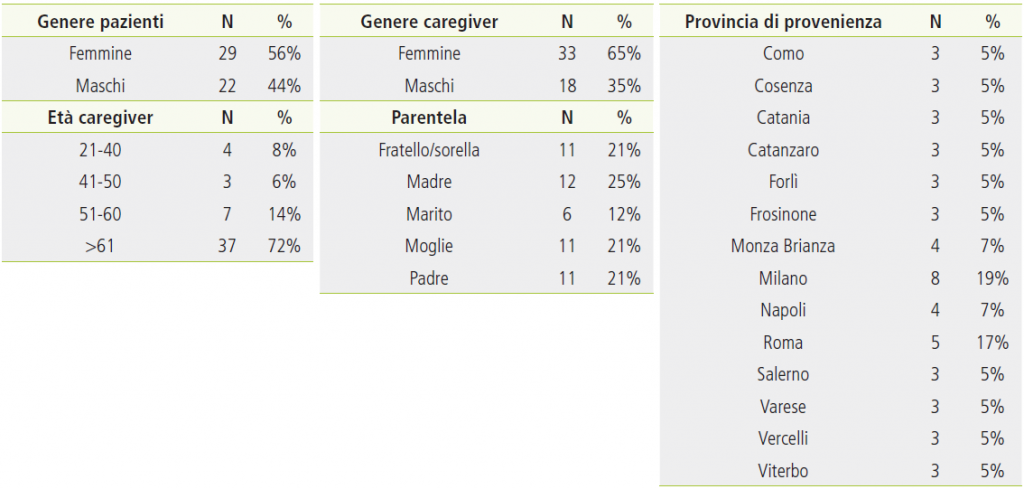
Le caratteristiche sociodemografiche dei pazienti che si sono rivolti al servizio (N=26) sono mostrate nella Tabella 1. All’interno del nostro campione di riferimento, il 65% (N=17) dei pazienti sono donne e il 66% (N=18) ha un’età compresa tra i 41 e i 60 anni. I pazienti che hanno usufruito dell’help line provengono da zone di tutta l’area geografica italiana.
Tabella 1. Caratteristiche sociodemografiche del campione di pazienti oncologici.
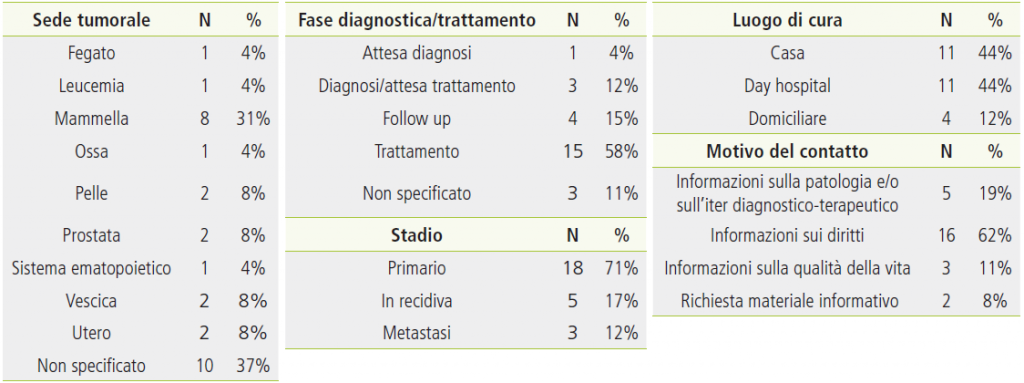
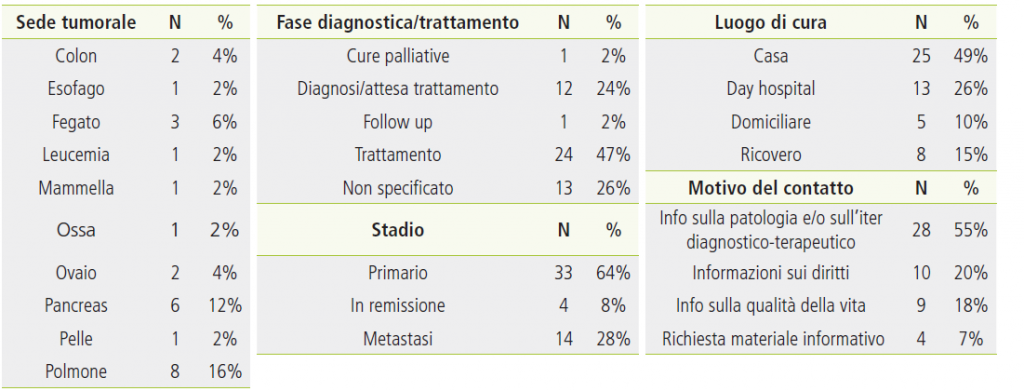
La Tabella 2 mostra le caratteristiche cliniche dei pazienti. Oltre alle specificazioni rispetto alla sede tumorale, sono riportate la fase del percorso diagnostico e di cura e lo stadio del cancro: il 58% (N=15) dei pazienti sono in fase di trattamento e hanno un tumore allo stadio primario (71%; N= 71). Per quanto riguarda i trattamenti farmacologici, vengono effettuati per lo più a casa (44%; N=11) o in day hospital (44%; N=11) dai pazienti che si sono rivolti al servizio. Inoltre, il principale motivo del contatto con l’help-line riguarda la richiesta di informazioni sui propri diritti (62%; N=16)).
Tabella 2. Caratteristiche cliniche e motivo del contatto del campione di pazienti oncologici.
Considerando i livelli di Patient Health Engagement (PHE-S®) rilevati sui pazienti oncologici che si sono rivolti al servizio messo a disposizione da Aimac, complessivamente risulta come il 42% (N=11) riporti un basso livello di engagement (8% Blackout; 35% Allerta) e il 56% (N=15) si posizioni su alti livelli di engagement (27% Consapevolezza, 31% Progetto eudaimonico) (Figura 1). Per quanto riguarda l’impatto delle caratteristiche sociodemografiche del campione sull’engagement dei pazienti, non sono state rilevate differenze in base al genere o alla provenienza geografica. Tuttavia, la fascia di età compresa tra 21 e 40 anni mostra livelli di engagement più alti rispetto alle altre tre fasce d’età considerate (41-50; 51-60; >61).
Figura 1. Distribuzione dei livelli di engagement, misurati con la PHE-S®, nel campione dei pazienti (N=26).
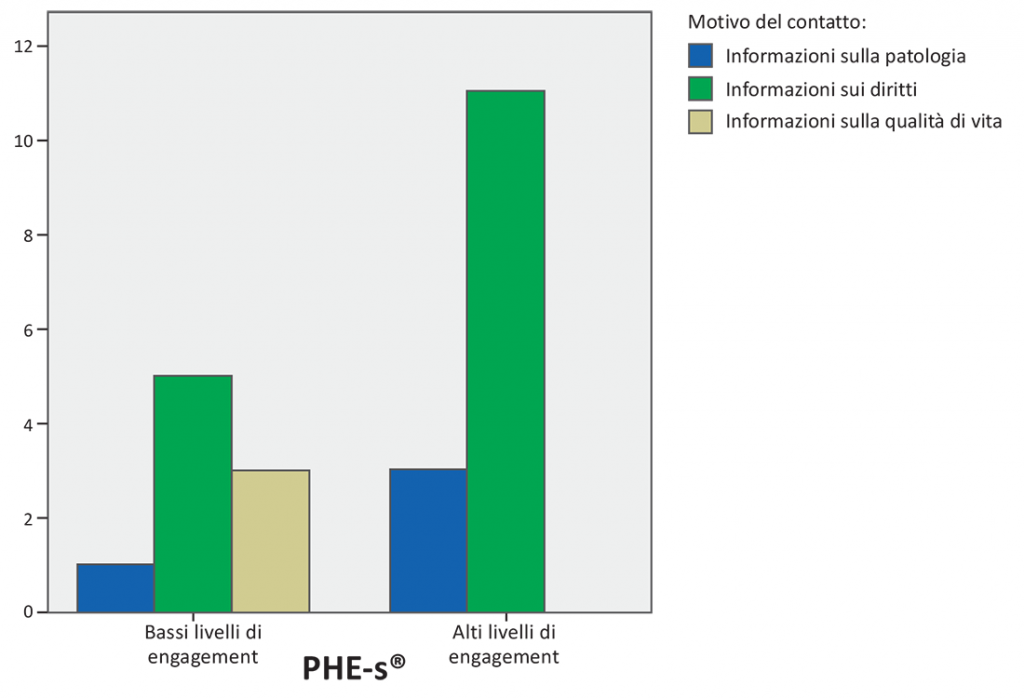
Per quanto riguarda il motivo del contatto con il servizio di help line: chi ha un livello di Patient Health Engagement è ha chiamato principalmente per chiedere informazioni riguardo ai propri diritti, a differenza di chi mostra livelli di engagement più bassi (Figura 2).
Figura 2. Il grafico mostra come i pazienti che hanno chiamato per avere informazioni sui loro diritti (in verde) si distribuiscano maggiormente in posizione di engagement elevato.
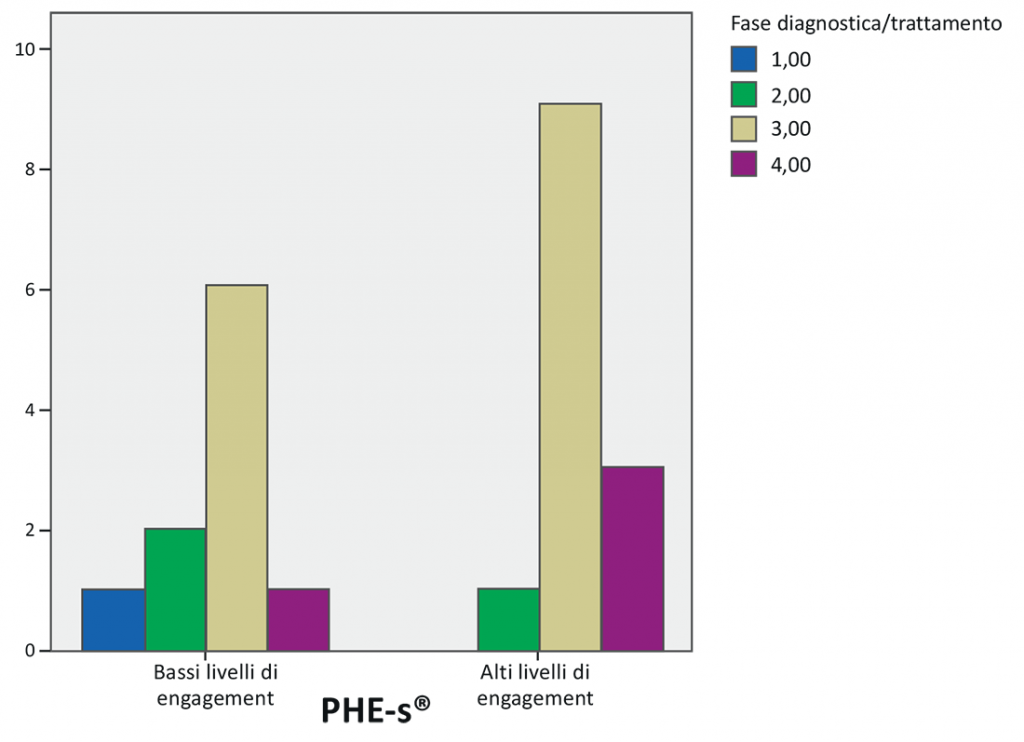
Considerando le caratteristiche cliniche del campione di pazienti oncologici, non si evidenziano particolari differenze nei livelli di engagement in funzione dello stadio della malattia (primario, in recidiva, metastasi) o del luogo di cura (a casa, day hospital, cura domiciliare). Invece, per quanto riguarda la fase diagnostica/di cura in cui si trovano i pazienti emerge una tendenza che sembra indicare che nella fase di trattamento e di follow up, quindi in una fase più avanzata della malattia, i livelli di Patient Health Engagement riportati dai pazienti siano più alti (Figura 3).
Figura 3. Distribuzione dei livelli di engagement dei pazienti in base alla fase diagnostica o di trattamento in cui si trovano. Pazienti in trattamento e in follow up (4) riportano maggiormente alti livelli di patient engagement. (1: Attesa diagnosi, 2: Diagnosi/attesa trattamento, 3: Trattamento, 4: Follow up)
Caregivers
Le caratteristiche sociodemografiche dei caregivers che si sono rivolti al servizio (N=51) sono presentate nella Tabella 3. Il campione è composto per il 65% (N=33) da donne e il 72% (N=37) ha un’età maggiore di 61 anni. Riguardo al legame di parentela rispetto al proprio caro, il 46% (N=23) sono genitori, il 33% (N=17) coniugi e il 21% (N=11) fratelli o sorelle. Come per i pazienti, anche i caregivers hanno una provenienza diffusa su tutto il territorio italiano.
Tabella 3. Caratteristiche sociodemografiche del campione di pazienti oncologici.
Nella Tabella 4 sono evidenziate le caratteristiche cliniche dei pazienti di cui i caregivers si prendono cura. La maggioranza dei caregivers che hanno chiamato l’help line si sta prendendo cura di un paziente in fase di trattamento (47%; N=24) e con tumori allo stadio primario (71%; N=33). I trattamenti farmacologici vengono effettuati per lo più a casa (49%; N=25) o in day hospital (26%; N=13). Diversamente dai pazienti, il principale motivo del contatto con l’help line riguarda la richiesta di informazioni sulla patologia e/o sull’iter diagnostico-terapeutico (55%; N=28).
Tabella 4. Caratteristiche cliniche e motivo del contatto del campione di pazienti oncologici.
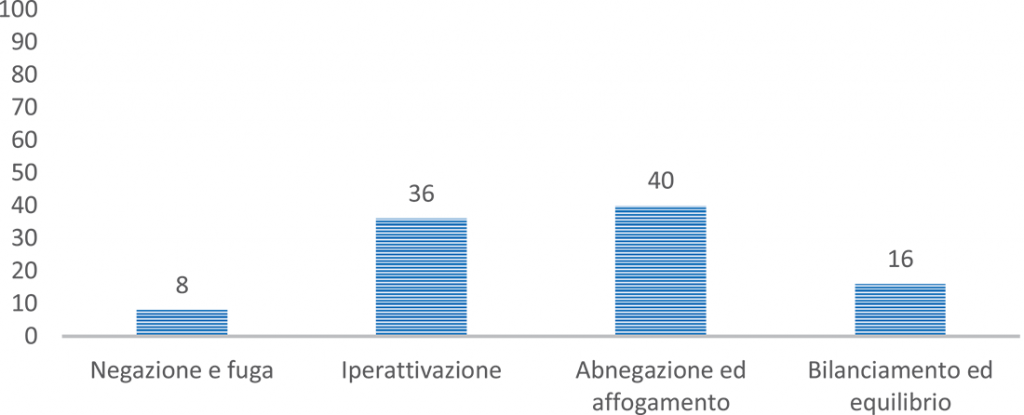
Considerando i livelli di Caregiving Health Engagement del campione, complessivamente il 44% (N=22) riporta un basso livello di engagement (8% Negazione o fuga; 35% Iperattivazione) e il 56% (N=29) si colloca su posizione elevate di engagement (40% Abnegazione ed affogamento, 31% Bilanciamento ed equilibrio) (Figura 4). Per quanto riguarda l’impatto delle caratteristiche sociodemografiche del campione sull’engagement dei caregivers, non sono state rilevate differenze in base al genere, alla provenienza geografica e all’età.
Figura 4. Distribuzione dei livelli di engagement, misurati con la CHE-s, nel campione dei caregivers (N=51)
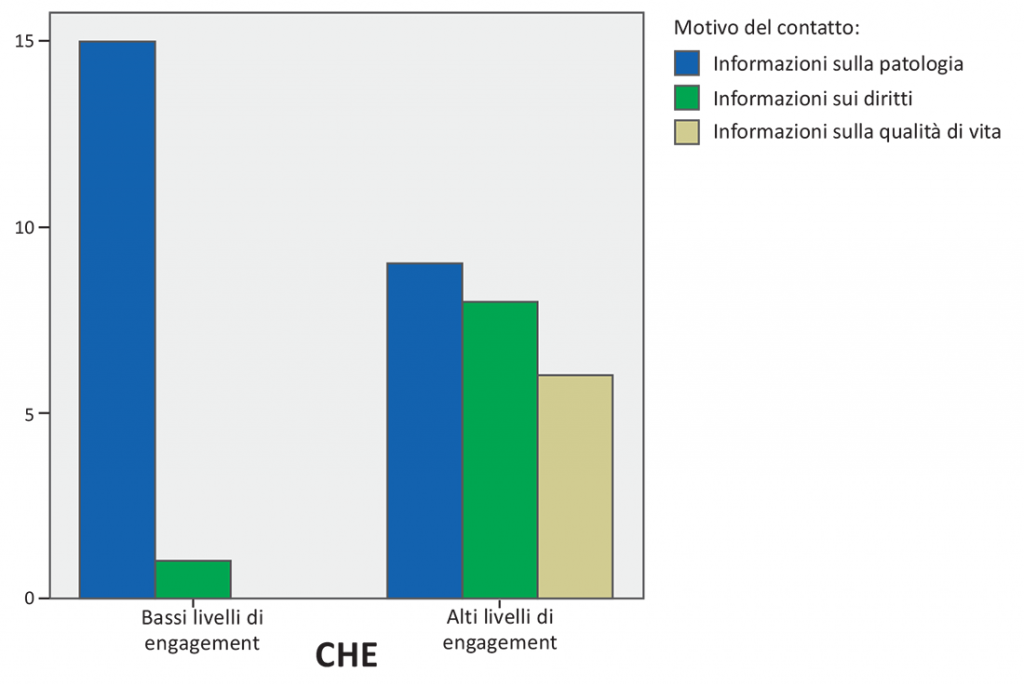
Per quanto riguarda il motivo del contatto con il servizio, è interessante sottolineare che per i caregivers, come evidenziato per i pazienti, coloro che presentano un livello di engagement più alto chiamano preferenzialmente per chiedere informazioni rispetto ai diritti e alla qualità di vita dei propri cari rispetto a coloro che presentano livelli di engagement più basso che chiamano preferenzialmente per avere informazioni sulla patologia e sull’iter diagnostico (Figura 5). Al contrario di quanto emerso per i pazienti, nei caregivers non si evidenziano differenze nei livelli di engagement in base alle caratteristiche cliniche dei propri cari (fase diagnostica/di cura; stadio del tumore).
Figura 5. Il grafico mostra come i caregivers che hanno chiamato per avere informazioni sui diritti e sulla qualità di vita dei loro cari (verde e grigio) si distribuiscano maggiormente in posizione di engagement elevato rispetto a coloro che chiedono informazioni sulla patologia (blu).
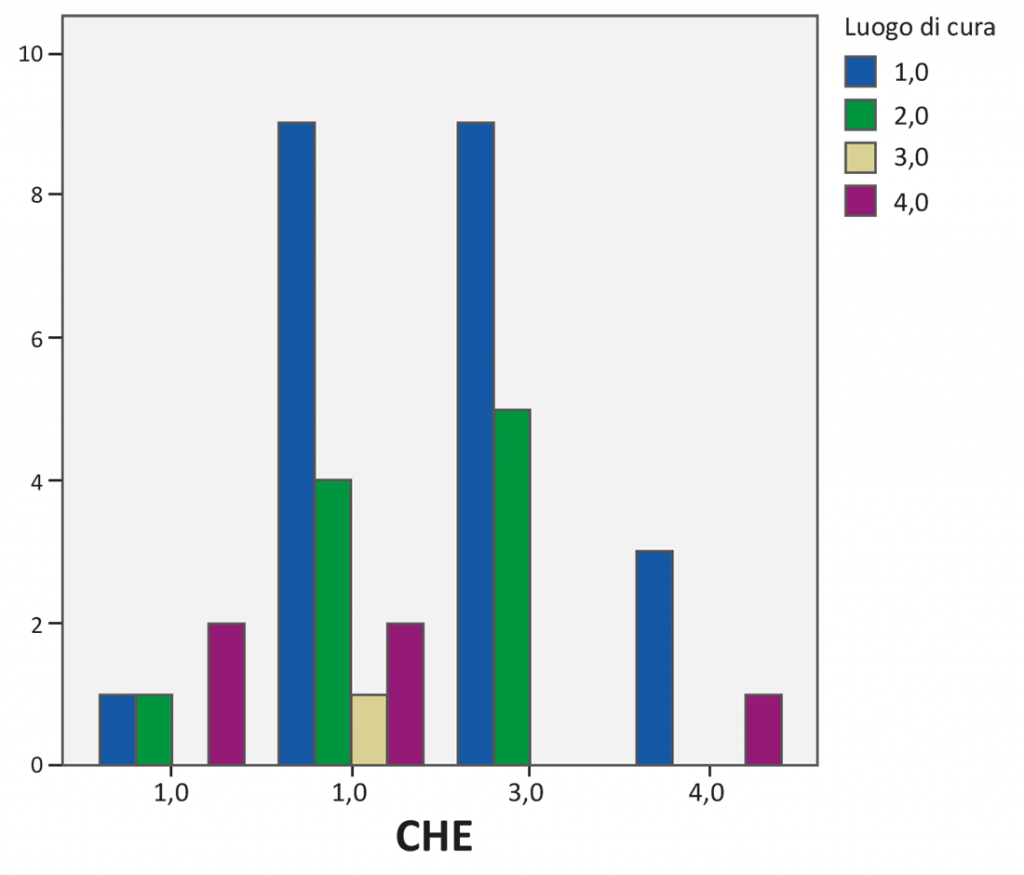
Tuttavia, considerando il luogo di cura dei cari assistiti, è possibile evidenziare che tendenzialmente i caregivers i cui cari ricevono il trattamento farmacologico a casa o in day hospital (1 e 2) presentano livelli di Engagement più elevanti rispetto a chi si occupa di pazienti in cura domiciliare o in ricovero (3 e 4) (Figura 6).
Figura 6. Il grafico mostra come i caregivers di pazienti che ricevono le cure a casa o in day hospital (1 e 2) sono maggiormente in posizioni di engagement elevate rispetto a chi si occupa di pazienti in cura domiciliare o in ricovero (3 e 4). (1: a casa; 2: Day Hospital; 3: Domiciliare; 4: Ricovero)
Conclusioni
I dati emersi dalla ricerca sono di natura esplorativa e richiedono ulteriori conferme su campioni più ampi. Nondimeno, essi propongono alcuni indizi di rilievo sul percorso di malattia di pazienti oncologici e dei loro caregiver: in generale e in riferimento alla azione di supporto/ servizio offerta da F.A.V.O. e Aimac.
Appare anzitutto evidente come pazienti e caregiver abbiano sviluppato nei confronti della patologia oncologica livelli di engagement differenziati e distribuiti lungo tutte le posizioni prefigurate dagli strumenti di misura (PHE-S® e CHE-S). Ciò, oltre ad offrire un’implicita conferma sulla capacità di profilazione degli strumenti, evidenzia come in entrambe le popolazioni del campione esista una ampia variabilità di posizioni/ livelli nel coinvolgimento attivo nella patologia e, di conseguenza, l’esistenza di ampi spazi di intervento per promuovere percorsi di miglioramento dell’engagement relativi tanto ai pazienti quanto ai loro caregiver.
Sempre in riferimento ad entrambi i target della survey appare evidente una relazione tra livelli di engagement e domande di supporto rivolte alla help line di Aimac: più centrate sulla malattia nel caso di livelli di engagement minori e più “centrate sulla persona” (i.e. diritti e qualità di vita) nel caso di livelli di engagement maggiori. Le posizioni di engagement di pazienti e caregiver, dunque, oltre ad essere importanti fattori nella costruzione del percorso di cura e della sua qualità rappresentano anche rilevanti indicatori su cui modulare una risposta di servizio per F.A.V.O. e Aimac.
Nel caso dei pazienti, inoltre, si può osservare come la posizione di engagement non rimandi tanto alle condizioni cliniche oggettive di malattia ma piuttosto ai percorsi esperienziali della presa in carico e della gestione della cura. La progressione nel patient journey, infatti, determina diversi livelli di engagement: più bassi all’inizio, più alti nel prosieguo delle fasi si trattamento e follow-up. Un fenomeno analogo si osserva anche per i caregiver: l’elaborazione del livello di engagement non appare collegata alla condizione clinica biologica dell’assistito ma piuttosto ai diversi contesti entro cui si situa la presa in carico e la gestione del paziente (livelli più elevati di engagement risultano connessi ai contesti di cura domestici e di day hospital).
Infine, pare opportuno riflettere sul fatto che i caregivers hanno risposto in misura circa doppia rispetto ai pazienti alla proposta del questionario. Il dato sembra forse rimandare a una diversa urgenza di servizi / supporti da parte dei due target: meno forte nel caso dei pazienti (probabilmente già oggetto di più attenzioni e supporti dedicati), più forte nel caso dei caregiver (probabilmente perché ancora scoperti nelle loro richieste essenziali di aiuto). Anche per questo aspetto potrà essere utile un approfondimento. In conclusione, i risultati della ricerca promossa da F.A.V.O. e Aimac sembrano ribadire la rilevanza e l’utilità dell’engagement di pazienti e caregiver oncologici nella gestione della malattia nonché nella messa a punto di risposte di servizio congruenti con tale approccio.
Bibliografia
- Alonso SG, de la Torre Díez I, Zapiraín BG. Predictive, Personalized, Preventive and Participatory (4P) Medicine Applied to Telemedicine and eHealth in the Literature. J Med Syst. 2019;43(5):140. doi:10.1007/ s10916-019-1279-4
- Johansen NJ, Saunders CM. Value-Based Care in the Worldwide Battle Against Cancer. Cureus. 2017;9(2). doi:10.7759/cureus.1039
- Schick-Makaroff K, Karimi-Dehkordi M, Cuthbertson L, et al. Using Patient- and Family-Reported Outcome and Experience Measures Across Transitions of Care for Frail Older Adults Living at Home: A Meta-Narrative Synthesis. Gerontologist. January 2020. doi:10.1093/geront/gnz162
- Forestier B, Anthoine E, Reguiai Z, Fohrer C, Blanchin M. A systematic review of dimensions evaluating patient experience in chronic illness. Health Qual Life Outcomes. 2019;17(1):1-13. doi:10.1186/s12955-019-1084-2
- Wang DE, Tsugawa Y, Jha AK. Patient Experience and Health Care Quality—Reply. JAMA Intern Med. 2016;176(10):1575-1576. doi:10.1001/jamainternmed.2016.5456
- Hermens R, van Overveld LFJ, Takes RP, Braspenning JCC, Smeele LE, Merkx MAW. PROMs and PREMs in Dutch integrated head and neck cancer care. J Clin Oncol. 2017;35(15_suppl):6570. doi:10.1200/ JCO.2017.35.15_suppl.6570
- Loiselle CG, Howell D, Nicoll I, Fitch M. Toward the development of a comprehensive cancer experience measurement framework. Support Care Cancer. 2019;27(7):2579-2589. doi:10.1007/s00520-018-4529-y
- Sanson-Fisher R, Fakes K, Waller A, Mackenzie L, Bryant J, Herrmann A. Assessing patients’ experiences of cancer care across the treatment pathway: a mapping review of recent psychosocial cancer care publications. Support Care Cancer. 2019:1997-2006. doi:10.1007/s00520-019-04740-1
- Narbutas Š, York K, Stein BD, et al. Overview on patient centricity in cancer care. Front Pharmacol. 2017;8(OCT):1-12. doi:10.3389/fphar.2017.00698
- Kumar P, Wright AA, Hatfield LA, Temel JS, Keating NL. Family Perspectives on Hospice Care Experiences of Patients with Cancer. J Clin Oncol. 2017;35(4):432-439. doi:10.1200/JCO.2016.68.9257
- Palos GR, Hare M. Patients, family caregivers, and patient navigators: A partnership approach. Cancer. 2011;117(SUPPL. 15):3590-3600. doi:10.1002/cncr.26263
- Bull MJ, Bowers JE, Kirschling JM, Neufeld A. Factors Influencing Family Caregiver Burden and Health. West J Nurs Res. 1990;12(6):758-776. doi:10.1177/019394599001200605
- Graffigna, G. SB. Engagement Un Nuovo Modello Di Partecipazione in Sanità. 2018th ed. Roma: Il Pensiero Scientifico; 2017.
- Graffigna G, Barello S. Spotlight on the patient health engagement model (PHE model): A psychosocial theory to understand people’s meaningful engagement in their own health care. Patient Prefer Adherence. 2018;12:1261-1271. doi:10.2147/PPA.S145646
- Graffigna G, Barello S, Bonanomi A, Lozza E. Measuring patient engagement: Development and psychometric properties of the patient health engagement (PHE) scale. Front Psychol. 2015;6(MAR):1-10. doi:10.3389/fpsyg.2015.00274
- Barello S, Castiglioni C, Bonanomi A, Graffigna G. The Caregiving Health Engagement Scale (CHE-s): Development and initial validation of a new questionnaire for measuring family caregiver engagement in healthcare. BMC Public Health. 2019;19(1):1-16. doi:10.1186/s12889-019-7743-8
Scarica questo capitolo in PDF:
12° Rapporto - Capitolo 22
Esplorare l’engagement: l’esperienza di pazienti e caregiver per potenziare la qualità di cura in oncologia – Primi risultati di una survey