1. Indagine sui costi sociali ed economici del cancro nel 2018
a cura di F. De Lorenzo, F. Traclò, L. Del Campo – F.A.V.O.; E. Iannelli, D. Pero – Aimac; G. Beretta – AIOM; A. Sproviero e S. Carelli – Datamining; M. Sant, R. Lillini e P. Baili – Fondazione INT di Milano; F. Perrone – Istituto Pascale di Napoli; P. Pugliese – IFO; C. Collicelli – CNR
Un problema irrisolto: il carico sociale ed economico del cancro
A distanza di 6 anni dalla realizzazione della prima ricerca sui costi sociali ed economici della malattia oncologica per i malati e le loro famiglie, F.A.V.O. ha promosso tra dicembre 2017 e giugno 2018 una seconda indagine campionaria sul tema, realizzata da Datamining, con la collaborazione dell’INT di Milano, del Pascale di Napoli e dei 34 punti informativi di Aimac, collocati presso Policlinici, Irccs ed ospedali, collocati per il 33,5% nel Sud, per il 22,6% nel Nord-Ovest, per il 18% nel Nord-Est, per il 17% nel Centro e per l’8,9% nelle Isole. Dallo studio emergono una serie di evidenze, descritte nei paragrafi che seguono, che possono essere così sintetizzate.
- Si consolida, rispetto alla indagine del 2012, l’area del disagio dei malati di cancro e di chi li assiste, malgrado coloro che non dispongono di un care-giver siano solo l’11,8% dei pazienti
- Il 20,8% dei care-giver beneficia di un qualche supporto esterno, per lo più nell’ambito famigliare; solo nel 4,4% dei casi si tratta di un badante o assistente retribuito, nel 3,6% dei casi di una qualche forma di assistenza sanitaria pubblica, nel 2,8% dei casi di aiuti da parte di associazioni di volontariato e nell’1,6% di professionisti sanitari retribuiti (par. 4).
- Il disagio riguarda in maniera evidente gli aspetti psicologici (par. 3), con il 57% dei pazienti che segnala problemi sul piano psicologico, il 49,8% che segnala problemi nelle pratiche quotidiane ed il 45,5% che segnala problemi in
- Ma il disagio si avverte soprattutto negli aspetti relativi a lavoro e reddito (par. 5): il 36% degli intervistati riporta un calo del proprio rendimento lavorativo e solo il 55% di loro ritiene di avere mantenuto il proprio reddito ai livelli precedenti la malattia. Si noti che nel precedente studio un calo del rendimento lavorativo veniva riportato dal 21,3% degli intervistati, mentre il 71% non riportava variazioni di reddito in relazione alla
- Lo studio evidenzia soprattutto come la malattia rappresenti un fattore di debolezza nel mondo del lavoro per le categorie già contrattualmente più fragili: per le donne, che hanno perso giornate di lavoro o studio nel doppio dei casi degli uomini; per i lavoratori in età tra 55 e 64 anni, che nel 45,8% dei casi hanno perso da 6 mesi ad un anno di lavoro nel corso dell’ultimo
- Nella media generale risulta che la malattia ha influito negativamente su carriera e istruzione nel 54% dei casi, ma sono il 76,5% dei lavoratori flessibili ed il 62,9% di quelli a tempo determinato ad affermare che l’influsso negativo c’è
- Per quanto riguarda i care-giver che lavorano, quelli intervistati nella presente indagine hanno perso in media in un mese 19,3 giornate di lavoro, ma il 12,5% ha perso più di 21 giorni di lavoro in un
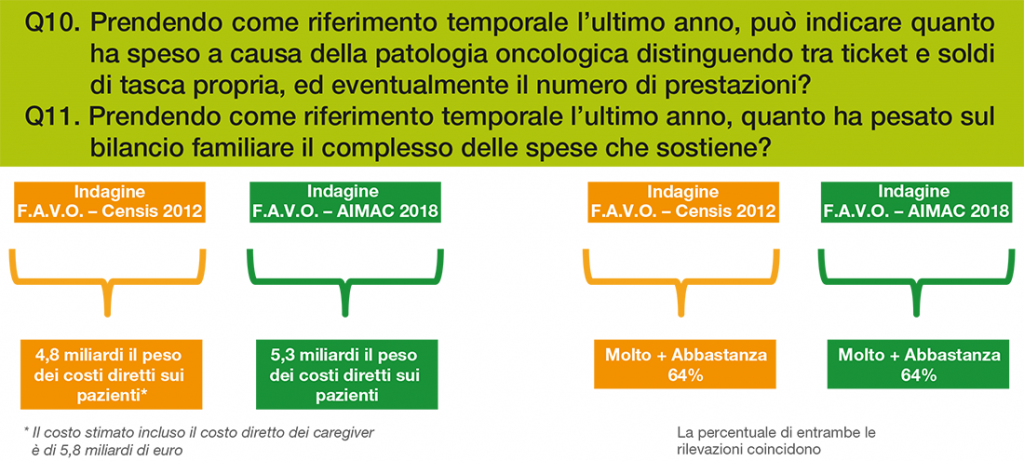
- Notevoli risultano i costi economici della malattia tumorale sostenuti dal paziente e dalla sua famiglia (par. 6): il 64,3% dei malati intervistati afferma che il complesso delle spese sostenute nell’ultimo anno ha inciso molto o abbastanza sul bilancio familiare e che è stato necessario modificare le abitudini di
- Il 24,6% del campione di malati intervistati dichiara che ha dovuto rinunciare o ridurre l’acquisto e l’uso di ausili o cure a pagamento, anche se per il 34,6% si tratta di trattamenti complementari o integrativi.
- Le rinunce hanno riguardato farmaci non coperti dal Servizio Sanitario (15,8% dei rispondenti), gli spostamenti legati alle necessità di cura (11,2%), visite o accertamenti (9,2%), trattamenti riabilitativi (7,8%), supporti assistenziali a pagamento (7,4%), dispositivi e protesi (5,3%) e interventi chirurgici (4,8%).
- Per quanto riguarda i care-giver, il 26,9% di loro dichiara di avere subito una riduzione di reddito dal momento in cui ha iniziato ad occuparsi del paziente. La riduzione ammonta in media al 29% del reddito percepito, con punte di oltre il 70% (per il 18,5%) e di una quota tra il 31% ed il 50% (per il 43,5%).
- Le cause della riduzione del reddito dei care-giver vengono indicate principalmente nella riduzione del tempo lavorativo (45,1%), nella riduzione del rendimento lavorativo (29,8%) e nei permessi non retribuiti (13,7%).
- L’analisi per territorio di residenza e cura evidenzia che i disagi non sono uguali per tutti, in quanto dipendono in maniera evidente dal contesto di residenza e di cura e dalle relative
- Nell’ambito delle spese di tasca propria per prestazioni sanitarie a pagamento, i costi sono molto elevati e oscillano, per anno e per paziente che li ha sostenuti, tra 2.603 euro per la chirurgia ricostruttiva, 1.371 euro per colf e badanti, quasi 800 euro per trasporti, da un lato, e 400 euro per visite non coperte dal Servizio sanitario, 264 per esami radiologici, 777 euro per presidi, sempre per anno e per paziente che abbia dovuto sostenere simili costi;
- Il valore globale dei costi diretti a carico dei pazienti e delle loro famiglie può essere stimato secondo questa indagine in 5,3 miliardi di euro, mentre ammontava a 4,8 miliardi di euro nel precedente studio del 2012;
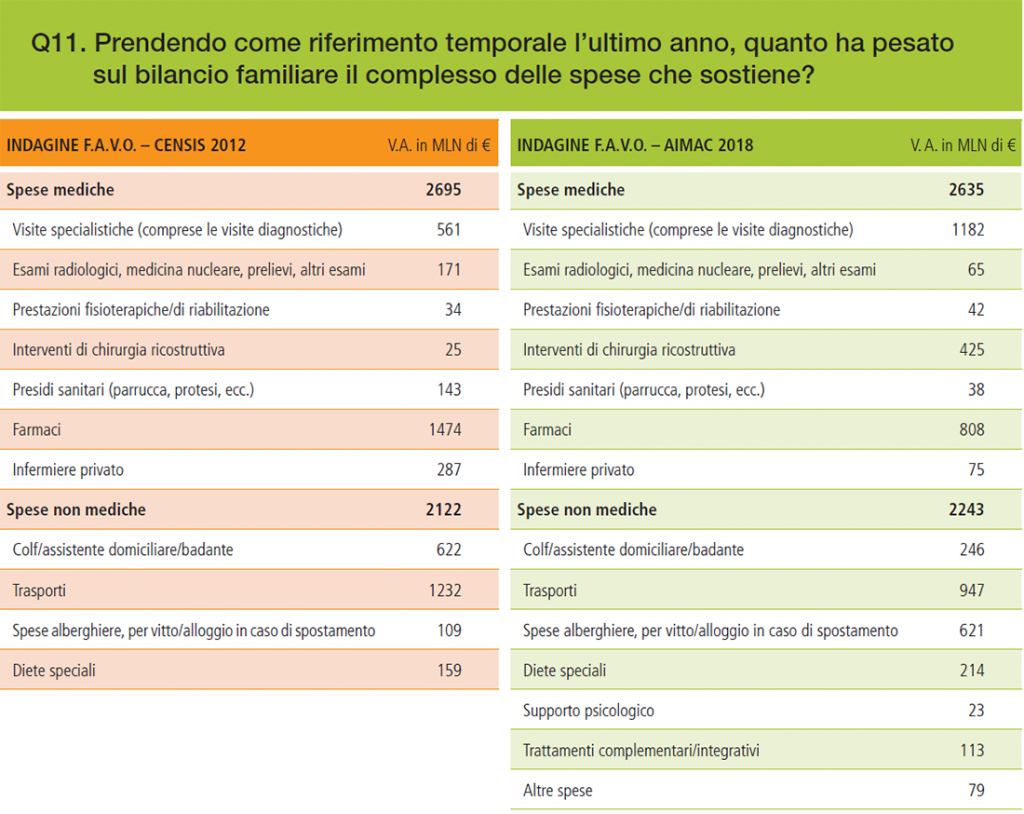
- Rispetto alla precedente indagine condotta nel 2012, anche se i dati non sono direttamente confrontabili, in quanto le aree e il tipo di pazienti inclusi sono diversi, si riscontra un peso crescente delle visite specialistiche, della chirurgia ricostruttiva e delle spese Crescono anche le spese non mediche, in particolare quelle dei trasporti;
- I benefici di cui i malati di cancro possono usufruire sono per il 14,5% l’indennità di accompagnamento; per l’11,7% l’assegno di invalidità assistenziale, per l’8,1% una pensione di inabilità assistenziale e per il 4% l’aiuto di parenti e amici;
- Usufruisce invece dell’esenzione dal ticket il 94,3% dei pazienti, di permessi di lavoro retribuiti il 16,2%, di contrassegno per la libera circolazione il 14,6%, di permessi lavorativi per terapie salvavita il 9,9%, e cifre molto più basse per le altre forme previste.
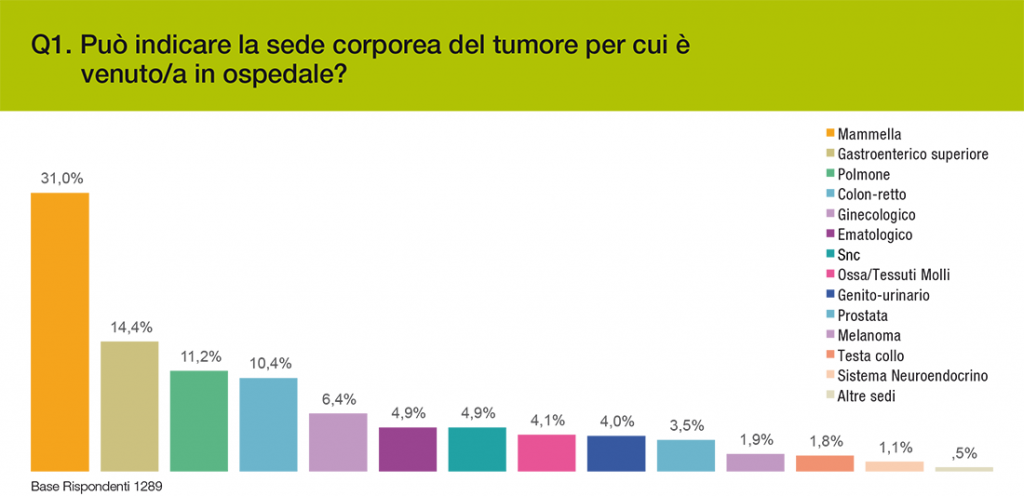
L’indagine ed il campione
Il campione risulta composto da 1.289 pazienti e 1.205 care-giver, per la grande maggioranza residenti nella stessa regione ed area geografica del Punto Informativo nel quale è stata realizzata l’intervista, fatta eccezione per un 15,3% di persone provenienti da altra regione. Per quanto riguarda la sede anatomica del tumore dei pazienti intervistati, si tratta nel 31% dei casi della mammella, seguita da altre 13 sedi (Grafico 1). L’anzianità della malattia varia da 1 a 10 anni e la prima diagnosi risulta avvenuta per l’86,3% dei casi tra il 2011 e il 2018. L’indagine è stata eseguita tramite interviste faccia a faccia condotte nelle sale d’attesa e negli ambulatori degli ospedali, che quindi hanno coinvolto pazienti in relativamente buone condizioni di salute e in fasi della malattia che non comportavano importanti limitazioni di autonomia. Il campione di pazienti in studio quindi non è totalmente rappresentativo dell’incidenza totale dei tumori in Italia riportata da Airtum e Aiom. I tumori più frequenti sono rappresentati da quelli della mammella, mentre altri tipi di tumore risultano sottorappresentati, per esempio i pazienti affetti da tumore colo rettale rappresentano solo il 10,4% del campione di intervistati, nonostante l’incidenza di questi tumori nei due sessi sia simile a quella del tumore della mammella.
Tuttavia il campione di 1.289 malati e 1.205 care-giver analizzato dalla presente indagine, costituisce uno spaccato significativo della totalità dei malati di cancro del paese, stimati da Airtum e Aiom in 3.304.648 individui nel 2017, di cui 691.436 in trattamento.
Su questi campioni di pazienti e care-giver sono stati raccolti dati molto accurati ed interessanti relativi ai costi sociali ed economici ed ai problemi sul lavoro, di cui si rende conto qui di seguito in forma sintetica.
Secondo quanto riferito dal paziente, la fase terapeutica si configura come iniziale per il 49,2% dei casi, come trattamento di recidiva nel 23,0% dei casi, come trattamento della progressione per il 15,3%, come trattamento di metastasi a distanza per il 10,9% e come terapia del dolore per l’1,7%. I pazienti intervistati sono in carico a diverse strutture di cura e riabilitazione, in molti casi anche a più di una, e tra queste prevalgono il day hospital oncologico (per l’82% dei pazienti), l’ambulatorio oncologico (per il 40,9%) e un reparto ospedaliero oncologico (per il 34,8%).
Per quanto riguarda la condizione socio-economica ed il genere dei pazienti che hanno risposto alle domande, si è trattato per il 64% di donne e per il 36% di uomini. Rispetto al livello di scolarità, nel 20,9% dei casi si tratta di laureati (contro una media nazionale del 17%), nel 32,3% dei casi di diplomati e nel 26,5% dei casi di possessori di diploma di scuola media inferiore.
Grafico 1 – Sede anatomica del tumore
Fonte: Indagine F.A.V.O. – Aimac 2018.
Rispetto alla condizione lavorativa dei pazienti intervistati, al momento dell’intervista si tratta per il 60,6% di persone in condizione non professionale (tra i quali il 33,0% sono pensionati, il 16,8% casalinghe, ed i rimanenti studenti). Il 6,4% sono disoccupati. Il 25,2% sono dipendenti a tempo indeterminato. Dell’80% circa degli intervistati, che hanno acconsentito a dare indicazioni sulla classe di reddito di appartenenza, il 21,9% dichiara un reddito familiare tra 10.000 e 20.000 euro annui, il 18,7% tra 20.000 e 30.000, il 14,5% sotto i 10.000 euro, con una media generale di 24.000 euro.
La famiglia di appartenenza del paziente intervistato è composta per il 60,2% dei casi da una coppia con figli, mentre il numero medio di componenti per famiglia è di 3 unità. Il 14,7% dichiara di vivere solo.
I principali problemi dei malati di cancro in Italia
I principali problemi che i malati intervistati indicano, a seguito della diagnosi di tumore, sono di tipo psicologico (57,1%), seguiti da quelli relativi alle pratiche della vita quotidiana (49,8%), alle questioni di tipo familiare, al lavoro, ai rapporti sociali, alle disponibilità economiche (fra il 33% e il 34%), (Grafico 2). Tra coloro che hanno dichiarato di aver avuto problemi di disponibilità economica, l’84,3% afferma che ne ha subito delle ripercussioni anche in termini di benessere psicologico.
Grafico 2 – Gli ambiti nei quali sono emersi i maggiori problemi a seguito della diagnosi
Fonte: Indagine F.A.V.O. – Aimac 2018.
Inoltre, coloro che hanno dovuto ricorrere a visite specialistiche, esami e visite diagnostiche varie presso le strutture pubbliche (pari all’83,9% dei casi) hanno sopportato dei tempi di attesa che oscillano in media tra 6 giorni (per gli esami ematochimici) e 37,9 giorni per l’accesso alla riabilitazione. Le prestazioni maggiormente richieste sono state la visita specialistica (59,1% del campione), la Tac (44,1%), gli esami ematochimici (38,4%), radiografie ed ecografie (35,8%), risonanze magnetiche (27,5%), Pet (38,0%).
Il ruolo del care-giver
Solo l’11,8% dei pazienti intervistati afferma di non avere un care-giver. Per tutti gli altri si tratta generalmente di un parente e solo nel 5,7% dei casi di un “non parente”. Nel 50,6% dei casi il care-giver è il partner. Seguono figli, fratelli, sorelle ed altri parenti. I care-giver intervistati sono per il 56,6% donne e per la stragrande maggioranza tra 35 e 65 anni. Il 60,2% convive con il paziente e il 22,2% vive molto vicino a lui. Nel 60,6% dei casi i care-giver hanno una propria attività lavorativa.
Le attività che il care-giver svolge per assistere il malato sono varie e vanno dal trasporto (nel 94,4% dei casi) al supporto morale e psicologico (77,1%), ai rapporti con l’équipe curante (70,3%), alla gestione delle attività quotidiane (53,5%), alle commissioni esterne (52,0%), al supporto per l’osservanza delle prescrizioni (45,1%) ed economico (33,3%), alle relazioni con altri care-giver e badanti (17,5%), alla cura ed igiene personale (16,0%).
Le ore dedicate all’assistenza al paziente sono in media 40,7 per settimana, ma vengono superate nella maggior parte dei casi, fino ad arrivare ad oltre 70 ore a settimana nel 15,2% dei casi. I care-giver che hanno ricevuto forme di supporto economico, o in termini di tempo da altre figure, rappresentano il 20,8% del campione. Per questa quota di aiuti si è trattato di aiuti provenienti da genitori (30,7% dei casi), fratelli o sorelle (28,3%), figli (21,5%), altri parenti (19,5%), mogli, mariti o conviventi (18,3%). Solo nel 4,4% dei casi si è trattato dell’aiuto da parte di un badante o assistente retribuito, nel 3,6% dei casi di una qualche forma di assistenza sanitaria pubblica, nel 2,8% dei casi di aiuti da parte di associazioni di volontariato e nell’1,6% di professionisti sanitari retribuiti.
L’indagine conferma come la maggior parte dei malati oncologici necessiti della figura del care-giver durante le diverse fasi di malattia. Il ruolo di care-giver è nella maggior parte dei casi a carico di un parente, o comunque esercitato nell’ambito famigliare. Nel contesto sociale italiano la famiglia continua a svolgere un ruolo sussidiario e complementare all’assistenza pubblica socio-sanitaria, ma i cambiamenti sociali, la crisi economica e l’invecchiamento della popolazione richiedono il ripensamento di adeguati modelli assistenziali per i soggetti più fragili, socialmente deprivati, anziani soli.
I problemi sul lavoro
Un tema centrale per la questione dei costi sociali della malattia tumorale è il rapporto del malato e del care- giver con il mondo del lavoro.
Secondo la rilevazione qui analizzata, la condizione professionale del paziente, nella gran parte dei casi (circa l’80%), rimane invariata da prima a dopo la diagnosi di malattia oncologica, anche se a prezzo di una diminuzione del proprio reddito.
Al momento dell’intervista, la maggior parte dei pazienti (60%) non lavora. Tra questi, i pensionati (33,0%) e casalinghe (16,8%). Del 40% attivo lavorativamente, solo il 25,2% è dipendente a tempo indeterminato.
Il 55% dei rispondenti che lavorano (dipendenti o autonomi) mantengono il medesimo reddito. Per il 18,8%, il lavoro si è interrotto, per il 17,7% è ancora in essere ma con un reddito ridotto, per il 2,0% è ancora in essere ma senza alcun reddito, mentre il 6,6% ha chiesto il pensionamento. Solo il 50,2% di tutti gli intervistati afferma di aver potuto mantenere lo stesso livello economico pre-esistente alla malattia: la riduzione media di reddito complessivo (non solo dunque derivante dal lavoro) è del 39,5%, con riduzioni variabili tra il 20 ed il 50% del reddito, ma in alcuni casi superiori (per l’11,3% dei rispondenti).
Se questa è la situazione a livello generale, dall’indagine risulta che per quanto riguarda la condizione professionale dei lavoratori autonomi, di quelli con forme flessibili di lavoro, degli artigiani e dei commercianti, a seguito della insorgenza della patologia, si assiste a cambiamenti particolarmente importanti e gravosi. Solo il 35% dei lavoratori con forme flessibili è rimasto nella stessa categoria professionale. Dei restanti, il 35% è equamente distribuito tra chi ha perso l’occupazione e chi si è dedicato al lavoro casalingo. L’11% ha richiesto il pensionamento. Nel complesso, dopo la diagnosi di tumore quasi il 50% è passato fra gli inattivi.
Cambiamenti simili, anche se di minore entità, si registrano fra coloro che alla diagnosi erano lavoratori a tempo determinato e che risultano attualmente inattivi per il 38,6%. In particolare, il 20% dei lavoratori a tempo determinato è disoccupato e il 10% ha richiesto il pensionamento.
Fra i liberi professionisti, è divenuto professionalmente inattivo il 22,8% dei pazienti del campione. Fra gli artigiani, il 50% continua ad esercitare la propria professione, mentre il 27,3% è passato fra gli inattivi ed il 22,7% è in pensione. Fra i commercianti, il 14,3% è attualmente pensionato; complessivamente il 28,6% di essi è passato fra gli inattivi. Tra coloro che erano in cerca di prima occupazione, il 16,7% si definisce disoccupato dopo la diagnosi, mentre un altro 16,8% ha iniziato a dedicarsi esclusivamente al lavoro casalingo.
In sostanza lo studio evidenzia con chiarezza come la malattia rappresenti un fattore di debolezza nel mondo del lavoro per le categorie già contrattualmente più deboli: per le donne, che hanno perso giornate di lavoro o studio nel doppio dei casi degli uomini, e per i lavoratori in età tra 55 e 64 anni, che ad esempio nel 45,8% dei casi hanno perso da 6 mesi ad un anno di lavoro nel corso dell’ultimo anno.
Considerando la totalità degli intervistati, nel 54,1% dei casi la malattia non ha influito negativamente su carriera e istruzione, ma il 76,5% dei lavoratori flessibili ed il 62,9% di quelli a tempo determinato afferma che la malattia ha influito negativamente sulla loro attività professionale.
Il passaggio al part-time riguarda in media il 30,9%, ma diventa il 53,8% nelle forme flessibili di lavoro, il 60,0% per i commercianti, 50,0% per gli artigiani e 48,8% per i liberi professionisti.
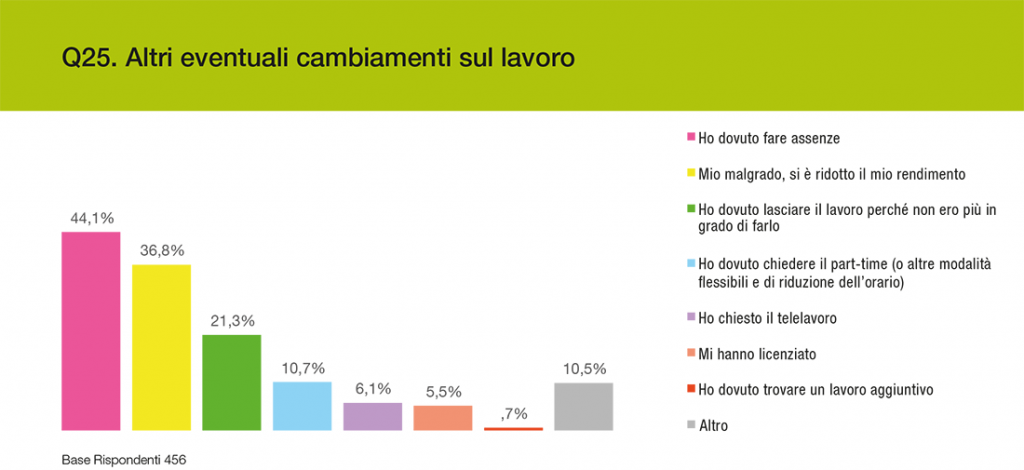
Interessante rilevare come, oltre agli aspetti citati, la malattia abbia comportato altri importanti effetti in ambito lavorativo, come ad esempio la riduzione del rendimento sul lavoro, che appare nelle risposte del 36,8% del campione.
Per quanto riguarda i care-giver che lavorano, quelli intervistati nella presente indagine hanno perso in media in un mese 19,3 giornate di lavoro, ma il 12,5% ha perso più di 21 giorni di lavoro in un mese.
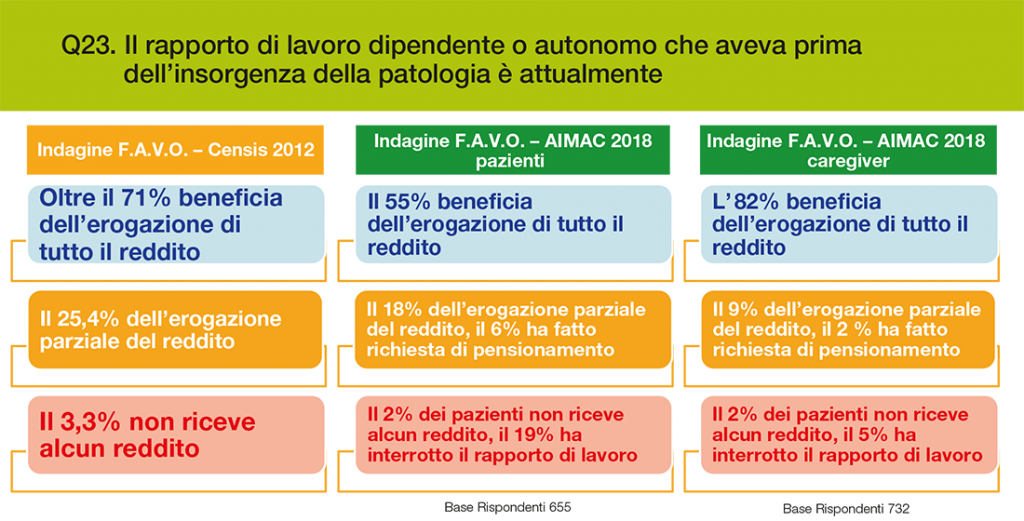
Sebbene un confronto diretto degli effetti sulla vita lavorativa fra i risultati dell’indagine promossa da F.A.V.O. nel 2012 e quella attuale sia difficile, perché si tratta di due gruppi di pazienti con caratteristiche diverse, dal confronto fra le due indagini (Grafico 4) si può evincere che il problema sollevato a suo tempo esiste in forma abbastanza grave anche nella indagine presente, ed anzi per qualche aspetto peggiora, come ad esempio il mantenimento del reddito, che riguardava nel 2012 il 71% degli intervistati e riguarda il 55% nel 2018.
Grafico 3 – Altri cambiamenti sul lavoro
Fonte: Indagine F.A.V.O. – Aimac 2018.
Grafico 4 – Cambiamenti nel rapporto di lavoro. Confronto 2012 – 2018
Fonte: Indagine F.A.V.O. – Censis 2012 e F.A.V.O. – Aimac 2018.
I costi economici sostenuti in concomitanza della malattia
Sul tema centrale della indagine, quello dei costi economici sostenuti da malati e care-giver, un primo punto interessante riguarda la compartecipazione alle spese sanitarie in regime di Servizio sanitario, o ticket.
I malati intervistati affermano di avere speso come ticket sanitario in media per prestazione 47,7 euro per esami radiologici, medicina nucleare o prelievi, 23,9 euro per visite post-diagnosi, 15,2 euro per visite o esami diagnostici, sempre in media per prestazione.
Per quanto riguarda invece le altre spese, quelle sostenute di tasca propria dal malato per servizi e prodotti di cui si è usufruito al di fuori di quanto coperto dal Servizio sanitario (Out of pocket o OOP), si è trattato soprattutto di spese per trasporto (18,7%), esami a pagamento (14,9%), spese alberghiere e di vitto (10,8%), chirurgia ricostruttiva (7,8%), visite post-diagnosi a pagamento (7,6%) e farmaci (6,5%).
I costi OOP più elevati sono quelli dovuti ai trasporti, analogamente a quanto emerso nella prima indagine, i cui risultati sono pubblicati nel relativo articolo. Se a questi costi si sommano quelli dovuti a spese alberghiere e vitto, emerge un considerevole esborso verosimilmente in gran parte dovuto a spostamenti per effettuare cure non disponibili nella propria area di residenza. Questa voce include quindi spese dovute alla migrazione sanitaria, problema ben noto in Italia; anche nella precedente indagine è stato rilevato come i costi per trasporti siano una delle voci di spesa più importanti per i malati oncologici3.
La seconda voce di spesa più onerosa è quella dovuta a “visite ed accertamenti diagnostici”, per i quali il costo unitario non è elevato, ma riguarda quasi il 60% dei pazienti. Unitamente alle spese dovute a “Rx, medicina nucleare, prelievi”, sostenute dal 33% dei pazienti, questi servizi essenziali, seppure meno costosi di altri, comportano spese notevoli a carico dei pazienti. Per converso, la chirurgia ricostruttiva, pur essendo unitariamente costosa, nella maggior parte dei casi è a carico del SSN e solo il 5% dei pazienti sostiene spese OOP per essa.
Se si considerano solo coloro che hanno effettivamente sostenuto una spesa OOP rispetto alle prestazioni e ai servizi si rileva quanto segue:
- il 57,5% dei malati rispondenti ha speso per visite ed accertamenti diagnostici in media 406 euro all’anno
(156,4 euro per prestazione, per una media di 2,6 prestazioni in un anno);
- il 39,3% ha speso per trasporti in media 797,5 euro in un anno;
- il 38,7% ha speso per visite post-diagnosi in media 336 euro all’anno (140,2 euro per prestazione, per una media di 2,4 prestazioni in un anno);
- il 32,8% ha speso per esami radiologici, medicina nucleare e prelievi in media 270 euro all’anno (66 euro a prestazione, per una media di 4,1 prestazioni in un anno);
- il 24,8% ha speso per farmaci non oncologici in media 457 euro all’anno (46,2 euro per prestazione, per una media di 9,9 prestazioni in un anno);
- il 17,8% ha speso per diete speciali in media 378 euro all’anno (90 euro a prestazione, per 4,2 prestazioni in un anno);
- il 16,4% ha speso per presidi (protesi, parrucche, ecc.) in media 777 euro in un anno (648 euro a prestazione, per una media di 1,2 prestazioni per anno);
- il 15,7% ha speso per spese alberghiere e vitto in media 180 euro in un anno (159,5 euro a prestazione, per 7,4 prestazioni in un anno);
- il 5,4% ha speso per colf, assistenti domiciliari e badanti in media 371 euro in un anno;
- il 4,9% ha speso per la chirurgia ricostruttiva in media 603,5 euro a prestazione, per una media di 1 prestazione per anno;
- altri trattamenti (presidi medici, trattamenti complementari o integrativi, fisioterapia) hanno comportato una spesa media per prestazione tra 50 e 300
Interessanti differenze tariffarie si registrano tra le diverse aree geografiche del paese, che rispecchiano il livello socio-economico dei territori, ma anche il livello di concorrenza e la quantità dell’offerta che tende a calmierare le tariffe, oltre alla disponibilità e all’organizzazione dei servizi sanitari nel nostro paese.
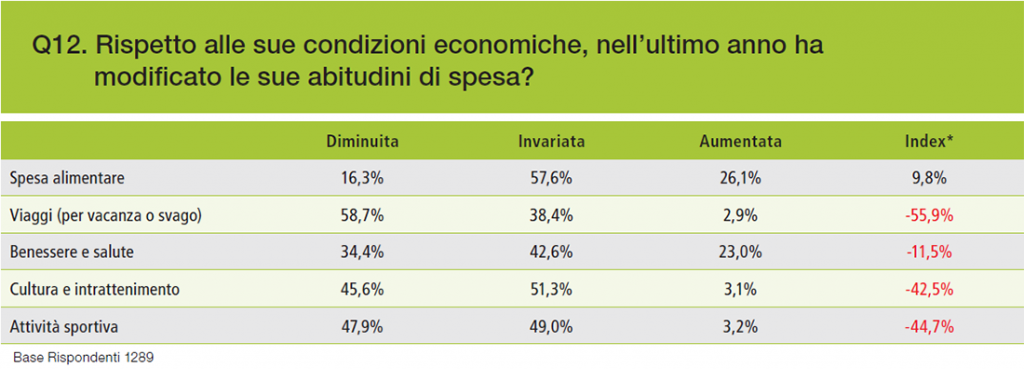
Ben il 64,3% dei malati intervistati afferma che il complesso delle spese sostenute nell’ultimo anno ha inciso molto o abbastanza sul bilancio familiare e che è stato necessario modificare le abitudini di spesa (Grafico 5).
Grafico 5 – Cambiamenti nelle abitudini di spesa nell’ultimo anno
Fonte: Indagine F.A.V.O. – Aimac 2018.
La maggior parte dei pazienti ha considerevolmente ridotto le spese per viaggi, vacanze, cultura, benessere e sport. Come se non bastasse, esiste una quota di pazienti che, a causa della propria condizione economica, rinuncia, o riduce, l’uso di alcuni ausili o cure. Si tratta del 24,6% del campione. Di questi, il 34,6% ha fatto ricorso a trattamenti complementari o integrativi. Le rinunce hanno riguardato farmaci non coperti dal Servizio sanitario (15,8% dei rispondenti), gli spostamenti legati alle necessità di cura (11,2%), visite o accertamenti (9,2%), trattamenti riabilitativi (7,8%), supporti assistenziali a pagamento (7,4%), dispositivi e protesi (5,3%), interventi chirurgici (4,8%).
Per il 49,8% degli intervistati la famiglia ha subito una riduzione di reddito, di importo medio pari al 39,5%, e del 29% per coloro che lavorano. L’entità della riduzione varia, come già riscontrato nel caso delle assenze e delle giornate perse, a seconda della posizione professionale, con perdite più elevate per i lavoratori autonomi e flessibili (Grafico 6).
Per quanto riguarda i care-giver, è il 26,9% di loro a dichiarare di avere subito una riduzione di reddito dal mo- mento in cui ha iniziato ad occuparsi del paziente, che ammonta in media al 29%, con punte di oltre il 70% (per il 18,5%) e di una quota tra il 31 ed il 50% (per il 43,5%). Le cause della riduzione del reddito vengono indicate principalmente nella riduzione del tempo lavorativo (45,1%), nella riduzione del rendimento lavorativo (29,8%) e nei permessi non retribuiti (13,7%).
Grafico 6 – Riduzioni di reddito rispetto alla professione
Fonte: Indagine F.A.V.O. – Aimac 2018.
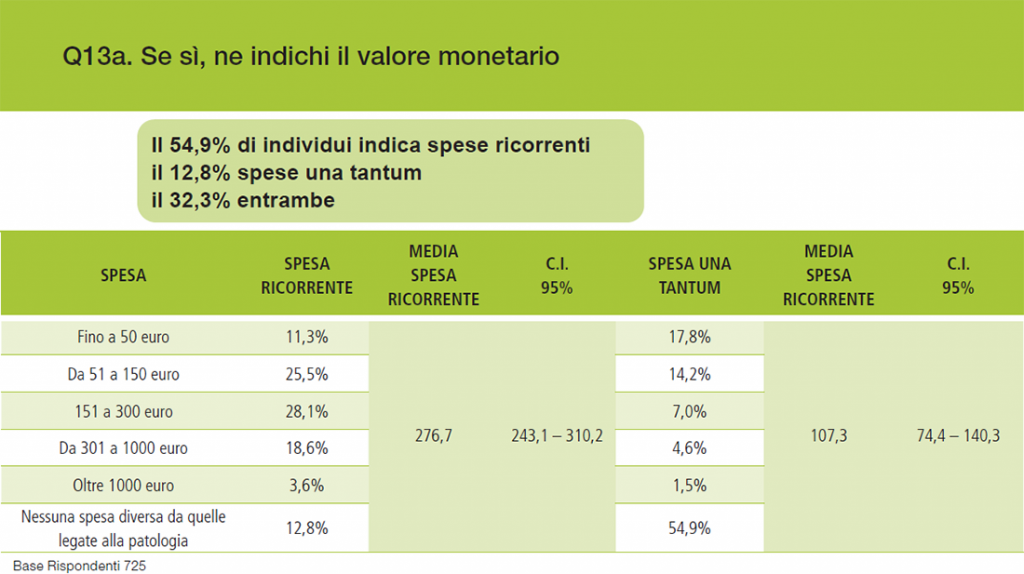
In quanto alle spese sostenute dai care-giver, si è trattato per il 55% dei casi di spese di trasporto, per il 27,8% di alimenti, per il 12,9% assistenza domiciliare, per il 9,5% di supporto psicologico. Le spese sono spesso ricorrenti (Grafico 7) e simili a quelle sostenute dai pazienti stessi, anche perché il caregiver si trova frequentemente all’interno dello stesso nucleo familiare.
Grafico 7 – Spese del care-giver
Fonte: Indagine F.A.V.O. – Aimac 2018.
Le valutazioni di incidenza sul bilancio familiare delle spese sostenute a causa della malattia nell’ultimo anno (Grafico 8) sono simili a quelle emerse nell’indagine del 2012, nonostante, come già rilevato, un confronto diretto fra le due indagini non sia possibile a causa della diversità dei campioni in studio. Infatti l’importo generale stimato attraverso una proiezione dal campione all’universo ammontava nel 2012 a 4,8 miliardi e risulta nel 2018 di 5,3 miliardi di euro.
Grafico 8 – Impatto dei costi per la malattia tumorale e valutazione del loro peso – confronto 2012-2018
Fonte: Indagine F.A.V.O. – Censis 2012 e indagine F.A.V.O. – Aimac 2018
Confrontando poi le voci relative alle diverse spese tra 2012 e 2018, si riscontra un peso crescente delle visite specialistiche, della chirurgia ricostruttiva e delle spese alberghiere. Crescono anche le spese non mediche, in particolare quelle dei trasporti (Grafico 9).
Grafico 9 – Impatto sul bilancio familiare dell’insieme delle spese sostenute nell’ultimo anno
Fonte: Indagine F.A.V.O. – Censis 2012 e indagine F.A.V.O. – Aimac 2018
Tutele giuridiche ed economiche di cui beneficiano il malato e la famiglia
A fronte della situazione fin qui descritta, i benefici di cui i malati di cancro possono usufruire sono limitati. Per il 14,5% di loro si tratta dell’indennità di accompagnamento; per l’11,7% di un assegno di invalidità assistenziale; per l’8,1% di una pensione di inabilità assistenziale; per il 4% dell’aiuto di parenti e amici.
Usufruiscono invece dell’esenzione dal ticket il 94,3% dei pazienti, di permessi di lavoro retribuiti il 16,2%, di contrassegno per la libera circolazione il 14,6%, di permessi lavorativi per terapie salvavita il 9,9%, e cifre molto più basse per le altre forme previste (Grafico 10).
Grafico 10 – Tutele giuridiche ed economiche di cui beneficiano il malato e la famiglia
Fonte: Indagine F.A.V.O. – Aimac 2018.
Per quanto riguarda le coperture assicurative, la percentuale di coloro che hanno richiesto di sottoscrivere una polizza sulla vita dopo la diagnosi di tumore è del 2,9%. Di questi il 71,1% la ha ottenuta, per il 42,2% dei casi alle stesse condizioni di una persona sana, ma nel il 28,9% la copertura assicurativa è stata rifiutata. Per quanto riguarda le polizze sanitarie e le forme di assistenza sanitaria integrativa, invece, sono meno del 4% coloro che ne hanno richiesta una dopo la diagnosi. Di questi il 14,9% è stato rifiutato.
La disponibilità di spesa dei malati intervistati per una copertura assicurativa vita o salute è fino a 50 euro al mese per il 35,3%, tra 51 e 100 euro per il 14,7%, e oltre 100 euro al mese per il 5,8%.
Dalle criticità alle proposte per migliorare la condizione socio-economica dei malati di cancro e delle loro famiglie
Molti sono gli spunti che emergono dalla indagine qui descritta, parte dei quali saranno adeguatamente ripresi nell’ambito della pubblicazione più estesa sui risultati della ricerca, in corso di preparazione.
A questo punto del lavoro è possibile avanzare alcune preliminari considerazioni che emergono dalla lettura dei dati, e che preludono alla formulazione di proposte di tipo migliorativo rispetto alla condizione dei malati di cancro e soprattutto allo specifico tema dei costi sociali ed economici sostenuti da essi e dalle loro famiglie. Tenendo a mente anche quanto emerso nella analoga ricerca del 2012, ed avendo verificato come lo stato dell’arte attuale non permetta di registrare sostanziali miglioramenti, le principali aree di criticità da sottoporre alle istituzioni competenti ed agli operatori del settore sono le seguenti.
- Alcune delle difficoltà e dei costi sostenuti, secondo quanto rilevato nella presente indagine, rimandano ad un quadro non completo ed omogeneo rispetto delle indicazioni contenute nei Livelli Essenziali di Assistenza (Lea) per quanto riguarda la patologia oncologica. Si riscontra di conseguenza l’esigenza di affinare le metodologie di monitoraggio della attuazione e dell’impatto dei Lea su tutto il territorio nazionale e per tutte le fasi della patologia, anche quelle relative alle condizioni di sopravvivenza e cronicizzazione.
- La spesa di tasca propria sostenuta dai malati e dalle famiglie è ancora consistente anche per quanto riguarda le spese non coperte dal Servizio sanitario, per il ticket di compartecipazione e per servizi e prodotti di supporto alle terapie principali. Urge quindi la messa a punto di strumenti e procedure per una corretta informazione ed attuazione delle esenzioni legate alla patologia oncologica, da un lato, e per la considerazione della appropriatezza rispetto alle terapie di supporto a quella principale, dall’altro.
- Nonostante il dettato costituzionale (art. 38, 2) che impegna lo Stato a predisporre strumenti di previdenza per soccorrere alle esigenze di vita in caso di malattia e di invalidità di tutti i lavoratori, senza distinguere tra subordinati e autonomi o liberi professionisti, è noto che in Italia i lavoratori dipendenti pubblici e privati sono tutelati mediante la prestazione di indennità di malattia per periodi anche lunghi di astensione dal lavoro, mentre molto poco è stato fatto finora per i lavoratori autonomi ed i liberi professionisti. Ad esempio, solo dal 2011 è stato introdotto il diritto all’indennità di malattia per alcune categorie di lavoratori autonomi iscritti alla gestione separata INPS. I professionisti iscritti a casse di previdenza ordinistiche non incontrano omogeneità di prestazioni previdenziali o assistenziali ed in generale non ricevono indennizzi per inabilità temporanea o malattia. Sarebbe necessario un intervento legislativo per: armonizzare tali provvidenze e gli aiuti economici per eventi straordinari (gravi malattie); per rimborsare spese di assistenza domiciliare; per garantire la sospensione o rateizzazione dei contributi previdenziali a carico del lavoratore gravemente malato e l’esonero dagli studi di settore. Pressoché priva di tutela la condizione del lavoratore care-giver di un malato oncologico poiché non sono previste forme di retribuzione sostitutiva del lavoro o indennità, e nemmeno la possibilità di contribuzione previdenziale figurativa per la durata del tempo di lavoro dedicato ai compiti di assistenza al proprio caro malato.
- Le funzioni di assistenza socio-sanitaria per i malati di cancro sono ancora oggi di quasi totale appannaggio del care-giver familiare, tuttalpiù supportato da figure di aiuto Si rende necessario lavorare alla definizione di protocolli adeguati, ed omogenei su tutto il territorio nazionale, di assistenza domiciliare integrata, da realizzare con il fattivo ed organico contributo delle istituzioni preposte alla assistenza sociale e del terzo settore.
- Si riscontra la presenza di una mobilità dei malati a scopo di diagnosi e cura in regioni ed aree territoriali lontane da quelle di residenza, da cui la necessità di sviluppare rapidamente forme più adeguate e diffuse di telemedicina, partnership tra centri di eccellenza e centri decentrati, supporto sociale e logistico a chi deve
- Le dimensioni dei costi economici a carico dei malati di cancro e delle loro famiglie, qui rilevate, indicano la necessità di ridiscutere i parametri e le regole della detraibilità dei costi associati alla malattia in sede di regime
- Le difficoltà rilevate da molti intervistati nell’accesso alle varie forme di copertura assicurativa (vita e salute), sia per quanto riguarda il settore assicurativo puro, che per ciò che attiene alla mutualità integrativa aziendale o categoriale, rimandano al bisogno di una azione nei confronti del cosiddetto secondo pilastro della sanità, che lo renda meglio utilizzabile per supportare l’intervento pubblico e quello del terzo
- Le criticità sopra descritte incoraggiano la promozione delle ricerche cliniche prospettiche orientate ai bisogni del Si segnala, a questo proposito, il progetto di creazione di uno strumento specifico per la descrizione e la misura della tossicità finanziaria del cancro e dei suoi trattamenti in Italia. Il progetto fa seguito alla descrizione degli effetti negativi in termini di qualità della vita e di sopravvivenza del disagio economico espresso dai pazienti oncologici italiani partecipanti agli studi clinici promossi dall’Istituto Nazionale Tumori di Napoli. Iniziato nel gennaio 2018, grazie ad un finanziamento della Fondazione AIRC, il progetto è condotto secondo la metodologia della “International Society for Pharmacoeconomics and Outcomes Research” (ISPOR) e produrrà entro la fine del 2019 la prima versione del questionario da validare successivamente nelle sperimentazioni e nella pratica clinica oncologica italiana.
Bibliografia
- Baili P, Di Salvo F, de Lorenzo F, Maietta F, Pinto C, Rizzotto V, Vicentini M, Rossi PG, Tumino R, Rollo PC, Tagliabue G, Contiero P, Candela P, Scuderi T, Iannelli E, Cascinu S, Aurora F, Agresti R, Turco A, Sant M, Meneghini E, Micheli A. Out-of-pocket costs for cancer survivors between 5 and 10 years from diagnosis: an Italian population-based Support Care Cancer. 2016 May;24(5):2225-2233.
- Collicelli (et alii), Gli elevati costi sociali dei tumori, in: F.A.V.O., 4° Rapporto sulla condizione assistenziale dei malati oncologici, Roma 2012
- De Rita, Eliminare i costi sociali che si abbattono sui pazienti: un obiettivo fondamentale per vivere meglio tutti, in: 4° Rapporto sulla condizione assistenziale dei malati oncologici, Il Sole 24ore Sanità, novembre 2012
- European Cancer Patient Coalition, White Paper on Cancer Carers, Eurocarers 2018
- Perrone F, Jommi C, Di Maio M, Gimigliano A, Gridelli C, Pignata S, Ciardiello F, Nuzzo F, de Matteis A, Del Mastro L, Bryce J, Daniele G, Morabito A, Piccirillo MC, Rocco G, Guizzaro L, Gallo C. The association of financial difficulties with clinical outcomes in cancer patients: secondary analysis of 16 academic prospective clinical trials conducted in Ann Oncol. 2016 Dec;27(12):2224-2229. doi: 10.1093/annonc/mdw433. Epub 2016 Oct 26.